Это вынашивание беременной женщиной двух и более плодов. Отличается от одноплодной более быстрым увеличением объема живота (начиная со 2 триместра гестации), ускоренным приростом массы тела, высоким стоянием маточного дна, интенсивным шевелением в разных частях матки, прощупыванием множества мелких частей, 3-х и более крупных частей, появлением специфических внешних признаков (борозды между близнецами на передней стенке живота, седловидности матки). Диагностируется с помощью УЗИ, определения уровней АФП, ХГЧ. При сопровождении требует более тщательного наблюдения. Чаще завершается оперативным родоразрешением.
МКБ-10
O30

Общие сведения
Частота многоплодных беременностей в разных регионах составляет от 1 до 2%, при этом распространенность монозиготных двоен остается относительной стабильной (0,35-0,5%), а дизиготных имеет тенденцию к увеличению, что связано с более частым применением репродуктивных технологий (ЭКО, индуцирования зачатия). За последние 20 лет многоплодные гестации в развитых странах регистрируются вдвое чаще (1:50 против 1:101 в конце прошлого века). Частота рождения двоен составляет 1 на 87 родов, троен - 1 на 6 400, четырех плодов и более - 1 на 51 000. Вероятность множественного зачатия увеличивается с возрастом женщины и зависит от расовой принадлежности (многоплодие чаще наблюдается у африканских народностей и очень редко у азиатов).

Причины многоплодия
Развитие в матке двух и больше плодов становится результатом оплодотворения нескольких яйцеклеток либо деления зародыша на ранних этапах развития (обычно на стадиях зиготы, морулы, бластулы). Причины возникновения многоплодных однояйцевых беременностей пока изучены недостаточно. Разнояйцевые гестации, согласно наблюдениям специалистов в сфере акушерства , связаны с воздействием следующих факторов:
- Применение современных репродуктивных технологий . В 30% многоплодие является следствием экстракорпорального оплодотворения с переносом эмбриона, в 20-40% - назначения человеческого менопаузального гонадотропина, в 5-13% - использования других стимуляторов овуляции. Медикаментозная стимуляция овариальной ткани часто вызывает созревание и выход из яичника более одной яйцеклетки. В основу ЭКО изначально положена идея суперовуляции с оплодотворением нескольких созревших яйцеклеток и подсадкой в матку 2-6 плодных яиц.
- Множественная спонтанная овуляция . До 1% многоплодных гестаций связаны с созреванием в яичнике нескольких яйцеклеток. Спонтанная овуляция часто возникает после отмены КОК: если зачатие наступает в течение месяца после завершения гормональной контрацепции, вероятность развития многоплодия увеличивается в 2 раза. Выход нескольких зрелых яйцеклеток возможен у пациенток старше 35 лет, женщин с повышенным уровнем гипофизарных гонадотропинов. Зачатие второго ребенка в том же овуляторном цикле называют суперфекундацией.
- Наследственная предрасположенность . Близнецы чаще рождаются у представительниц негроидной расы, у женщин, которые выносили многоплодную беременность, сами принадлежат к двойне или имеют таких родственниц. В ходе генетических исследований выявлены участки ДНК, ответственные за развитие многоплодия. Поскольку в большинстве случаев они ассоциированы с X-хромосомой, склонность к множественному зачатию обычно наследуется по женской линии, хотя мужчина-носитель гена также может передать его дочерям.
У части пациенток овуляция сохраняется после наступления беременности, поэтому при незащищенном сексе возможна суперфетация - оплодотворение яйцеклетки со следующего овуляторного цикла. Вероятность возникновение многоплодной дизиготной гестации повышается у пациенток с аномалиями развития репродуктивных органов (двурогой или седловидной маткой , наличием внутриматочной перегородки). В таких случаях двум оплодотворенным яйцеклеткам проще имплантироваться в эндометрий, не конкурируя между собой. Риск множественного зачатия увеличен в 10-20 раз у женщин, принимавших химио- и лучевую терапию по поводу лимфогранулематоза , что, вероятно, связано с суперовуляцией при восстановлении менструальной функции.
Патогенез
Механизм развития многоплодной беременности зависит от ее варианта. При вынашивании разнояйцевых близнецов каждая из зигот развивается самостоятельно и отдельно имплантируется в стенку матки, формируя собственную плаценту и плодные оболочки. Если многоплодная гестация является однояйцевой, в ее развитии важную роль играет время деления оплодотворенной яйцеклетки. При раздвоении зиготы в течение 0-72 часов после зачатия плацентация является такой же, как у двуяйцевых близнецов, - бихориально-биамниальной. Такой вариант многоплодной монозиготной беременности наблюдается в четверти случаев.
У 70% беременных деление эмбриона происходит на 4-8-е сутки гестации после нидации и формирования хориона, в результате каждый из плодов имеет собственные оболочки, но развивается на общей хориальной площадке. В 5% монозиготных беременностей эмбрион делится после формирования хориона и амниона (на 9-13-е сутки). В результате плоды растут в общей оболочке и получают питание от единой плаценты. Расщепление зародыша после 13-го дня развития обычно бывает неполным (сросшиеся или сиамские близнецы). В редких случаях в матке развиваются одновременно моно- и дизиготные двойни.
Классификация
Систематизация форм многоплодия проводится с учетом критериев зиготности и типа плацентации. Такой подход позволяет наиболее полно оценить возможные факторы риска и выработать оптимальную тактику ведения беременности . В зависимости от количества оплодотворенных яйцеклеток, из которых начали развиваться близнецы, акушеры-гинекологи различают:
- Двуяйцовые (дизиготные) беременности . Наблюдаются в 2/3 случаев вынашивания близнецов. Возникают вследствие оплодотворения разных яйцеклеток разными сперматозоидами. Каждый из близнецов имеет собственный генетический материал и развивается самостоятельно. Дизиготные двойни бывают как однополыми, так и разнополыми. В последующем дети имеют заметные отличия во внешности.
- Однояйцовые (монозиготные) беременности . Развиваются в 1/3 случаев многоплодных гестаций вследствие раннего разделения ооцита, оплодотворенного одним сперматозоидом. Генетический материал близнецов идентичен, поэтому они всегда являются однополыми, имеют одинаковую группу крови и внешне похожи друг на друга. Строение плодных оболочек зависит от времени расщепления зародыша.
По типу хориальности различают бихориально-биамниальную и монохориальную плацентацию, наблюдаемые соответственно в 80% и 20% многоплодных гестаций. Две плаценты могут быть разделенными (при наличии расстояния между имплантированными эмбрионами) и слившимися (при формировании общей децидуальной оболочки у имплатировавшихся рядом зародышей). Все дизиготные беременности являются бихориально-биамниальными. При монохориальных гестациях плоды имеют единую плаценту. Такое многоплодие бывает монохориально-биамниальным (с отдельными плодными оболочками каждого эмбриона) и монохориально-моноамниальным (с общим амнионом).
Симптомы многоплодия
В I триместре гестационного срока патогномоничные признаки, свидетельствующих о наличии в матке нескольких плодов, обычно не определяются. Начиная с середины II триместра, женщина зачастую отмечает быстрое (скачкообразное) увеличение объема живота и значительный прирост веса, превышающий гестационную норму. На более поздних стадиях шевеления могут ощущаться одновременно в разных участках матки, пальпаторно определяются 3 и больше крупных плодных частей (головок, тазовых концов), в различных местах живота хорошо прощупываются ручки, ножки. В III триместре на брюшной стенке может появиться продольная, косая или поперечная борозда между плодами. Иногда форма растущей матки становится седловидной с выпячиванием углов и углубленным дном.
Осложнения
Из-за частого осложненного течения многоплодная беременность отнесена к категории патологических. Чаще всего она осложняется у первородящих с индуцированным зачатием: в 1 триместре расстройства выявляются у 94% беременных, во 2-м - у 69%, в 3-м - практически у всех наблюдаемых женщин. При близнецовых гестациях сильнее проявляется ранний токсикоз , из-за ускоренного потребления запасов железа раньше возникает и быстрее нарастает анемия, чаще диагностируются гестозы , в том числе преэклампсия и эклампсия , гестационные диабет и гипертония, холестаз беременных , пиелонефрит , запоры, варикоз .
Близнецовость - значимый фактор риска преждевременного прерывания гестации. Риск самопроизвольных выкидышей при многоплодии удваивается. Из-за перерастяжения маточной стенки и возникновения истмико-цервикальной недостаточности у 37-50% пациенток схватки начинаются раньше: при вынашивании двойни роды обычно проходят на 35-36 неделях, тройни - на 33-й, четверни - на 29-й. В 25% случаев преждевременно разрываются оболочки и изливается амниотическая жидкость, после чего могут выпасть пуповина, мелкие плодные части. Чаще преждевременно отслаивается плацента, нарушается сократительная активности миометрия, травмируются мягкие ткани родовых путей. У 20% родильниц возникают кровотечения. После родов возможна субинволюция матки .
5-8% многоплодные гестаций осложняются гидроамнионом (многоводием), в 7-8 раз возрастает риск оболочечного прикрепления и предлежания пуповины, у 25% плодов выявляется обвитие пуповиной . Внутриутробная задержка развития определяется у 70% близнецов. Из-за более частого развития фетоплацентарной недостаточности и преждевременного начала родов свыше 55% детей рождаются с весом до 2500 г, утраиваются показатели перинатальной заболеваемости и смертности. В 5,5% беременностей плоды располагаются продольно-поперечно, в 0,5% - в поперечно-поперечно. Быстрое послеродовое сокращение матки способствует переходу оставшегося близнеца из продольной позиции в поперечную.
У новорожденных чаще выявляются врождённые дефекты (сращивания между собой, последствия синдрома акардии, гидроцефалия , кардиальные пороки, асимметричный череп, деформированные стопы , вывих бедра и др.), возникают респираторный дистресс-синдром , некротический энтероколит , септические расстройства, внутричерепные гематомы, в 6-7 раз повышается заболеваемость ДЦП . Специфическими последствиями многоплодных гестаций считаются фето-фетальный трансфузионный синдром , редукция одного из близнецов, переплетение пуповин при общем амнионе, сцепление (коллизия) в родах.
Диагностика
Использование современных скрининговых методов исследования при постановке пациентки на учет в женской консультации позволяет вовремя диагностировать многоплодную беременность даже на ранних гестационных сроках. Наиболее информативными методами, позволяющими предположить и подтвердить вынашивание женщиной более одного ребенка, являются:
- УЗИ . Эхографическое обследование - золотой стандарт диагностики многоплодия. С помощью УЗИ на ранних сроках можно выявить несколько плодов, определить особенности плацентации. Последующий УЗИ-скрининг в 1, 2, 3 триместрах обеспечивает адекватный контроль за течением гестации и позволяет вовремя выявлять возможные осложнения.
- Определение уровней ХГ и АФП . Хорионический гонадотропин и альфа-фетопротеин являются специфическими гестационными маркерами. Поскольку АФП вырабатывается печенью и ЖКТ развивающегося ребенка, а ХГ - плодными оболочками, у беременных, вынашивающих близнецов, концентрация этих гормонов в крови повышается в 4 раза и более по сравнению с одноплодными беременностями.
В качестве дополнительных методов обследования рекомендованы клиническое исследование крови и мочи для диагностики возможных осложнений, фетометрия и фонокардиография , обеспечивающие контроль развития близнецов, цервикометрия , позволяющая своевременно выявить истмико-цервикальную недостаточность. Хотя в 99,3% случаев многоплодие определяется при помощи УЗИ, в ряде случаев может потребоваться дифференциальная диагностика с гидроамнионом, крупным плодом , миомой матки , пузырным заносом . При наличии показаний пациентку консультируют онкогинеколог, неонатолог.
Ведение многоплодной беременности
С учетом высокой вероятности осложненного течения пациенткам с многоплодием рекомендованы соблюдение щадящего режима (ограничение физических и психоэмоциональных нагрузок, достаточный сон и дневной отдых), специальный рацион для удовлетворения повышенной потребности в белках, углеводах, жирах, витаминах и микроэлементах, динамическое наблюдение для оценки состояния женщины и детей. Особое внимание уделяется профилактике анемии, ранней диагностике сердечно-сосудистой и почечной патологии, нарушений гемостаза. При выявлении гестозов и других осложнений предпочтительна госпитализация в акушерский стационар. Беременную с неосложненной многоплодной гестацией направляют в роддом за 2-3 недели до предполагаемых родов, при вынашивании трех плодов и больше - за 4 недели, при монохориальной плацентации - на 26-27 неделях. При выборе способа родоразрешения учитывают наличие осложнений, число близнецов, их размеры и положение в матке. Для завершения беременности могут быть рекомендованы:
- Естественные роды . Хотя многоплодие не служит прямым показанием к проведению кесарева сечения , родоразрешение через родовые пути при близнецовой беременности применяется реже, чем одноплодной. Естественные роды возможны при наличии двойни, когда близнецы находятся в продольном положении и головном предлежании. При нормальных показателях фетального развития родовую деятельность рекомендуется индуцировать на 37 неделе.
- Оперативное родоразрешение . Кесарево сечение проводится в плановом порядке при вынашивании крупных или сиамских близнецов, более двух плодов, неготовности родовых путей после 37 недели гестации, тазовом варианте предлежания первого близнеца, поперечной позиции первого или обоих плодов, гипоксии. Экстренное хирургическое вмешательство выполняется при внезапном возникновении угрозы матери или плодам (отслойке плаценты и др.).
По показаниям в период беременности пациенткам могут проводиться операции для устранения или коррекции синдрома фето-фетальной трансфузии (амниоредукция , эндоскопическая коагуляция лазером анастомозированных плацентарных сосудов, септостомия , в исключительных случаях - избирательная эвтаназия плода-донора). При естественном родоразрешении после появления первого близнеца иногда допускается выполнение под ультразвуковым контролем наружного поворота на головку оставшегося ребенка. В многоплодных родах необходимы мероприятия по предупреждению послеродовых кровопотерь.
Прогноз и профилактика
Риск развития осложнений и исход многоплодной беременности определяются ее хориальностью. Хотя прогноз в любом случае менее благоприятен, чем при одноплодных гестациях, наибольшее количество осложнений и перинатальных потерь возникает при монохориальном многоплодии. Эффективных мероприятий по профилактике множественного зачатия на сегодняшний день не предложено. Для предупреждения возможных осложнений рекомендованы ранняя постановка на учет и регулярное наблюдение у акушера-гинеколога, сбалансированное питание, витаминизация, более частый отдых в положении на боку.

Многоплодие – безумное счастье подарить сразу несколько жизней
Недоумение и растерянность в первый миг неожиданной новости только усиливают предстоящий восторг. Испытать чудо двойного материнства, взять на руки сразу нескольких крохотных младенцев – невероятное событие. Но путь к нему довольно сложен и тернист.
Центр классического акушерства «Дар Жизни» предлагает комплексное медицинское сопровождение и индивидуальный подход, что является необходимым условием для благоприятного течения многоплодной беременности.
Двойная нагрузка на организм, двойной риск для здоровья мамы и малышей и двойное будущее счастье – это реальность для любой женщины с многоплодной беременностью. Но слишком много счастья не бывает. К этому результату можно прийти, заранее позаботившись о безопасности и здоровье своего двойного или тройного счастья, доверившись опытным врачам. Контракт на ведение беременности в клинике «Дар жизни» убережёт вас от осложнений, связанных с многоплодной беременностью, поручив ваши тревоги и риски квалифицированным профессионалам. А Вам останется только ожидать предстоящего радостного события.
Что такое многоплодная беременность?
Многоплодной называется беременность, в ходе которой женщина вынашивает два или более плода. Классифицируется по количеству плодов, оплодотворённых яйцеклеток сформированных плацент и амниотических оболочек.
По количеству плодов: двойня, тройня, четверня и т.д.
По количеству оплодотворённых яйцеклеток
- Двуяйцевые близнецы или двойня – происходит одновременное оплодотворение двух яйцеклеток. Развиваются дети одного и разных полов;
- Однояйцевые близнецы – оплодотворяется одна яйцеклетка. Развиваются дети одного пола. Они похожи между собой, что обусловлено одинаковым набором генов.
По количеству сформированных плацент и амниотических оболочек
- Бихориальная биамниотическая двойня – это одно- или двуяйцевые близнецы, у каждого из которых есть своя амниотическая оболочка и плацента;
- Монохориальная биамниотическая – однояйцевые близнецы с одной общей плацентой. Но у каждого плода наблюдается своя амниотическая оболочка;
- Монохориальная моноамниотическая – однояйцевые близнецы с общей плацентой и амниотической оболочкой. При этом межплодовая оболочка полностью отсутствует.
Счастье двойного материнства – невероятное чудо. Позвольте нам сопровождать вас на пути к особенному материнству. Ведение многоплодной беременности в нашей клинике – медицинский контроль, передовая диагностика и отзывчивый персонал.
Особенности ведения многоплодной беременности.
Многоплодная беременность становится настоящим испытанием для каждой женщины . Но она таит в себе бесценный дар, который без сомнений стоит этих несколько месяцев тревог и волнений. Стоит учесть особенности такого положения, довериться лучшим специалистам в этой области и со всей ответственностью выполнять их рекомендации .
- Посещения акушера-гинеколога дважды в месяц на сроке до 30 недель, каждую неделю после 30 недель;
- Контроль прибавки в весе – при многоплодной беременности рекомендуемым показателем является прибавка в 20-22 кг;
- Приём поливитаминов с ранних сроков, железосодержащих препаратов для профилактики анемии;
- Регулярное УЗИ для контроля состояния и развития плодов, плаценты и околоплодных вод. УЗИ назначается от 5 и более раз за весь период многоплодной беременности;
- Контроль шейки матки ;
- Контроль сердечно-сосудистой системы, работы почек. Важно не пропустить признаки развития гестоза в третьем триместре. Симптомы позднего гестоза являются показанием для госпитализации при многоплодной беременности;
- Контроль содержания глюкозы в крови , показателей свёртываемости крови, агрегационных свойств эритроцитов;
- После 30 недели рекомендуется еженедельно проходить КТГ и эхографическую оценку функционального состояния фетоплацентарной системы;
- Допплерография проводится для каждого плода в отдельности;
- Пренатальный скрининг при многоплодной беременности часто даёт недостоверные результаты. Поэтому проводятся дополнительные исследования на генетически обусловленные пороки развития;
- Исследование околоплодных вод из каждого плодного мешка под эхографическим контролем проводится при наличии подозрений на аномалии в развитии плода.
- Так амниоцентез проводится на сроке от 16 до 20 недель, потому что в раннем периоде высока вероятность выкидыша;
- Биопсия ворсин хориона – выявляет наличие хромосомных отклонений плода. Для исследований берётся образец ткани из плаценты при помощи иглы через брюшную стенку или влагалище. Проводится при показаниях на сроке от 10 недель беременности;
- При многоплодной беременности женщина уходит на больничный с 28 недели . Госпитализация в родильный дом необходима с 36 недели, когда имеется максимальное растяжение матки. Высока вероятность преждевременных родов уже с 30 недели. Может быть назначена медикаментозная терапия для сохранения беременности.
Тест «Панорама» при многоплодной беременности
Как часто скрининг первого триместра огорчает ложно-положительным результатом? До 9% всех случаев оказываются лишь ложной тревогой. Но сама мысль о вероятности генетических аномалий у будущего ребёнка вызывает панику у любой беременной женщины. Будущая мама спешит провести биопсию ворсин хориона, амниоцентез, кордоцентез. Но мы предлагаем более безопасный неинвазивный метод пренатального скрининга.
Тест «Панорама» – самый точный и полный метод скринингового исследования на наличие хромосомных аномалий у плода. Он успешно практикуется в США и Европе с 2012 года. Осуществляется забор венозной крови матери, из которой выделяется и исследуется ДНК ребёнка, с высокой точностью определяется уровень риска аномалий хромосом .
Главные преимущества панорамного теста:
- Безопасность – это неинвазивный метод исследования, который исключает забор генетического материала из утробы матери.
- Максимальная точность – на результаты исследований не влияют особенности течения беременности и приём препаратов. Точность результатов составляет до 99% при синдроме Дауна, Эдвардса и Патау.
- Широкий перечень патологий – Панорамный тест определяет степень риска таких патологий, как синдром Дауна, Эдвардса, Патау, Клайнфельтера, Тернера, триплоидия, трисомия.
- Простота – тест проводится на любом сроке беременности, начиная с 9 недели. Для него достаточно сдать венозную кровь матери натощак.
Возможные осложнения многоплодной беременности.
Многоплодная беременность тесно связана со многими рисками для здоровья матери, правильного развития детей без врождённых аномалий и пороков. Даже если будущая мама абсолютно здорова, это не исключает осложнения в период беременности и во время родов.
- Поздний гестоз;
- Обострение имеющихся хронических патологий;
- Сильное снижение гемоглобина;
- Угроза прерывания беременности, преждевременные роды;
- Внутриутробная задержка развития плодов;
- Синдром фетальной гемотрансфузии – неполноценное распределение крови в плаценте между плодами. Это происходит, если в плаценте образовываются артериальные анастомозы;
- Обратная артериальная перфузия – образование артериальных анастомозов в пуповине. Это приводит к тому, что один плод развивается за счёт другого;
- Внутриутробная гибель плода – к сожалению, при многоплодной беременности высока вероятность пороков в развитии или гибели одного плода. Если это бихориальные близнецы, беременность сохраняется. Если же погибает один из плодов с одной плацентой и амниотической оболочкой, это повлияет на развитие другого плода;
- Хромосомная аномалия или порок в развитии одного из плодов – родители в праве самостоятельно решить пролонгировать ли беременность.
Многоплодная беременность – испытание для женского организма
Крепкое здоровье матери не является гарантом благоприятной беременности без осложнений. Поэтому ведение многоплодной беременности рекомендуется с момента её диагностики.
Программа ведения многоплодной беременности включает в себя
- Посещение личного врача акушера-гинеколога.
- Круглосуточный контакт с личным врачом по телефону.
- Получение всей необходимой медицинской документации (обменная карта, больничный лист, справки, выписки из амбулаторной карты)
- Проведение необходимых инструментальных исследованиях (УЗИ матки и плода, УЗИ брюшной полости, почек, ЭКГ, КТГ, допплерометрия).
- У Вас будет свой личный менеджер, который поможет записаться на приём к нужному специалисту, напомнит о необходимости пройти обследование на определённом сроке и др.
- Психологическая подготовка в течение беременности, подготовка к родам.
- Получение необходимых консультаций терапевта, окулиста, отоларинголога.
- Проведение всех стандартных лабораторных исследований, а также любых дополнительных первичные анализов во время беременности (по показаниям).
- Посещение любых групповых занятий в « Школе подготовки к родам» (в период действия контракта).
Ведение многоплодной беременности рекомендуется с момента её диагностики. Ведь развитие двух и более эмбрионов сулит огромную нагрузку на сердечно-сосудистую систему матери, функционирование её почек, печени, всех органов и систем. В этот момент беременной женщине очень важно ощутить не только терапевтическую, но и психологическую поддержку . И мы, врачи клиники «Дар Жизни» , всегда готовы её оказать.
Мы осуществляем ведение многоплодной беременности в Москве. Оно включает все плановые анализы и обследования при беременности, дополнительные визиты к акушеру-гинекологу, терапевту, УЗИ, специфические для многоплодной беременности исследования для оценки развития плода, наличия генетических и хромосомных патологий
Беременность, при которой в женском организме развивается не один, а два или даже больше плодов — многоплодная беременность. В последнее время число таких беременностей увеличилось и составляет примерно 2% от всех случаев, что связано с широким использованием репродуктивных методов.
Но, на каком бы высоком уровне ни находилась сфера гинекологии и акушерства, женщины с многоплодной беременностью все так же входят в группу повышенного риска. Вот почему ведение многоплодной беременности занимает особое место в медицинской практике и требует глубоких знаний.
Развитие многоплодной беременности
Существуют разные классификации многоплодной беременности. Она подразделяется:
- По количеству плодов – речь идет о том, вынашивается ли двойня, тройня.
- По числу яйцеклеток, которые были оплодотворены – например, двойня бывает как двухъяйцевой, при которой одновременно оплодотворяются две яйцеклетки, так и однояйцевой, при которой одну яйцеклетку оплодотворяют два сперматозоида;
- По числу образованных амниотических оболочек и хорионов.
Хорион — это внешняя плотная оболочка эмбриона. Он граничит с внешней оболочкой матки, именно в этом месте и образуется плацента.
С увеличением количества плодов длительность беременности уменьшается. При двуплодной беременности роды происходят в среднем на 37 неделе, трехполодной — на 33 неделе, четырехплодной — на 29 неделе. С каждым дополнительным плодом течение беременности уменьшается примерно на 4 недели.
Внутриутробное развитие любой двойни связано с повышенным риском.
Монозиготная (однояйцевые близнецы) двойня подвергается дополнительному риску, степень которого зависит от момента ее образования.
Если разделение яйцеклетки происходит в первые три дня после оплодотворения, каждый плод будет окружен своим амниотиеским пузырем (амнион) и хорионом.
При делении оплодотворенной яйцеклетки между 4 и 8 днями хорион уже развивается а амнион еще нет. Поэтому каждый плод будет окружен отдельным амнионом, но одним хорионом.
Если деление происходит с 9 по 12 день, уже после развития амниона и хориона, оба плод будут окружены одной общей оболочкой.
Если деление происходит в более поздние сроки, оно является неполным. В результате возникает сращение близнецов, которое может располагаться между любыми частями их туловищ. Данная редкая патология встречается в 1 случае их 70 тысяч родов.

Многоплодная беременность: диагностика
Если раньше диагностика многоплодной беременности была затруднительной, и зачастую ее можно было определить уже на поздних сроках, то современная клиническая практика акушерства и гинекологии позволяет сделать это на ранних этапах. Прежде всего, стоит сказать о признаках, которые дают основание предположить, что имеется многоплодие:
- Данные о проводившейся ранее процедуре ЭКО и/или гиперстимуляции овуляции;
- Генетическая предрасположенность к рождению близнецов (уже были в роду);
- Более сильное и раннее протекание симптомов токсикоза, набухание груди и т.д.;
- Несоответствие размера матки ее предполагаемому размеру в первом триместре.
Помимо этого, при постановке диагноза, многоплодная беременность, ориентируются и на концентрацию в крови женщины ХГЧ (хорионического гонадотропина человека), а также плацентарного лактогена.
Естественно, что они превышают показатели для одноплодной беременности. Это же относится и к содержанию в крови женщины гормона прогестерона.
Но основным и самым достоверным способом ранней диагностики, позволяющей также и предупредить многие из осложнений многоплодной беременности, является УЗИ. Данный метод обладает точностью более 99%, и позволяет визуально определить все яйцеклетки, которые были оплодотворены и находятся в полости матки уже с пятой-шестой недели.
Во втором-третьем триместре беременности при помощи УЗИ можно определять характер развития плодов, их контуры, количество и расположение плацент, врожденные пороки. Немалую важность представляет и возможность заранее распознать предлежание плодов.

Особенности ведения многоплодной беременности
Учитывая все нюансы при вынашивании более чем одного ребенка, стоит довериться лучшим специалистам своего дела, которые станут отслеживать, как протекает многоплодная беременность по неделям, и снимут с будущей мамы основную часть волнения и тревог.
Ведь ведение данной беременности имеет свои особенности, которые заключаются в:
- Более частых походах к акушеру-гинекологу – дважды в месяц до наступления срока 30 недель и раз в неделю уже после 30 недель.
- Контроле за прибавкой в весе – при многоплодии повышается потребность в витаминах, минералах и количестве потребляемых с пищей калорий. Прибавка в весе должна составить примерно 20-22 кг;
- Соблюдении рекомендаций по режиму дня – снижении физических нагрузок, полноценном сне ночью и дневном отдыхе еще в течение пары часов;
- Обязательном, начиная с 16-20 недель беременности приеме препаратов железа для профилактики анемии, и поливитаминов на протяжении всего срока;
- Контроле за состоянием плодов для обнаружения их патологий (УЗИ);
- Контроле за состоянием шейки матки, плаценты и околоплодных вод;
- Контроле за сердечно-сосудистой системой и почками, содержанием глюкозы и другими показателями крови;
- Проведении допплерографии для каждого из плодов по отдельности;
- Дополнительных обследованиях на генетические пороки развития и т.д.;
- Отправлении на больничный уже на сроке 28 недель.
Платное ведение многоплодной беременности подразумевает и следующие услуги:
- Неограниченное количество посещений личного врача, а также возможность круглосуточного контактирования с ним (по телефону);
- Оформление всех необходимых при беременности медицинских документов;
- Консультации узких специалистов и проведение всего спектра лабораторных и инструментальных исследований – УЗИ, ЭКГ, КТГ, допплерографии;
- Проведение всех необходимых по показаниям обследований.
Помимо этого, ведение беременности в специализированной клинике подразумевает еще и контроль менеджера за тем, чтобы клиентка вовремя пришла на прием к своему врачу и не забыла своевременно пройти назначенные обследования. Поэтому стоимость ведения многоплодной беременности в конечном итоге оказывается абсолютно оправданной.
Возможные осложнения
Вынашивание более одного плода всегда является риском для здоровья и будущей мамы и самих плодов. Даже если беременная полностью здорова, это не исключает возможность возникновения врожденных пороков развития у плодов и их неправильного развития.
Многоплодная беременность связана с повышенной перинатальной заболеваемостью. Наиболее значимой причиной заболеваемости являются преждевременные роды, за ними следует задержка развития.
В течение всего срока могут появиться такие осложнения многоплодной беременности:
- Поздний гестоз – примерно у половины всех таких беременностей;
- Быстрое обострение у женщины ее хронических заболеваний;
- Резкое падение уровня гемоглобина в крови, приводящее к анемии;
- Самопроизвольное прерывание беременности, т.е. выкидыш;
- Риск того, что роды начнутся преждевременно;
- Внутриутробная задержка развития обоих или только одного плода;
- Хромосомные аномалии или пороки развития у плодов;
Но если перечисленные осложнения возможны и при одноплодной беременности, то есть ряд ситуаций, которые могут произойти только при многоплодии. Это, в первую очередь, синдром фертильной гемотрансфузии, результатом которого становится неполноценное распределение крови между плодами.

Роды при многоплодной беременности
Роды в ситуации многоплодной беременности тоже чреваты высоким риском осложнений, в том числе преждевременном отхождении околоплодных вод и/или отслойкой плаценты. Кроме этого есть риск того, что головки плодов «сцепятся» и начнут поступать в полость таза в одно и то же время.
Также возможны ослабленная родовая деятельность и сильное послеродовое кровотечение, потому в большинстве случае родоразрешение при многоплодной беременности рекомендуют проводить путем кесарева сечения. Особенно важно сделать это в случаях острой гипоксии (нехватки воздуха) одного из плодов и при выпадении петель пуповины.
Но если роды ведутся естественным путем, то при многоплодии врачи могут применить накладку акушерских щипцов на головку плода или извлечь его за тазовый конец. При этом после рождения первого из детей пуповина перевязывается не только на его, но и на материнском конце, иначе появляется риск смерти второго ребенка из-за кровотечения.
А родиться следующий ребенок должен не позже, чем через 15 минут после первого, иначе акушер самостоятельно вскроет плодный пузырь и простимулирует естественные роды.
Послеродовой период при многоплодной беременности проходит в целом так же, как и в случае обычной, разве что возможна задержка отделения последа и повышается риск кровотечений.
И во избежание осложнений женщинам прописывают противовоспалительные и сокращающие матку средства. Из всего этого следует, что многоплодная беременность – не патология, это счастье которое требует к себе особого внимания и индивидуального подхода к каждой из женщин.
Люди, которые далеки от акушерства, узнав о рождении двойни или тройни только порадуются: можно один раз отмучаться и больше не рожать. Гинекологи в этом плане не столь оптимистичны, ведь многоплодная беременность грозит ранним токсикозом, гестозом, осложнениями при родах и прочими проблемами. Однако на деле все может оказаться не столь пессимистично.
Что такое многоплодная беременность
Многоплодная беременность – это одновременное вынашивание более одного плода. Такие дети называются близнецами, двойняшками, тройняшками и так далее. Большинство людей знает, что близнецы бывают одно или двуяйцевыми. Первые всегда одного пола и очень похожи внешне. Вторые же могут быть разнополыми и иметь только некоторые общие черты лица. Однако для акушера вопросы о поле или схожести несущественны, гораздо важнее – определить количество плодов.
Дузиготная
Бихориальная биамниотическая двойня считается самой благоприятной. У каждого из таких двойняшек есть свой пузырь и плацента. Плюс если в процессе оплодотворения яйцеклетки имплантация зародышей произошла к разным стенкам матки, например, на переднюю и заднюю. При условии, что не возникло осложнений, таких детей можно доносить до 38 недель. Формирование дизиготных близнецов зачастую происходит при разных половых актах, промежуток между которыми был менее 1 недели.
Однояйцевая беременность
Такие дети рождаются одного пола с общими чертами лица и хромосомным набором. В зависимости от стадии разделения яйцеклетки монозиготную беременность подразделяют на несколько видов по характеру плацентации:
- Монохориальная моноамниотическая – деление происходит при прохождении яйцеклетки через шейку матки. Дети развиваются в одном пузыре и имеют общую плаценту. Опасность такой беременности в риске развития синдрома фетофетальной трансфузии (плацентарная недостаточность). В этом случае родоразрешение производят до 34 недели.
- Монохориальная биамниотическая – деление произошло на 3-8 сутки после зачатия. У малышей одна общая плацента, но у каждого свой плодный пузырь.
- Сиамские близнецы – деление клеток произошло позднее 13 суток. Такие близнецы живут в одном пузыре и срослись между собой телами в районе копчика, черепа, грудного отдела.

Вероятность наступления
По данным различных исследований, вероятность многоплодной беременности при зачатии естественным путем составляет не более 2%. При этом чаще женщины ожидают рождение дизиготной двойни, чем однополых близнецов. Вероятность многодетного зачатия увеличивается при достижении женщиной возраста 35 лет, приема оральных контрацептивов, при стимуляции яичников и генетической предрасположенности.
Если же многоплодная беременность наступила после прохождения процедуры ЭКО (экстракорпорального оплодотворения), то вероятность родить несколько детей сразу составляет 35-55%. Происходит подобное при одновременном подсаживании в матку нескольких оплодотворенных фолликулов, чтобы увеличить шансы на приживаемость одного из них. При имплантации больше 3 яйцеклеток назначается редукция эмбрионов. Это помогает предотвратить отклонения в развитии остальных детей.
Причины многоплодной беременности
Выносить и родить нескольких малышей трудно, особенно если женщина уже немолода или есть отягощенный акушерский анализ (замерший один или несколько эмбрионов, преждевременное прерывание). Врачи советуют не переоценивать свои возможности и подходить к рождению нескольких малышей со всей ответственностью, особенно если зачатие произошло после ЭКО. Выделяют несколько причин, которые могут спровоцировать оплодотворение сразу нескольких яйцеклеток.
Наследственность
Генетическая предрасположенность считается самым неоспоримым фактором многодетного зачатия. Наукой доказано, что если в роду уже были случаи рождения двойни или тройни, то вероятность многодетной беременности возрастает в несколько раз. Причем наследственность может передаваться через несколько поколений или от непрямых родственников – тетей, двоюродных сестер.
Стимуляция овуляции
Если женщина ранее лечилась от бесплодия и при этом принимала гормональные препараты, которые стимулируют созревание фолликулов, например, Кломифен или Гонадотропин, то риск родить двойню-тройню увеличивается. Даже после отмены этих лекарств может наблюдаться созревание нескольких фолликул одновременно или наблюдаться двойная овуляция в течении одного менструального цикла.
Возраст женщины
Под влиянием гормональной перестройки в предклиматический синдром у женщин старше 35 лет может созреть не один фолликул, а сразу несколько, что увеличивает шансы двойного зачатия. Особенно этому явлению подвержены женщины, которые не только старше 35 лет, но и уже имели опыт родоразрешения ранее. Врачи также отмечают, что у повторнородящих вынашивание близнецов проходит легче.

Гормональная контрацепция
При длительном использовании оральных гормональных контрацептивов тоже повышается риск родить двойню или тройню . Действие этих лекарств базируется на эффекте накапливания. Противозачаточные таблетки постепенно подавляют возникновение овуляции, воздействуя на работу яичников. Однако если женщина перестает принимать лекарства, возникает симптом отмены: «спящие» яичники начинают работать с удвоенной силой, вырабатывая сразу несколько яйцеклеток.
Экстракорпоральное оплодотворение
Суть процедуры ЭКО заключается во внедрении в матку женщины уже оплодотворенных яйцеклеток, которые выращиваются в пробирке. За один сеанс врач может подсадить от 1 до 4 фолликулов. Это необходимо для того, чтобы увеличить шансы на успех. Иногда приживаются все яйцеклетки и наступает многоплодная беременность. Если прижившихся фолликулов больше 4, чтобы снизить риски развития осложнений, один или несколько эмбрионов подвергаются резорбции (удалению).
Большое количество родов в прошлом
Очень часто многоплодная беременность фиксируется у женщин, которые уже родили одного или нескольких детей. При этом отмечено, что чем больше детей в семье, тем выше вероятность при повторном зачатии на оплодотворение двух яйцеклеток. Согласно статистическим данным, почти каждая 3 женщина, которой предстоит пройти 4 роды, носит двойню или тройню. Этот эффект в медицине называют паритетом беременности.
Как определить многоплодную беременность на ранних сроках
О том, что женщина забеременела, говорит множество внешних признаков: тошнота по утрам, налитая грудь, торчащие соски, резкие перемены в настроение, изменение вкусовых предпочтений. Однако все эти признаки беременных никак не указывают на количество ожидаемого прибавления. Есть ряд отличительных симптомов, которые позволят заподозрить наличие двойни или тройни. Определить количественное зачатие можно и по анализам крови или с помощью ультразвука.
Признаки
Симптомы двойни или тройни начинают проявляться с самых первых дней. К примеру, у женщины обостряется обоняние, она начинает остро реагировать на некоторые запахи. На лице могут появиться пигментные пятна. Другие признаки многоплодной беременности на ранних сроках:
- ранний токсикоз и гестоз;
- быстрая утомляемость;
- отеки ног и рук;
- чрезмерная прибавка в весе;
- большой размер живота;
- повышенное давление;
- большой размер матки, не соответствующий сроку;
- несоответствие головки плода с объемом живота;
- прослушивание двух сердечных ритмов.

УЗИ-диагностика
Женщинам важно знать: на каком сроке можно определить многоплодную беременность, чтобы вовремя записаться на процедуру проведения ультразвуковой диагностики. Как правило, ее назначают примерно на 5-6 неделе для подтверждения диагноза. Начиная с 10 и до 12 недели, с помощью ультразвука врач может установить: есть или нет у малышей пороки развития, определить хориальность (количество плацент). Достоверно посчитать количество плацент можно только до 16-й недели, позже это сделать будет проблематично.
Определение концентрации ХГЧ и лактогена в крови
Самый первый гормон, который начинает активно вырабатываться организмом женщины после зачатия – хорионический гонадотропин человека (ХГЧ). Он синтезируется клетками эмбриона, а после плацентой. Выработка ХГЧ и прогестерона начинается примерно на 7-8 сутки после зачатия и постепенно увеличивается на протяжении 5-6 недель. Определить уровень гормона можно с помощью анализа крови или мочи.
Плацентарный лактоген вырабатывается плацентой. Его уровень начинает возрастать с 4-5 недели беременности и увеличивается до 33-34 недели. В норме уровень этого гормона 0,05 мг/л на ранних сроках и 11,7 мг/л на 38-40 неделе. Увеличение уровня лактогена и ХГЧ в крови в два или три раза дает повод заподозрить наличие у женщины многодетной беременности.
Выносить и нормально родить одного здорового малыша некоторым женщинам бывает сложно, а многоплодная беременность несет еще большую нагрузку на организм. При установлении факта наличия двойни или тройни врачи предупреждают своих пациенток о возможности появления следующих отягощенных симптомов:
- Раннего токсикоза. Этот симптом проявляется раньше, чем при обычной беременности, проходит тяжелее и длится до 16-17 недели.
- Значительного прибавления в весе. Это связано с удвоенными потребностями организма для питания и нормального развития детей.
- Отеков и одышки. По мере возрастания срока, увеличивается нагрузка на все внутренние органы. Матка начинает смещаться, сдавливает желудок, легкие. Вот почему многие женщины страдают от отеков, одышки и быстро устают даже без физических нагрузок.
- Гестоза. Этот симптом диагностируется чаще при двойне или тройне, чем при ожидании одного ребенка, причем развивается раньше и проходит тяжелее.
- Возникает риск развития железодефицитной анемии и послеродовых кровотечений, раннее отхождение околоплодных вод, невынашивания.
Ведение многоплодной беременности
Женщинам, ожидающим большое прибавление в семействе, следует не только знать, на каком сроке можно определить многодетную беременность, но и когда становиться на учет. Для выявления ранних пороков развития, таких как синдром дауна и прочих отклонений, нужно сдать анализы у врача до 8-10 недели. Кроме того, будущим матерям близнецов декретный отпуск выдается не на 30 неделе, а на 28, а больничный лист выписывают на 160 дней.
Консультации гинеколога
Пациенткам с близнецами требуется более тщательное наблюдение, поэтому врача они должны посещать чаще: 2 раза в месяц до 28 нед., затем 1 раз в 7-10 дней. Помимо гинеколога, за таким типом беременности будет наблюдать терапевт, посетить которого придется всего 3 раза на протяжении всего срока вынашивания. При наличии эстрагенитальной патологии к диагностике и ведению пациентки присоединяются и другие специалисты.

Аппаратная диагностика
Помимо сдачи анализов на определение уровня ХГЧ в крови, женщина должна пройти ультразвуковое исследование. На ранних сроках эта процедура помогает установить наличие зачатия, а в середине цикла наличие малейших отклонений. УЗИ проводят по графику: на 22-24 и 32-34 неделе. Кроме этого, женщине назначают:
- Во втором триместре будущую маму подвергают эхографической оценке. Процедура ЭХГ дает представление о состоянии сердечно-сосудистой системы матери.
- Примерно на 25-28 нед. женщине должны провести КТГ (кардиотографию). Этот метод позволяет контролировать сердцебиение плода.
- В промежуток между 15 и 20 нед. назначается тройной тест – анализ крови на уровень альфа-фетопротеина (АФП), хорионического гонадотропина человека (ХГЧ) и свободного эстриола (ЕЗ). Эта методика помогает уже на ранних сроках установить хромосомные аномалии: синдром Дауна, болезнь Эдвардса, наличие дефектов нервной трубки.
Рацион питания
Особое внимание таким мамочкам стоит уделить питанию, поскольку потребность организма в витаминах, микроэлементах, белках, углеводах и жирах удваивается, а то и утраивается. Прибавка в весе у ожидающих близнецов может достигать 20 кг, поэтому суточная калорийность рациона должна быть увеличена до 4000-4500 килокалорий. Некачественное питание может привести к замиранию плода, выкидышу и появлению осложнений.
Прием витаминно-минеральных комплексов
Учитывая повышенные запросы организма на витамины, полезные микро и макроэлементы, врачи рекомендуют начать принимать витаминно-минеральные комплексы с момента подтверждения факта оплодотворения. Примерно, на 12 неделе врач выписывает таблетки фолиевой кислоты или железосодержащих препаратов, для предупреждения развития анемии, порок развития спинного или головного мозга у детей.
Возможные осложнения
Кроме перечисленных выше особенностей нагрузки на организм, двухплодная беременность или ожидание тройни может иметь такие специфические осложнения:
- Анэмбриония – феномен отмирания одного эмбриона. Такой порок развития встречается в 20% случаев, а его причины достоверно не установлены.
- Фетофетальная трансфузия или плацентарная недостаточность. Развивается на фоне монохориального моноамниотического типа, когда один ребенок живет и питается за счет другого.
- Врожденные уродства у одного или обоих близнецов – сращивание тела, непропорциональное строение черепа, задержка внутриутробного развития, наличие пороков сердца, появление острой гипоксии одного плода.
- Детский церебральный паралич – развивается на фоне кислородной недостаточности. Может иметь разную степень выраженности от косоглазия у одного из близнецов до полного паралича конечностей.
Роды при многоплодной беременности
Женщины, ожидающие близнецов, госпитализируются в стационар за 14-20 дней до начала предполагаемых родов. При этом метод родоразрешения будет определен заранее по результатам анализов, состоянию матери и детей. При ожидании близнецов велик риск рождения недоношенных детей с маленьким весом, которые быстро адаптируются к окружающей среде и могут самостоятельно дышать.
Сроки родоразрешения
Многоплодная беременность более короткой продолжительностью, чем обычная. Она составляет не 280 дней, а 238-266 суток. Бывает такое, что во время вынашивания один плод погибает. Если это произошло на раннем сроке, то вынашивание продлевают. При ожидании двух малышей женщина, как правило, благополучно донашивает и рожает второго. Если же один из эмбрионов погиб после 28 недели, врач назначает экстренное родоразрешение, потому как велик риск гибели второго крохи.

Естественные роды
Метод ведения родов зависит от многих факторов, но ведущую роль играет положение малышей в животике мамы, особенно первого. Естественные роды допускаются, если оба малыша предлежат головками, состояние матери и детей стабильное, схватки регулярные. При головном предлежании первого и тазовом второго тоже возможны естественные роды, во время которых осуществляется наружный поворот второго плода под контролем ультразвукового аппарата.
Показания к оперативному родоразрешению
Большой рис перинатальной смертности представляют роды монохориальной моноамниотической двойни, когда помимо специфических осложнений часто наблюдается перекрут пуповин. Оптимальной тактикой родоразрешения при этом типе многоплодия считается кесарево сечение. Таким же способом извлекают сросшихся близнецов, при поздней диагностике патологии. Другими показаниями для экстренных кесаревых служат:
- выраженное перерастяжение матки из-за большого веса детей;
- многоводие;
- наличие трех или более эмбрионов;
- стойкая слабость родовой деятельности;
- выпадение мелких частей плода;
- отслойка плацентарной ткани;
- если конец пуповины обвил плод;
- внутриутробная гипоксия одного из плодов;
- аномалия родовой деятельности;
- наличие рубца на матке;
- при низком расположении плацент;
- коллизиция плодов (сцепление головами);
- тазовое предлежание;
- поперечное положение близнецов.
Видео
М. А. Ботвин,
И. С. Сидорова
Многоплодной называется беременность, при которой в организме женщины развивается одновременно два или большее число плодов. Дети, родившиеся при многоплодной беременпостп, являются близнецами.
При многоплодной беременности осложнения во время беременности и родов наблюдаются значительно чаще, чем при одноплодной, поэтому ее следует отнести к состояниям, занимающим пограничное положение между физиологией и патологией.
Многоплодная беременность характерна для низших млекопитающих, у человека она наблюдается сравнительно редко. По сводным статистическим данным, частота рождения близнецов колеблется от 0,4 до 1,6%.
Среди причин многоплодной беременности большое значение имеет возраст матери: чаще она наблюдается у женщин более старшего возраста, особенно у многорожавших. Мальчики при многоплодии рождаются несколько реже. Анализ многих миллионов родов показал, что при одноплодной беременности мальчики рождаются в 51,6%, при двойнях - в 50,9%, а при тройнях - в 46,5% случаев.
Причины возникновения многоплодной беременности выяснены еще не полностью. Определенную роль в предрасположении к многоплодной беременности играет наследственность. Известны семьи, в которых из поколения в поколение наблюдаются роды двойней и даже тройней. Вероятность рождения близнецов в семьях, где они уже были, в 4-7 раз выше, чем в общей популяции. Оба супруга (как отец, так и мать) могут предопределять рождение близнецов.
Отмечена более высокая частота двойней при аномалиях развития матки, обусловленных ее раздвоением (матка двурогая, наличие в ней перегородки). При раздвоении матки чаще, чем при нормальном строении полового аппарата, происходит созревание одновременно двух или более яйцеклеток, которые могут быть оплодотворены.
Возникновение многоплодной беременности может быть обусловлено нарушением функции передней доли гипофиза, изменением в нем продукции гонадотропных гормонов, что может вызывать созревание и овуляцию одновременно нескольких фолликулов или формирование в одном фолликуле двух яйцеклеток. Подобная картина может развиваться и при проведении стимуляции (гиперстимуляции), овуляции кломифеном, клостильбегитом, хорионическим гонадотропином. Среди детей, зачатых весной, двойни встречаются более часто, что связывают с повышением гонадотропной активности в весенний период.
Причиной полиэмбрионии может быть механическое разъединение бластомеров (на ранних стадиях дробления), возникающее в результате гипоксии, охлаждения, нарушения кислотности и ионного состава среды, воздействия токсических и других факторов. Значение их в происхождении многоплодной беременности у человека не установлено.
Известны также теории о так называемом сверхзачатии. Согласна им, существует возможность оплодотворения двух яйцеклеток разных овуляционных периодов, то есть наступление новой беременности при наличии уже существующей, ранее возникшей. В литературе имеется описание наблюдения, когда у женщины с полным раздвоением матки и влагалища в каждой из маток были обнаружены одновременно развивающиеся беременности: в одной 12-недельной, во второй - 4-недельной.
Различают два основных типа близнецов: однояйцевые (монозиготные, гомологичные, идентичные) и разнояйцевые (дизиготные, гетерологичные, братские). Чаще встречаются разнояйцевые двойни (в 66 - 75% всех двойней). Они возникают при оплодотворении двух одновременно созревших яйцеклеток. Такие двойни чаще наблюдаются при повторных родах, по мере увеличения возраста матери, при наследственной склонности к многоплодию, а также при искусственной стимуляции овуляции.
Возможны одновременное созревание и овуляция двух или более фолликулов в одном или обоих яичниках, а также созревание нескольких яйцеклеток в одном фолликуле. Обычно встречается второй вариант, о чем свидетельствует редкое обнаружение одновременно двух и более желтых тел в яичниках.
Однояйцевые двойни являются следствием ненормального развития зиготы (оплодотворенной яйцеклетки). Образование таких двойней возникает в самые ранние фазы дробления зиготы. Частота их не зависит от числа предшествующих беременностей, возраста матери и наследственных влияний. Кроме того, возникновение однояйцевых двойней бывает связано с оплодотворением яйцеклетки, имеющей два или более ядра. Каждое ядро соединяется с ядерным веществом сперматозоида, в результате чего образуются зародышевые зачатки. Описаны яйцеклетки с двумя и тремя ядрами.
Следует отметить, что происхождение тройни и четверни бывает различным. Так, тройни могут образовываться из трех отдельных яйцеклеток, из двух или одной яйцеклетки; они могут быть однояйцевые и разнояйцевые: два однояйцевых и один одиночный плод или все три одиночные. Четверни могут быть также однояйцевыми и разнояйцевыми (чаще всего встречается дважды двойня и тройня с одним одиночным плодом).
Разнояйцевые близнецы могут быть одного или разных полов, они похожи друг на друга, как братья и сестры вообще. Однояйцевые двойни всегда одного пола, имеют одну и ту же группу крови и очень похожи друг на друга. Это сходство не может быть выявлено с достаточной достоверностью в период новорожденности, только последующее развитие позволяет определить однояйцевых близнецов. У них, как правило, одинаковые способности к обучению, оба заболевают одними и теми же болезнями в одно и то же время, а нарушения поведения, если они есть, проявляются примерно в одном и том же возрасте. В связи с этим монозиготные близнецы являются хорошей моделью для изучения различных наследственных, генетически обусловленных заболеваний. Пересадка органов и тканей у монозиготных близнецов полностью толерантна.
Отличить однояйцевых близнецов от разнояйцевых бывает иногда очень сложно. Для этого важно знать: пол обоих близнецов; массу их тела; количество оболочек, отделяющих одно плодовместилище от другого; группу крови и резус-принадлежность; наследственность; особенности течения беременности; строение плацент и ход сосудов в них и др.
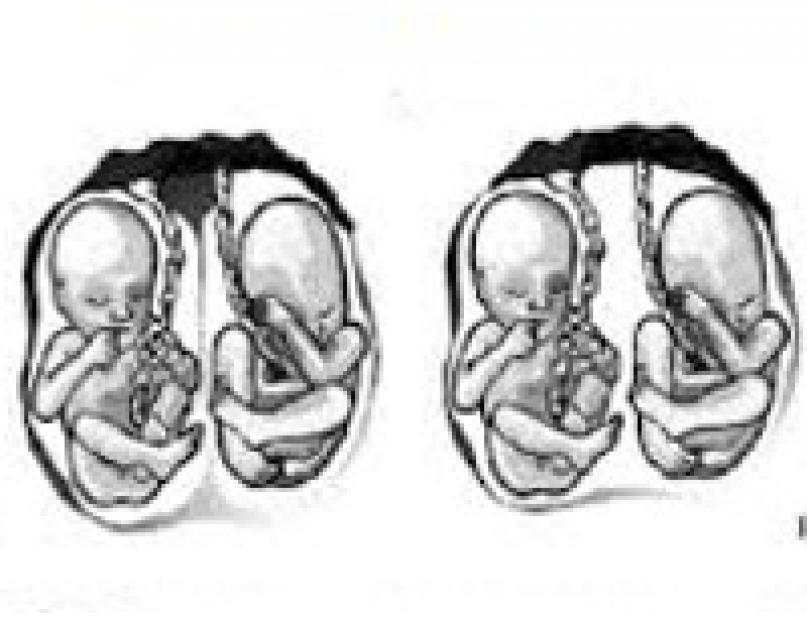
Двуяйцевые двойни всегда характеризуются бихориальным, биамниотическим типом плацентации. При этом всегда будут две автономные плаценты, которые могут соприкасаться, образуя как бы одну плаценту, но их можно разделить. Два плодовместилища разделены между собой двумя хориальными и двумя амниотическими оболочками.
Однояйцевая двойня, как правило, имеет общую ворсистую оболочку и общую плаценту. Сосуды (как артериальные, так и венозные) обоих близнецов в плаценте сообщаются многочисленными анастомозами. Амниальная оболочка у каждого близнеца отдельная, перегородка между плодовместилищами состоит из двух водных оболочек (монохориальная, биамниотическая двойня). В редких случаях оба близнеца имеют одну водную оболочку (монохориальная, моноамниотическая двойня).
Однояйцевые двойни возникают приблизительно в 22-30% случаев. Одна оплодотворенная яйцеклетка превращается в два и более зародышей, то есть возникает полиэмбриония. В процессе развития оплодотворенной яйцеклетки вначале закладывается хорион, затем амнион и собственно зародыш. Поэтому характер плацентации при образовании двойней зависит от этапа развития оплодотворенной яйцеклетки, на котором произошло ее деление.
Если деление яйцеклетки происходит в первые три дня после оплодотворенпя, то есть на стадии образования первых бластомеров, то однояйцевые двойни имеют два хориона и два амниона. Это - относительно редкий вариант. В этом случае даже при монозиготной двойне плацента будет бихориальной, биамниотической.
Если деление яйцеклетки происходит на 4-8-й день после оплодотворения, то образуется монохориальная, биамниотическая двойня, то есть в одном хорионе возникают два эмбриона с двумя амнионами. Этот вид однояйцевой двойни наблюдается чаще. Течение беременности при этом нередко осложняется нарушением развития плодов, которое обусловлено множественными анастомозами между сосудистыми системами обоих плодов (артериоартериальными, артериовенозными и веновенозными).
Наиболее неблагоприятным является наличие артериовенозных анастомозов. В этих условиях один из плодов становится донором, а второй - реципиентом. Развивается так называемый трансфузионный синдром близнецов, вследствие чего постепенно нарастает асимметрия массы плодов. У плода-реципиента часто наблюдается повышенная продукция околоплодных вод, развивается многоводие, а у самого плода выявляются признаки нарушения развития: увеличение массы и размеров, в том числе всех органов, особенно сердца, печени, почек. Полость амниона донора и количество околоплодных вод уменьшаются. Различия в размерах и массе между обоими плодами могут появиться на различных стадиях развития беременности, степень диссоциации их может варьировать.
В связи с неравномерной доставкой питательных веществ и кислорода иногда может наступить гибель одного плода. Если зародыш погибает в первые две недели развития беременности (до начала оссификации), то возможна его полная резорбция. Если плод погиб позже и не подвергся резорбции, то он сначала мацерируется, затем дегидратируется, уменьшается в размерах, уплощается и вдавливается в хориальную пластинку своей плаценты либо в амнион вне плаценты. Такой мумифицированный плод носит название "бумажный плод". Обнаруживается он, как правило, после рождения оставшегося в живых близнеца при осмотре последа.
К редким вариантам плацентации однояйцевых двойней относится монохориальный, моноамниотический тип. Их возникновение наступает при
раздвоении эмбриона на 9-10-й день после оплодотворения. В тех случаях, когда деление эмбриона происходит на 13-15-й день после зачатпя,
возникают сращения, вернее, неполное расщепление близнецов в области головки (краниопаги), туловища (торакопаги) или таза (ишиопаги).
ОСОБЕННОСТИ ТЕЧЕНИЯ МНОГОПЛОДНОЙ БЕРЕМЕННОСТИ |
При многоплодной беременности к организму женщины предъявляются повышенные требования, все органы и системы функционируют с большим напряжением, значительно чаще встречаются различные осложнения. Раньше развиваются гемодинамические, волемические и другие нарушения. В связи со смещением диафрагмы значительно увеличенной маткой затрудняется деятельность сердца - появляются одышка, быстрая утомляемость, тахикардия. Увеличение матки, особенно к концу беременности, ведет к сдавливанию внутренних органов: появляются запоры, учащенное мочеиспускание, изжога. Нижняя полая вена отчасти сдавливается, в результате чего нередко возникает варикозное расширение вен конечностей, вульвы, геморроидальных вен. Почти в 4-5 раз чаще отмечаются ранние и поздние токсикозы беременности. При этом поздние токсикозы отличаются более ранним началом, затяжным и более тяжелым клиническим течением, нередко сочетаются с острым пиелонефритом беременных.
В связи с повышенной потребностью и утилизацией железа, сниженной способностью усвоения фолиевой кислоты у беременных часто развивается железодефицитная и мегалобластическая анемия. Характерным для многоплодной беременности является выраженное снижение содержания железа и повышение продукции трансферрина и церулоплазмина, принимающих участие в окислительно-восстановительных процессах, катехоламинов и других биологически активных веществ.
Наличие большой распластанной плаценты или нескольких плацент нередко является причиной низкой плацентации и предлежания плаценты. В связи с этим значительно чаще, чем при одноплодной беременности, наблюдаются такие осложнения, как маточные кровотечения во время беременности и в родах, аномалии родовой деятельности. Нередко при многоплодной беременности возникают неправильные положения плодов - тазовые предлежания (24-30%) и поперечные положения (5-6%).
Одним из наиболее частых осложнений при многоплодпой беременности является преждевременное ее прерывание: частота невынашивания составляет 36-60%, преждевременные роды наблюдаются у каждой третьей беременной. Это обусловлено значительным перерастяжением матки, недостаточностью маточно-плацентарного кровообращения, поздними токсикозами беременности, чаще встречающейся иммунологической несовместимостью по системе АВО и другими осложнениями.
При многоплодной беременности чаще возникает задержка внутриутробного развития плодов. Даже у доношенных близнецов (особенно тройней) нередко наблюдаются признаки функциональной незрелости. Эти дети требуют в дальнейшем специального ухода и вскрмливания. Признаки функциональной незрелости особенно резко выражены у недоношенных близнецов.
При многоплодии обычно сохраняется прямая зависимость между массой плаценты и массой плодов, однако отмечено, что масса каждой отдельной плаценты или суммарная масса плацент, разделенная на количество плодов (при монохориальном типе плацентации или слившихся плацентах), как правило, ниже массы плацент при одноплодной беременности того же срока. Наряду с другими факторами это является одной из главных причин, обусловливающих низкую массу новорожденных.
Многоплодная беременность характеризуется более высокой частотой врожденных аномалий развития плода, особенно у монозиготных близнецов, тенденцией к отставанию в физическом и нервно-психическом развитии новорожденных, увеличением числа случаев родовых травм.
Течение многоплодной беременности более неблагоприятно при монохориальном (особенно при сочетании с моноамнистическим) типе плацентации по
сравнению с бихориальным.
ДИАГНОСТИКА МНОГОПЛОДНОЙ БЕРЕМЕННОСТИ |
Распознавание многоплодной беременности нередко представляет определенные трудности. Диагноз многоплодной беременности основывается на данных анамнеза, клинических, лабораторных и дополнительных методов исследования. При наличии в анамнезе беременной или у ближайших родственников по линии отца или матери указаний на многоплодие следует иметь в виду возможность развития у нее мпогоплодной беременности. По данным Р. С. Капраловой (1977), наследственный фактор установлен у 20,3% женщин, родивших близнецов.
Ранним клиническим признаком многоплодной беременности является быстрое увеличение размеров матки. Уже с 10-й недели беременности матка больше, чем в норме, а с 12-й педели пальпируется над лоном. Особенно быстрый рост отмечается в сроки 14-17 нед (симптом "скачка"). Именно в этот период чаще выявляется несоответствие размеров матки с предполагаемым сроком беременности. К 30 нед матка нередко достигает размеров, соответствующих доношенной беременности. После 16-й недели беременности отмечается более интенсивный прирост массы тела женщины.
При акушерском исследовании характерно определение в матке трех и более крупных частей плодов (двух головок и одного тазового конца или двух тазовых концов и одной головки).
Важным диагностическим признаком в распознавании многоплодия является низкое расположение предлежащей части по отношению ко входу в малый таз, особенно если оно сочетается с высоким стоянием дна матки и небольшими размерами головки плода. Ценность указанного признака заключается в том, что он становится положительным уже с 25-26 нед беременности. Характерным критерием является увеличение высоты диа матки над лоном на 5-6 см более данных гестационного срока.
Окружность живота также превышает размеры, характерные для данного срока беременности, и к концу беременности составляет более 100 см. Эти размеры хотя и имеют относительное значение, всегда требуют тщательной оценки и проведения дифференциального диагноза между многоплодием, крупным плодом, многоводней, ожирением, пузырным заносом и другой патологией.
Важным признаком является прослушивание сердцебиения плодов в двух различных точках матки с "зоной молчания" между ними.
В последнее время в акушерской практике широкое применение получил ультразвуковой метод исследования, который позволяет диагностировать многоплодие с 5-6-недельного срока беременности, определить расположение плодов в матке, размеры, локализацию и структуру плацент, динамику развития плодов. После 20 нед для распознавания многоплодной беременности может быть применен метод фоноэлектрокардиографип плода. При помощи этого метода можно объективно зарегистрировать сердечные комплексы плодов, ритм сердечных сокращений, характер предлежания плодов.
Можно использовать гормональные методы исследования. При многоплодии с 10-недельным сроком беременности экскреция хорионического
гонадотропина и уровень плацентарного лактогена в крови почти в 2 раза выше, чем при одноплодной беременности.
Показательным является определение концентрации альфа-фетопротеина в амниотической жидкости. Альфа-фетопротеин вырабатывается печенью плода,
поэтому у беременных с двойней концентрация его значительно выше. Максимальное увеличение его содержания отмечается в 32 нед, то есть
на 1-2 нед раньше, чем при одноплодной беременности.
ВЕДЕНИЕ БЕРЕМЕННОЙ С МНОГОПЛОДИЕМ |
Главной задачей врача женской консультации является ранняя диагностика многоплодной беременности. Это позволяет выработать наиболее рациональный план ведения беременной и своевременно провести мероприятия по предупреждению возможных осложнений. Сразу после установления многоплодия необходимо назначить щадящий режим и специальную диету, которая позволит обеспечить повышенную потребность организма беременной в белках и предупредить развитие железодефицитной анемии.
В 30-36-недельный срок беременности, когда имеет место максимальное растяжение матки, нередко возникает угроза преждевременных родов. Следует подчеркнуть крайне неблагоприятный исход преждевременных родов на 30-34-й неделе, так как шансы на выживание детей в этот срок минимальны. В эти сроки пациентка должна быть госпитализирована в дородовое отделение. При монохориальном типе плацентации госпитализировать беременную следует раньше (в 26-27 нед). Женщина должна находиться на постельном режиме практически до срока родов.
При беременности двойней чаще наблюдаются низкая плацентация, раннее старение плаценты, нередко развивается недостаточность ее функции. В связи с этим у женщин с многоплодием, особенно после 37 нед беременности, необходимо очень тщательно следить за внутриутробным состоянием плодов и функцией фетоплацентарного комплекса. Важную роль в оценке состояния плодов, строения и функции плаценты играют такие методы исследования, как ультразвуковое сканирование, кардиотахография, ЭКГ и ФКГ плодов, биохимические методы исследования (определение уровня эстриола в моче, плацентарного лактогена, термостабильной щелочной фосфатазы и др.).
Для профилактики и лечения плацентарной недостаточности беременным внутривенно назначаются 20 мл 40 % раствора глюкозы, 2 мл 2 % раствора сигетина, 50-100 мг кокарбоксилазы. В последнее время все шире применяются вазоактивные препараты (трентал - по 100 мг на 250 мл реополиглюкина внутривенно капельно или внутрь по 100 мг 3 раза в день).
В связи с выраженным перерастяжением матки, отсутствием полноценного пояса прилегания из-за маленьких размеров предлежащей части плода резко возрастает возможность дородового излития околоплодных вод. Этому способствуют часто наблюдаемые при многоплодии укорочение и частичное раскрытие шейки матки. Для предупреждения этого осложнения, а также при наличии угрозы преждевременных родов особое внимание должно уделяться соблюдению постельного режима беременной. С целью снятия возбудимости матки и улучшения маточно-плацентарного кровообращения до 36-37-недельного срока беременности показано применение спазмолитических и токолитических средств.
Для профилактики слабости родовых сил, начиная с 38-39 нед беременности, необходимо проводить подготовку беременной к родам путем создания глюкозо-витамино-гормонального комплекса (ГВГК), назначение галаскорбина по 1,0 г 3 раза в день и препаратов ненасыщенных жирных кислот (арахидена по 10 капель 2 раза в день или линетола но 1 столовой ложке 2 раза в день).
Течение родов при многоплодной беременности может быть нормальным, однако очень часто в процессе их наблюдаются различные осложнения. Почти у каждой второй - третьей женщины с двойней роды начинаются преждевременно. Преждевременные роды у 40-50 % рожениц начинаются с несвоевременного излития околоплодных вод. При этом могут выпасть мелкие части и пуповина плода. В большинстве случаев излитие вод происходит при отсутствии биологической готовности к родам, что нередко влечет за собой развитие слабости или дискоординации родовых сил и затяжное течение родов.
Развитие слабости родовых сил связано с выраженным перерастяжением матки и снижением ее сократительной способности. Изменение функционального состояния миометрия обусловлено понижением процессов синтеза и ресинтеза сократительных белков, гликогена и других веществ, определяющих активность мышечных сокращений. Причиной слабости родовых сил может явиться также наличие обширной "распластанной" плаценты (или двух и более плацент), что ведет к выключению из активных сокращений значительной области миометрия.
После рождения первого плода может наступить преждевременная отслойка плаценты как родившегося, так и еще не родившегося близнеца (или общей плаценты). Преждевременная отслойка плаценты после рождения первого плода наблюдается в 3-7% случаев родов двойней.
Иногда после рождения первого плода вследствие недостаточной сократительной активности матки полость ее уменьшается не сразу, в результате чего возникают условия для повышенной подвижности плода. Плод, находившийся в продольном положении, может принять поперечное, при котором роды без применения акушерских операций невозможны.
К редким, но очень тяжелым, осложнениям относится так называемое сцепление близнецов (коллизия), когда происходит одновременное вступление в таз головок обоих плодов. При этом первый ребенок рождается в тазовом предлежании, а второй - в головном.
В послеродовом периоде могут возникать маточные кровотечения вследствие нарушения процессов отделения и выделения плаценты, обусловленные недостаточной контрактильной активностью матки. Особую опасность предствляют гипотонические маточные кровотечения в раннем послеродовом периоде, связанные с перерастяжением матки. При выраженном многоводии и увеличении суммарной массы плодов вероятность развития данного осложнения значительно повышается.
В послеродовом периоде часто наблюдаются явления субинволюции матки и послеродовые воспалительные заболевания, которые в определенной
степени взаимосвязаны между собой. Их возникновение нередко обусловлено высокой частотой осложнений и хирургических вмешательств во время
родов.
ВЕДЕНИЕ РОДОВ |
В связи с большой частотой осложнений в родах и большим числом оперативных вмешательств роды при многоплодии должен вести опытный врач. Ведение родов должно быть бережным.
Особенности ведения первого периода родов
Основными факторами, определяющими особенности ведения первого периода родов, являются срок беременности, состояние плодов, характер родовой деятельности и целостность плодного пузыря. При недоношенной беременности (28-36 нед), начавшейся родовой деятельности, целом плодном пузыре и открытии шейки матки не более чем на 4 см наиболее целесообразно пролонгирование беременности путем торможения сократительной деятельности матки с помощью β-адреномиметиков и других средств. Роженице назначаются постельный режим, рациональное питание (необильная жидкая пища), седативные средства.
В случае отсутствия эффекта от токолиза и при дородовом излитии вод роды необходимо вести согласно требованиям, предъявляемым к преждевременным родам: широкое использование спазмолитических средств, применение для обезболивания родов анальгетиков и наркотиков в половинных дозах.
С целью ускорения созревания легочной ткани плодов применяют глюкокортикоидные гормоны (гидрокортизон по 100 мг, преднизолон по 60 мг или дексаметазон по 8-12 мг однократно), которые стимулируют выработку сурфактанта в легких плода (профилактика дистресс-синдрома).
При незначительном подтекании околоплодных вод и сомнении в целости плодного пузыря проводятся динамическое наблюдение за состоянием роженицы (термометрия, анализ крови клинический, контроль характера выделений из половых путей) и применение противовоспалительных средств (нитрофураны, антибиотики). Одновременно осуществляются лечебные мероприятия, направленные на усиление маточно-плацентарного кровообращения и профилактику синдрома дыхательных расстройств у новорожденных (введение 40% раствора глюкозы, 5 % раствора аскорбиновой кислоты, сигетина, кокарбоксилазы, кислорода, глюкокортикоидов).
При дородовом излитии околоплодных вод и отсутствии достаточной готовности к родам следует создать ускоренный глюкозо-витамино-гормональный фон (2-3 раза с интервалом 1-2 ч). Перорально назначают 60 мл касторового масла и через 2 ч делают очистительную клизму. Если родовая деятельность не развилась в течение 3 ч, то внутривенно капельно вводят 200 мл 5 % раствора глюкозы и 12-20 мл 2 % раствора сигетина.
Стимуляция сократительной деятельности матки в первом периоде родов ограничена (даже при слабости родовой деятельности). При отсутствии родовой деятельности в течение 6-8 ч с момента излития вод или наличии слабости родовых сил приступают к родоактивации окситоцином или простагландином в половинных дозировках (2,5 ЕД окситоцина или 2,5 мг простагландина на 500 мл изотонического раствора хлорида натрия). Предпочтение отдается простагландинам, действие которых по отношению к плоду более мягкое, чем окситоцина. Родовозбуждение или родостимуляции следует проводить очень осторожно на минимальной дозе препарата, поддерживающей умеренную, но эффективную родовую деятельность на фоне введения спазмолитиков (но-шпы, баралгина). Каждою 3 ч проводится профилактика внутриутробной гипоксии плода.
При доношенной многоплодной беременности тактика введения первого периода родов такая же, как и при одноплодной беременности. При многоводии одного из плодов показана ранняя амниотомия на фоне предварительного внутривенного введения 4 мл 2 % растйора но-шпы. Воды выводят медленно под контролем руки, чтобы избежать таких неблагоприятных последствий, как выпадение пуповины, мелких частей плода, преждевременная отслойка плаценты.
Роды целесообразно вести под мониторным контролем за характером родовой деятельности и сердцебиением плодов.
Кесарево сечение при многоплодной беременности не является методом выбора для родоразрешения. Показания для планового и экстренного кесарева сечения при многоплодии в принципе те же, что и при одноплодной беременности. Кроме того, кесарево сечение показано при обнаружении сросшихся близнецов, так как в данном случае роды через естественные родовые пути невозможны. Близнецы, извлеченные при кесаревом сечении, в дальнейшем в отдельных случаях могут быть разъединены хирургическим путем.
Особенности ведения второго периода родов
Период изгнания также предоставляют естественному течению. Роды ведет врач-акушер с обязательным присутствием врача-неонатолога. Заблаговременно должен быть подготовлен кювез и средства интенсивной терапии новорожденных. Второй период родов необходимо вести с иглой в вене для создания полной готовности к инфузионной и трансфузионной терапии.
При недоношенной многоплодной беременности в целях профилактики травмирования продвигающейся головки первого плода проводятся пудендальная анестезия новокаином и рассечение промежности. При стремительном течении периода изгнания применяются меры по его замедлению (роженице запрещается тужиться, предлагается глубоко дышать, дается закисно-кислородный наркоз).
После рождения первого плода тщательно перевязывают не только плодный, но и материнский конец пуповины. Это необходимо потому, что до рождения второго плода не всегда возможно достоверно определить, относится ли двойня к однояйцевым или разнояйцевым.
Ответственный момент наступает в родах после рождения первого плода. Установлено, что мертворождаемость вторых плодов при двойнях значительно превышает внутриутробную смерть плодов, рождающихся первыми. Причинами этой закономерности являются, во-первых, возможность потери крови вторым плодом через пуповину первого при монохориальном типе плацентации; во-вторых, смерть может наступить вследствие преждевременной отслойки плаценты второго плода в интервале между рождением близнецов.
Частота маточных кровотечений, связанных с преждевременной отслойкой плаценты, закономерно возрастает по мере увеличения интервала между рождением близнецов и, что особенно показательно, зависит от длительности интервала между рождением первого плода и моментом вскрытия плодного пузыря второго плода. В связи с этим существовавшее ранее мнение о возможности длительного выжидания после рождения первого плода (в литературе описаны случаи выжидания в течение нескольких суток и даже нескольких недель) в настоящее время следует считать несостоятельным.
Тактика, врача, ведущего роды, должна быть активно выжидательной. После рождения первого плода производят наружное исследование, выявляют положение второго плода и характер его сердцебиения. При хорошем состоянии роженицы, продольном положении плода и отсутствии внутриутробной гипоксии плода и других осложнений в первые 5 мин производят влагалищное исследование, вскрывают плодный пузырь и под контролем руки выводят околоплодные воды. В дальнейшем роды ведут выжидательно. При необходимости производят родостимуляцшо окситоцином пли простагландинами внутривенно капельно.
При выявлении показаний к срочному окончанию родов (кровотечение, внутриутробная гипоксия плода и др.) тотчас производят вскрытие плодного пузыря и приступают к оперативному родоразрешению в зависимости от условий. Учитывая подготовленность родовых путей и возможность быстрого родоразрешения, при поперечном положении плода необходимо произвести поворот его на ножку с последующим извлечением; при тазовом предлежании и слабости родовой деятельности - извлечение плода за тазовый конец; при головном предлежании, слабости родовых сил и появлении признаков внутриутробной гипоксии плода - наложение выходных или в исключительных случаях полостных акушерских щипцов или вакуум-экстрактора, а при подвижной головке над входом в малый таз - поворот плода за ножку с последующим его извлечением. В связи с высокой травматичностью для плода указанных операций (особенно при проведении внутреннего поворота плода на ножку и последующего его извлечения) в последние годы с целью родоразрешения все шире стали применять кесарево сечение.
С целью профилактики маточного кровотечения в момент прорезывания теменых бугров второго плода внутривенно медленно вводится 1 мл метилэргометрина на 20 мл 40% раствора глюкозы.
Особенности ведения третьего периода родов
Третий период родов также требует большого внимания ввиду опасности развития маточного кровотечения. Особенно высокий риск развития кровотечения на всех этапах родов наблюдается у женщин, у которых многоплодие осложняется поздним токсикозом и преждевременными родами.
При возникновении кровотечения немедленно принимают меры по удалению последа из матки. При наличии признаков отделения плаценты послед выделяют наружными приемами. Если признаков отделения плаценты нет, а кровотечение продолжается, показано срочное ручное отделение плаценты и удаление последа с последующим умеренным дозированным массажем матки и повторным внутривенным введением 1 мл метиэргометрина или синтометрина (в одном шприце соединяют 1,0 мл метиэргометрина и 1,0 мл окситоцина и вводят одномоментно внутривенно). Родившийся послед (последы) внимательно осматривают, чтобы убедиться в его целостности, при этом обращают внимание на количество оболочек в перегородке между плодовместилищами.
В раннем послеродовом периоде необходимо тщательно следить за общим состоянием родильницы, тонусом матки, характером и количеством выделений из матки. В послеродовом периоде с целью профилактики субинволюции матки и эндометрита показано назначение сокращающих матку средств, а при оперативных родах - и антибактериальных. Целесообразно раннее прикладывание новорожденных к груди (в первые 6-7 ч, если нет противопоказаний со стороны матери и новорожденных), что повышает тономоторную активность матки, развивает секреторную функцию молочных желез и сосательный рефлекс у новорожденных и предупреждает развитие пневмопатии у новорожденного, лактостаза и послеродового мастита у матери.
Очень важно обеспечить родильницам полноценное питание. Учитывая частое развитие у них железодефицитной анемии, необходимо продолжить назначение препаратов железа, аскорбиновой кислоты, витаминов группы В.
В связи с выраженным перерастяжением при многоплодии передней брюшной стенки в послеродовом периоде полезно проведение гимнастических упражнений, направленных на укрепление мышц брюшного пресса и тазового дна.
Женщинам с многоплодной беременностью предоставляется послеродовой отпуск на 70 дней. Через 3 мес после родов необходимо обеспечить полноценную контрацепцию. Методом выбора в этот период являются внутриматочные контрацептивы. Последующие беременности рекомендуются не ранее чем через 2-3 года.
Новорожденные - близнецы ввиду частой недоношенности, незрелости и маловесности нуждаются в тщательном наблюдении и уходе, особенно те дети, которые перенесли асфиксию и родовые травмы. Следует отметить, что при оценке степени зрелости и доношенности близнецов их небольшая масса не является определяющим фактором. Недоношенные новорожденные для дальнейшего выхаживания переводятся в специализированные отделения.
Источник : [показать] .
ББК 57.16 А43 УДК 618. (03)
Сидорова Ираида Степановна, доктор мед. наук, проф., Шевченко Тамара Кузьминична, доктор мед. наук, проф., Михайленко Емельян Трофимович,
доктор мед. наук, Лопухин Вадим Олегович, канд. мед. наук, Ботвин Михаил Афанасьевич, канд. мед. наук, Рязанова Елена Сергеевна, канд. мед.
наук, Хачапуридзе Валерий Владимирович, канд. мед. наук, Макаров Игорь Олегович, канд. мед. наук, Гуриев Теймураз Дударович, канд. мед. наук,
Минкина Галина Николаевна, канд. мед. наук
Рецензент - доктор медицинских наук, профессор И. 3. Закиров
Руководство для последипломной подготовки врача акушера-гинеколога составлено преподавателями факультета усовершенствования врачей I Московского медицинского института им. И. М. Сеченова и преподавателями Ташкентского ГИУВ.
В нем с современных позиций освещены основные разделы акушерской патологии. Представлены особенности течения и ведения беременности по триместрам ее развития и вопросы этиопатогенеза, клиники, профилактики и терапии позднего токсикоза, аномалии родовой деятельности, гипотонических кровотечений, узкого таза, многоплодной беременности. Представлены особенности течения беременности, родов и послеродового периода, состояние плода и новорожденного при различных экстрагенитальных заболеваниях матери, а также проблемы акушерской патологии при крупном плоде.
Для акушеров-гинекологов, педиатров и терапевтов.
Содержит 8 рисунков.