La frequenza non è nota, in letteratura sono state descritte almeno 130 osservazioni.
Caratteristiche diagnostiche minime: sono coinvolte una combinazione di lesioni della pelle, delle mucose, degli arti distali, dei denti, degli occhi, dei derivati ectodermici e mesodermici.
Clinica: atrofia focale della pelle del tronco, dei glutei e degli arti. La forma e la dimensione di queste aree sono molto diverse, il colore è solitamente marrone, i confini sono netti. A volte lo strato di grasso sottocutaneo sporge attraverso le aree atrofiche. Sono caratteristiche numerose teleangectasie; papillomi e condilomi si riscontrano sulla mucosa delle guance, delle labbra e della vagina.
Malformazioni degli arti distali (90%) di tipo ridotto: ipoplasia, aplasia delle dita delle mani e dei piedi, ectrodattilia, sindattilia, sottosviluppo delle unghie, polidattilia.
Anomalie dentali - agenesia delle papille dentali, ritardo della dentizione, difetti del morso.
Malformazioni degli occhi - colobomi dell'iride (20-25%), aniridia, microftalmo, anoftalmo. Ernia diaframmatica, grave asimmetria del busto.
Diagnosi: Raggi X: scoliosi, meno spesso - ipoplasia (aplasia) delle clavicole e delle costole, deformazione del torace, striature longitudinali delle ossa tubolari lunghe.
Trattamento: sintomatico.
Previsione relativamente favorevole per la vita.
Diagnosi differenziale: Sindrome da incontinenza pigmentata di Bloch-Sulzberger, sindrome di Rothmund.
Distrofia muscolare di Duchenne-Becker (G71.0)
La distrofia muscolare di Duchenne-Becker è una malattia neuromuscolare ereditaria caratterizzata da alterazioni degenerative progressive dei muscoli striati senza patologia primaria del motoneurone periferico. X-sc.R
L'incidenza della distrofia muscolare di Duchenne è di 3:10.000 neonati.
L'incidenza della distrofia muscolare di Becker è di 1:20.000 nei neonati maschi.
Il gene mutante della proteina distrofina è localizzato sul cromosoma 21.2
Clinica: Esistono due tipi di distrofia muscolare pseudoipertrofica: il tipo Duchenne grave e il tipo Becker benigno.
La distrofia muscolare di Duchenne esordisce solitamente nei primi tre anni di vita; i bambini iniziano a camminare tardi e non riescono a saltare o correre; I sintomi pronunciati compaiono a 2-3 anni di età sotto forma di pseudoipertrofia dei muscoli del polpaccio e cambiamenti nell'andatura - "a papera", con piedi ampiamente distanziati, dita appuntite, spalle rilassate e mento sollevato. È difficile per il bambino alzarsi da terra. La malattia progredisce costantemente e all'età di 10-11 anni i bambini sono già costretti a letto. L'atrofia muscolare assume una direzione ascendente: muscoli della cosciacinto pelvicocingolo scapolarebraccia. Si osserva pseudoipertrofia dei muscoli glutei, deltoidi, lingua e addominali. Il processo atrofico si sviluppa nel cuore, nel tratto gastrointestinale e, nelle fasi finali, nei muscoli del viso, della faringe e del tratto respiratorio.
La manifestazione della distrofia muscolare di Becker si verifica non prima di 10-15 anni, il decorso è lieve, i pazienti mantengono la capacità lavorativa fino a 20-30 anni.
Diagnostica: debolezza muscolare, soprattutto nei gruppi muscolari prossimali; aumento dei livelli sierici di creatinfosfochinasi; sconfitta dei maschi. La biopsia muscolare rivela cambiamenti caratteristici (degenerazione muscolare, necrosi delle singole fibre). L'EMG mostra segni di miopatia, l'ECG mostra segni di danno miocardico e disturbi di conduzione.
Trattamento: sintomatico.
Previsione: L'aspettativa di vita media è di 20 anni. La morte di solito avviene per infezioni polmonari o insufficienza cardiaca.
Sindrome di Aarskog
Sindrome di Aarskog (sindrome faccia-dito-genitale). X-sc.R o AD
Frequenza sconosciuta, M1: ZO.
Segni diagnostici minimi: ipertelorismo, brachidattilia, scroto a scialle, bassa statura.
Clinica: ritardo della crescita (90%), sebbene il peso alla nascita e la lunghezza siano normali. Il ritardo della crescita diventa evidente entro la fine del primo anno. I pazienti hanno un viso rotondo, crescita dei peli a forma di cuneo sulla fronte - "mantello di vedova" (70%), ipertelorismo (95%), ponte del naso largo (85%), naso corto con narici invertite (94%), filtro ampio (97%), forma dell'occhio anti-mongoloide (55%). Le anomalie oculari comprendono oftalmoplegia, strabismo, astigmatismo e ingrossamento della cornea. I segni caratteristici comprendono l'ipoplasia della mascella superiore (85%), la progenie relativa, una leggera piega sotto il labbro inferiore (82%) e le anomalie dei padiglioni auricolari (76%). Sono presenti lassità articolare (70%), brachidattilia, clinodattilia del quinto dito (80%), sindattilia cutanea incompleta delle mani (70%), iperestensione delle articolazioni interfalangee prossimali con simultanea flessione nella parte distale, dita corte con una sola piega in flessione (72%), piega trasversale dei palmi, piedi larghi (75%). Il cambiamento più caratteristico nei genitali è lo scroto a forma di scialle, le cui pieghe circondano la base del pene (81%). Nel 75% dei casi si osserva criptorchidismo, meno spesso: spaccatura dello scroto, fimosi. Sono state descritte ernie inguinali (66%). Nel 14% dei pazienti si osserva un moderato ritardo mentale o difficoltà di apprendimento.
Diagnosi differenziale: Sindrome di Noonan, ipertelorismo con anomalia esofagea e ipospadia.
Aplasia congenita della pelleè un difetto focale dello sviluppo pelle, con interruzione della formazione delle sue parti costitutive, come l'epidermide, il derma, le appendici e talvolta il tessuto sottocutaneo.
La patologia è stata identificata più di due secoli e mezzo fa, ma le sue cause sono ancora sconosciute e in dermatologia esistono solo teorie non supportate da fatti concreti.
L'incidenza della malattia non è calcolata, ma i ricercatori stimano un caso su diecimila. I sintomi della patologia con un'eziologia poco chiara sotto forma di disturbi focali nella formazione della pelle, accompagnati dallo sviluppo di cicatrici, vengono rilevati in un neonato.
Di solito si tratta di una o più formazioni erosive o ulcerazioni sulla pelle, con localizzazione in rari casi nella testa e in altre parti del corpo.
La malattia spesso non ha conseguenze gravi, ma porta un notevole disagio sotto forma di difetto estetico, perché la cicatrice non scompare mai.
L'aplasia congenita della pelle viene diagnosticata utilizzando un esame dermatologico e dati istologici dei tessuti interessati.
La terapia nella maggior parte dei casi è sintomatica per prevenire l'infezione secondaria, ma esiste la possibilità di correzione chirurgica delle cicatrici al fine di minimizzare il difetto estetico.
Sintomi
I sintomi dell'aplasia cutanea vengono rilevati immediatamente dopo la nascita di un neonato: si tratta di una lesione arrotondata nella parte parietale della testa. Può avere un diametro fino a tre centimetri, singolo, nel trenta per cento dei casi doppio, meno spesso multiplo. Sembra un'erosione o un'ulcera, ricoperta di croste e granulazioni e completa assenza di peli.
Il pelo attorno alla formazione viene preservato, cresce quindi più lungo e più scuro di quello principale questo sintomo chiamato "collare per capelli".
L'erosione può essere rosa o qualsiasi variazione di tonalità fino a rosso brillante. Se non si verificano complicazioni, la lesione si cicatrizza gradualmente. Inoltre non ci sono peli sulla cicatrice bianca, che dura per tutta la vita.
Insieme ai sintomi cutanei descritti, un bambino con aplasia congenita della pelle può presentare:
- altri disturbi nei tessuti più profondi;
- difetti dello sviluppo come labbro leporino, palatoschisi, atrofia oculare.
In alcuni casi, in età avanzata infanzia, una neoplasia maligna si sviluppa nel sito della cicatrice.
Cause
SU questo momento non è stata identificata alcuna ragione che spieghi la comparsa e lo sviluppo della patologia. Esistono diverse teorie:
- Il primo classifica come fattori di sviluppo dell'aplasia congenita della pelle un intero gruppo di diversi fenomeni patologici che portano a fallimenti nel processo di chiusura del tubo neurale.
- Le stesse patologie possono ritardare lo sviluppo del derma con l'epidermide a livello embrionale.
- In alcuni casi, la familiarità della condizione è stata rivelata con un meccanismo di ereditarietà autosomico dominante (presumibilmente).
- Più spesso si identificano forme sporadiche di natura genetica o basate su un fattore teratogeno, talvolta in combinazione con altre anomalie dello sviluppo.
La scienza considera questa condizione come il risultato dell'influenza di vari fattori dannosi sulla formazione del feto.
Diagnosi e trattamento
Per diagnosticare la malattia non sono necessarie azioni speciali; i suoi sintomi sono troppo specifici, il che consente al dermatologo di distinguere la patologia da altre condizioni congenite della pelle.
Tuttavia, si ricorre ancora alla diagnosi differenziale per escludere la sclerodermia focale, il lupus eritematoso discoide, nonché le conseguenze del trauma perinatale causato dal forcipe e da altri strumenti ostetrici.
Con l'aiuto dell'esame, l'aplasia si distingue dalle forme familiari di ipoplasia della pelle del viso, quando i focolai di atrofia sono localizzati sulle tempie.
I dati di un esame istologico dei tessuti patologici prelevati dalla lesione vengono attentamente studiati, il che consente di rilevare segni caratteristici dell'aplasia congenita della pelle sotto forma di una forte diminuzione dello spessore degli strati della pelle, compreso il epidermide, derma e talvolta tessuto sottocutaneo.
Se non c'è un'infezione secondaria, non ci sono sintomi del processo infiammatorio e dell'infiltrazione dei leucociti.
Il trattamento dell'aplasia congenita è graduale:
- Il primo si verifica immediatamente dopo la nascita del bambino. Comprende azioni preventive e cure speciali per il neonato. L'erosione viene trattata con unguenti antibatterici e idratanti e una benda viene applicata al focus patologico per prevenire lesioni. Dopo diverse settimane dalla nascita, la lesione diventa cicatrizzata.
- Il secondo si verifica molto più tardi, nella tarda infanzia o nell’età adulta. Si tratta della rimozione chirurgica di un difetto estetico. Se sono interessate parti significative della pelle, si consiglia un trapianto di pelle.
In generale, la prognosi è favorevole.
Prevenzione
Consiste nel prendersi cura della fonte della patologia. Alcuni ricercatori insistono sulla necessità di un esame regolare della cicatrice da parte di un dermatologo per escludere un processo oncologico.
"Diagnosi differenziale delle malattie della pelle"
Guida per i medici
a cura di B. A. Berenbeina, A. A. Studnitsina
L'eziologia e la patogenesi dell'aplasia congenita della cutis congenita sono sconosciute. L'aplasia cutanea congenita è un difetto dello sviluppo ereditato prevalentemente con modalità autosomica dominante. La malattia esiste fin dalla nascita, molto spesso si manifesta come un unico focolaio rotondo o ovale di alopecia cicatriziale o un difetto ulcerativo ricoperto di granulazioni, di 2-3 cm di dimensione, situato nella regione parietale nell'area della fontanella. A volte si formano diverse lesioni sul cuoio capelluto. Gli stessi cambiamenti si possono osservare sul tronco e sugli arti. Di solito sono simmetrici, simili per dimensioni, forma della lesione e sue manifestazioni (ulcerazione, difetto coperto da pellicola, atrofia cicatriziale). Talvolta si osservano anche alterazioni atrofiche nei tessuti più profondi, la malattia può essere associata ad altri difetti dello sviluppo (“labbro leporino”, malformazioni ossee, sistema nervoso, occhio, atrofia cerebrale, ecc.), da cui dipende la prognosi per la vita.
L'esame istologico rivela un forte assottigliamento dell'epidermide su uno strato di cellule, derma e grasso sottocutaneo, sottosviluppo o assenza di annessi cutanei.
Diagnosi differenziale
L'aplasia congenita della pelle deve essere differenziata dal danno al cuoio capelluto durante il parto, nella fase cicatriziale - dal lupus eritematoso discoide, dalla sclerodermia focale. La natura della localizzazione e i confini netti della lesione, l'assenza di alterazioni infiammatorie e indurimento, l'esistenza della malattia fin dalla nascita e spesso la presenza di difetti simili in diversi membri della famiglia ci permettono di stabilire la diagnosi corretta. Un quadro clinico simile, ma con la localizzazione dei focolai di atrofia prevalentemente nell'area delle tempie, si osserva nella displasia facciale focale familiare. Cambiamenti atrofici significativi nella pelle sono uno dei sintomi dell'ipoplasia focale della pelle.
Aplasia congenita della pelle- un gruppo eterogeneo di malattie, la cui caratteristica comune è l'assenza congenita di pelle. Sebbene la causa dell’aplasia sia sconosciuta, la condizione stessa è stata documentata da oltre 250 anni.
Nel classico forma di aplasia della pelle si manifesta come una o più erosioni o ulcerazioni, ricoperte da una crosta o membrana sottile, sulla corona del cuoio capelluto. La guarigione sotto forma di cicatrici atrofiche e glabre avviene entro 2-6 mesi. a seconda della dimensione e della profondità delle ulcerazioni (che possono estendersi per tutta la profondità dei tessuti molli fino all'osso).
Questo condizione benigna può essere ereditato come carattere autosomico dominante o verificarsi sporadicamente. Le lesioni del tronco e degli arti sono meno comuni; tali lesioni possono essere associate a difetti degli arti, EB e anomalie cromosomiche. Una lesione sul cuoio capelluto circondata da un anello di peli lunghi capelli scuri(il segno del “colletto di pelo”) è un difetto dovuto alla fusione incompleta del tubo neurale. La risonanza magnetica è indicata per valutare possibili connessioni con le aree sottostanti del cervello e delle ossa.
Aplasia congenita della pelle:a - è stato osservato un difetto cutaneo isolato sulla mano di un neonato
b - questo bambino prematuro con un piccolo difetto sulla parte posteriore del collo presenta emiatrofia sul lato destro del corpo (sindrome di Adams-Oliver).
Per semplice aplasia congenita della pelle il difetto viene corretto mediante semplice escissione nella tarda infanzia o nell'età adulta. Per lesioni di grandi dimensioni possono essere necessari l'escissione graduale e l'uso di espansori tissutali. Nei neonati è necessario valutare la profondità del difetto, prevenire danni ai tessuti e infezioni ed esaminare il bambino per la presenza di anomalie associate.
Morbidi impacchi con azione fisiologica soluzione, gli antibiotici topici e le medicazioni sterili rappresentano opzioni terapeutiche adeguate per la maggior parte dei pazienti. Per gestire i pazienti con difetti di grandi dimensioni, vengono utilizzate medicazioni sigillate (Duoderm®, Comfeel®). A volte è necessario un intervento chirurgico precoce.
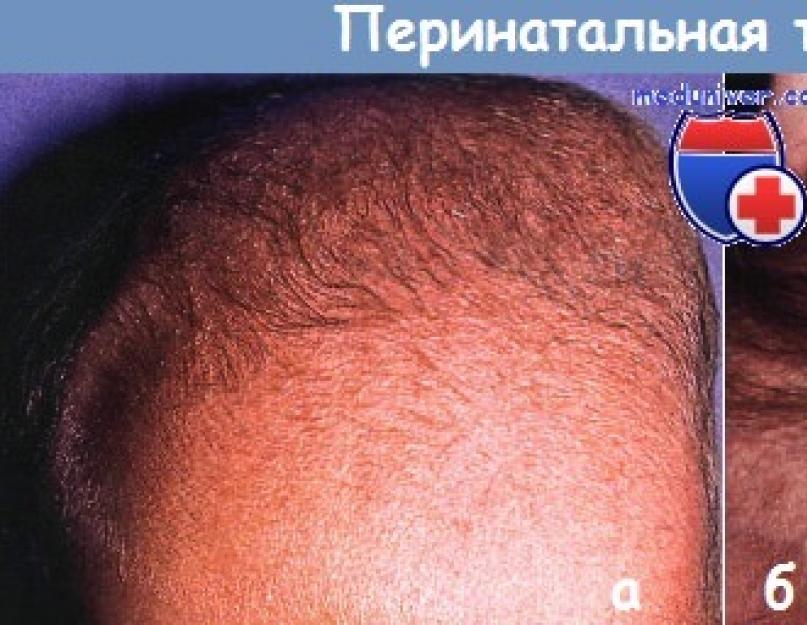
 Trauma perinatale:
Trauma perinatale:
a - cefaloematoma. La perdita di sangue sotto il periostio di solito si risolve senza problemi.
b - in rari casi il trauma perinatale porta alla formazione di una corolla ad anello sul cuoio capelluto con cicatrici e perdita permanente.
Trauma perinatale testa può portare a difetti simili che vengono rilevati alla nascita o nel primo mese di vita. Il prelievo di sangue dal cuoio capelluto, gli elettrodi del monitor e il forcipe possono provocare piccole ulcere che guariscono lasciando cicatrici.
 a - segno di un "colletto di capelli" sul cuoio capelluto di un neonato.
a - segno di un "colletto di capelli" sul cuoio capelluto di un neonato. b - questo bambino sano di 4 mesi ha il segno di un "colletto di capelli".
La risonanza magnetica non ha rivelato alcuna anomalia delle strutture sottostanti.
Senza peli corolla anulare sul cuoio capelluto - un'altra forma di trauma cranico localizzato, in rari casi associato a tumore alla nascita e cefalematoma, che talvolta si risolve con alopecia cicatriziale.
Aplasia congenita della pelle assomigliano ad altri difetti nevoidi, spesso appaiono come chiazze glabre sul cuoio capelluto. Tuttavia, questi voglie Non formano crosticine né diventano atrofiche e di solito presentano segni clinici caratteristici. Alcuni nevi pigmentati congeniti, debolmente pigmentati sul cuoio capelluto, possono anche simulare l'aplasia cutanea congenita.
 Difetti simili all'aplasia cutanea congenita:
Difetti simili all'aplasia cutanea congenita: a - le lesioni provocate dal forcipe sono spesso associate alla formazione di un ematoma senza rottura della pelle.
Tuttavia, in rari casi si verificano (b) necrosi superficiale e (c) necrosi grassa.
L’eziologia e la patogenesi della malattia sono sconosciute. L'aplasia cutanea congenita è un difetto dello sviluppo ereditato prevalentemente con modalità autosomica dominante. La malattia esiste fin dalla nascita, molto spesso si manifesta come un unico focolaio rotondo o ovale di alopecia cicatriziale o un difetto ulcerativo ricoperto di granulazioni, di 2-3 cm di dimensione, situato nella regione parietale nell'area della fontanella. A volte si formano diverse lesioni sul cuoio capelluto. Gli stessi cambiamenti si possono osservare sul tronco e sugli arti. Di solito sono simmetrici, simili per dimensioni, forma della lesione e sue manifestazioni (ulcerazione, difetto coperto da pellicola, atrofia cicatriziale). Talvolta si osservano anche alterazioni atrofiche nei tessuti più profondi; la malattia può essere associata ad altri difetti dello sviluppo (“labbro leporino”, malformazioni delle ossa, del sistema nervoso, degli occhi, atrofia cerebrale, ecc.), da cui dipende la prognosi per la vita.
L'esame istologico rivela un forte assottigliamento dell'epidermide su uno strato di cellule, derma e grasso sottocutaneo, sottosviluppo o assenza di annessi cutanei.
Diagnosi differenziale. L'aplasia congenita della pelle deve essere differenziata da danno al cuoio capelluto durante il parto, nella fase cicatriziale - da lupus eritematoso discoide, sclerodermia focale. La natura della localizzazione e i confini netti della lesione, l'assenza di alterazioni infiammatorie e indurimento, l'esistenza della malattia fin dalla nascita e spesso la presenza di difetti simili in diversi membri della famiglia ci permettono di stabilire la diagnosi corretta. Un quadro clinico simile, ma con la localizzazione dei focolai di atrofia prevalentemente nell'area delle tempie, si osserva nella displasia facciale focale familiare. Cambiamenti atrofici significativi nella pelle sono uno dei sintomi dell'ipoplasia focale della pelle.
LESIONI CUTANEE NELLE MALATTIE DEL TESSUTO CONNETTIVO
Le collagenosi, o malattie diffuse del tessuto connettivo, sono caratterizzate da distrofia mucoide e fibrinoide del tessuto connettivo, lesioni frequenti articolazioni, membrane sierose, pelle, organi interni, sistema nervoso.
Il meccanismo di sviluppo delle malattie del collagene si basa su un processo autoimmune. Il gruppo di malattie del tessuto connettivo con disturbi immunitari comprende la sclerodermia sistemica, il lupus eritematoso sistemico, la dermatomiosite, la periarterite nodosa, l'artrite reumatoide, i reumatismi, la sindrome di Schogren, ecc.