A parada respiratória é uma das condições críticas que requerem cuidados médicos ou intervenção de pessoal médico não qualificado. Em tal situação, nem sempre há acesso a equipamentos de ressuscitação e a capacidade de usar um ventilador completo. A bolsa Ambu é um dispositivo simples com o qual você pode realizar esse procedimento.
Características de design
A base da bolsa para ventilação pulmonar artificial é uma pêra elástica de borracha, que possui uma válvula de entrada de um lado e é equipada com um adaptador especial do outro. A bolsa Ambu pode ser conectada a uma máscara usando este adaptador ou pode ser conectada diretamente a um tubo endotraqueal fixado na traqueia. O método de aplicação dependerá das características da situação particular que requer atenção médica.
Este dispositivo conquistou firmemente sua aplicação no campo da medicina intensiva, em ambulâncias e unidades de terapia intensiva. Variando o volume do bulbo de borracha, você pode usar a bolsa Ambu na prática pediátrica.
Algoritmo de uso
Antes de usar a bolsa Ambu, certifique-se de que o trato respiratório superior esteja aberto e que não haja objetos estranhos na cavidade oral. Para fazer isso, deite o paciente de costas, incline a cabeça para trás e abra a boca movendo a mandíbula ligeiramente para si e para baixo. Neste caso, uma auditoria inicial deve ser realizada. Em seguida, você precisa pegar a língua e movê-la para o lado, realizando um reexame. Se durante a revisão for constatado que há objetos estranhos na cavidade oral, eles devem ser removidos. Em seguida, a bolsa Ambu é conectada à máscara, que é pressionada contra o rosto do paciente com o auxílio do indicador e dedão, e o resto dos dedos e da mão são colocados no queixo, fixando firmemente a máscara. Em seguida, você precisa comprimir intensamente a bolsa, empurrando o ar para os pulmões e remover a máscara do rosto para expirar. Este procedimento é repetido até que o paciente tenha respiração espontânea com uma frequência de pelo menos 16-18 respirações por minuto. A constrição da pupila é o principal critério que indica que a ventilação dos pulmões é realizada de forma eficaz.

Usando a bolsa Ambu, é necessário monitorar a estanqueidade completa tanto do próprio dispositivo quanto da área onde a máscara se encaixa no rosto. O menor vazamento de ar reduzirá a pressão injetada e anulará todo o procedimento de assistência médica. Você também deve prestar atenção à correspondência do volume da pêra com a idade do paciente. O aumento do volume de ar bombeado para os pulmões pode levar ao barotrauma em uma pessoa que precisa de atendimento de emergência.
Indicações de uso
A principal indicação de uso é a parada respiratória e a necessidade de ventilação artificial. Além disso, a bolsa também pode ser usada em pacientes com insuficiência respiratória para facilitar a inalação (por exemplo, durante um ataque de asma brônquica).
Contra-indicações
A ventilação artificial dos pulmões com bolsa Ambu é contraindicada na presença de objetos estranhos ou massas na cavidade oral. Neste caso, existe a possibilidade de aspiração deste último. Nesse caso, é necessário limpar imediatamente a cavidade oral e iniciar a ventilação.

Conclusão
Condições que requerem atenção médica de emergência e são acompanhadas de parada respiratória não são incomuns. Ao mesmo tempo, você tem uma excelente chance de salvar a vida de outra pessoa se tiver uma bolsa Ambu em casa ou no kit de primeiros socorros do carro. O preço deste dispositivo é baixo e oscila em torno de 1500-2000 rublos, dependendo do fabricante.
Bolsa Ambu. Afinal, este dispositivo não se destina ao uso doméstico.
Informação geral
A bolsa Ambu é um dispositivo médico que é usado para que tal dispositivo seja usado para pacientes que tenham problemas respiratórios. Este dispositivo deve o seu nome ao primeiro fabricante (Ambu). Aliás, foi criado em 1956 pelo engenheiro Hesse e pelo professor Ruben especificamente para prevenir a epidemia de poliomielite. No entanto, vale a pena notar que hoje o dispositivo apresentado é muitas vezes referido como: “bolsa de ressuscitação pulmonar manual”, “bolsa de respiração de ressuscitação” ou “aparelho de respiração manual”.
Onde é usado?
Como mencionado acima, a bolsa Ambu não se destina ao uso doméstico. Afinal, esse dispositivo está incluído no conjunto padrão de reanimobiles e também é usado em departamentos e anestesiologia. Deve-se notar que é bastante usado durante a operação, antes de conectar um ventilador elétrico.

Tipos principais
A bolsa Ambu tem muitas variedades. Além disso, o saco de tal aparelho pode ser preenchido com ar do ambiente e de um cilindro de oxigênio conectado. Muitas vezes, os procedimentos realizados com este aparelho são comparados com a respiração artificial, o chamado "boca-a-boca". No entanto, em comparação com ele, este método é mais simples, higiênico e eficaz.
Os fabricantes estão produzindo atualmente tipos diferentes tais dispositivos médicos, que diferem não só aparência mas também pelo material de que são feitos. Por exemplo, uma bolsa Ambu reutilizável pode suportar até 20 ciclos de autoclavagem, pois é feita de silicone. Quanto aos dispositivos descartáveis, na maioria das vezes são feitos de PVC.
Bolsa Ambu: como usar?

Todos os médicos e enfermeiros são obrigados a usar este dispositivo. No entanto, uma pessoa comum também pode dominá-lo. Para isso, o paciente joga a cabeça para trás, pega a máscara do aparelho com o indicador e polegares mão esquerda e, em seguida, aplicado no rosto do paciente e pressionado, apoiando Em seguida, com a mão direita, você precisa apertar o acordeão ou a bolsa, respirando fundo e profundamente. A expiração deve ser passiva. Neste caso, a permeabilidade normal do trato respiratório (superior) é assegurada estendendo o pescoço do paciente ou introduzindo um duto de ar na boca (possivelmente no nariz).
Caso a respiração artificial deva ser realizada durante a anestesia, ela é feita usando um respirador manual ou automático especial. Para fazer isso, você precisa pegar a máscara com a mão esquerda e pressioná-la no rosto da vítima, segurando a mandíbula inferior. A mão direita deve apertar ritmicamente a bolsa de respiração. Nesse caso, a pressão na bolsa deve ser realizada de forma suave, rápida e suave. Após atingir a elevação normal do tórax do paciente, o braço deve ser abaixado e uma expiração passiva deve ser feita.
Dispositivo para manual IVL ADR-1200 (saco Ambu) é um produto médico portátil projetado para ventilação pulmonar artificial manual. Pode ser usado em instituições médicas (MPI), no campo, em casa. Seu uso não requer conhecimentos especiais, pequenas dimensões e peso facilitam o transporte dispositivo ADR-1200 com você, tornando-o especialmente popular para uso em ambulâncias. IVL usando este dispositivo pode ser realizado para pacientes adultos e crianças cujo peso excede 15 kg.
Ventilador ADR-1200 projetado para uso reutilizável: pode ser esterilizado em uma solução de peróxido de hidrogênio a 3% com a adição de um detergente sintético.
Capacidade do saco ADR-1200é de 1750 ml, pode ser usado para ventilar até 30 litros por minuto. Para garantir a segurança do paciente, é fornecida uma válvula de segurança que limita a pressão inspiratória máxima a 60 hPa. O médico pode, se necessário, bloquear a válvula de segurança.
O dispositivo possui uma válvula PEEP para ventilação com pressão expiratória positiva.
Ventilador ADR-1200 tipo bolsa Ambu produzido na Rússia, possui certificado e certificado de registro do Ministério da Saúde da Federação Russa.
O aparelho está coberto por uma garantia (12 meses). grande estoque ADR-1200 disponível em nosso armazém, para que possamos garantir o envio mais rápido possível deste produto. Nós podemos garantir melhor preço no ADR-1200 no mercado interno: total RUB 2.000,00!
Se você estiver interessado dispositivo ADR-1200 ligue ou envie-nos um e-mail [e-mail protegido] , nossos gerentes terão prazer em responder às suas perguntas.
1. Deite o paciente de costas em uma superfície dura, incline a cabeça para trás, projete a mandíbula inferior, vire a cabeça para um lado e assegure a permeabilidade do trato respiratório superior
2. Conecte a bolsa ou pele através da mangueira corrugada à máscara ou duto de ar.
3. Pressione a máscara com o polegar e o indicador da mão direita no rosto, cobrindo a boca e o nariz, e com os três dedos restantes segure a mandíbula inferior pelo queixo.
4. Com a segunda mão, aperte a bolsa (Ambu) ou o pêlo, após o que a máscara é removida do rosto e o pêlo é esticado.
5. Repita essas etapas até que a respiração espontânea ocorra a uma frequência de 18 por minuto.
A inalação ocorre enquanto aperta a bolsa ou a pele (400-1500 ml de ar podem estar dentro), a exalação ocorre passivamente na atmosfera. Quando você expira, a bolsa se enche de ar por conta própria e o pelo se estica com as mãos. A expiração deve ser duas vezes mais longa que a inspiração.
Realização de uma massagem cardíaca fechada:
1. Deite o paciente imediatamente de costas em uma superfície dura e remova as roupas apertadas.
2. Fique no lado direito do paciente, coloque a parte proximal da mão estendida no terço inferior do esterno à esquerda dele, coloque a segunda palma no dorso da primeira perpendicular a ela.
3. Nos braços estendidos nas articulações do cotovelo, usando o peso do próprio corpo, pressione o peito em forma de empurrão, dobrando a superfície frontal do peito em 2-5 cm.
4. Após o empurrão, retire as mãos para não interferir na expansão do tórax
5. Repita a pressão a uma frequência de 60 vezes por minuto até que um pulso apareça na artéria carótida comum.
6. Ao realizar a reanimação por um reanimador, a proporção do número de injeções: pressão é de 2:15, por dois reanimadores: 1:5.
TÉCNICA PARA REALIZAR O PRIMÁRIO
TRATAMENTO CIRÚRGICO DE FERIDAS
Use luvas estéreis.
Pegue uma pinça e um cotonete umedecido com éter ou amônia, limpe a pele ao redor da ferida da contaminação.
Com um cotonete seco ou um cotonete umedecido com peróxido de hidrogênio (furatsilina), remova corpos estranhos e coágulos sanguíneos soltos na ferida.
Com um swab umedecido com iodonato (solução alcoólica de clorexidina), trate o campo cirúrgico do centro para a periferia.
Delimitar o campo operatório com roupa estéril.
Com um swab umedecido com iodonato (solução alcoólica de clorexidina), trate o campo cirúrgico.
Usando um bisturi, corte a ferida por toda parte.
Extirpar, se possível, as bordas, paredes e fundo da ferida, remover todos os tecidos danificados, contaminados e encharcados de sangue.
Substitua as luvas.
Delimitar a ferida com uma folha estéril.
Substitua o kit de ferramentas.
Cuidadosamente enfaixe os vasos sangrando, os grandes - flash.
Resolva o problema da sutura:
a) aplicar suturas primárias (costurar a ferida com fios, fechar as bordas da ferida, amarrar os fios);
b) aplicar suturas primárias atrasadas (costurar a ferida com fios, não reduzir as bordas da ferida, não amarrar os fios, enfaixar com anti-séptico).
Trate o campo cirúrgico com um cotonete umedecido com iodonato (uma solução alcoólica de clorexidina).
Aplique uma bandagem asséptica seca.
TÉCNICA PARA REMOVER SUTURAS DE PELE
Deite o paciente no sofá, mesa de operação.
Remova o curativo com uma pinça.
Usando outra pinça estéril, trate as suturas com uma bola estéril com uma solução anti-séptica (iodonato, solução alcoólica de clorexidina).
Agarrando o nó de sutura com uma pinça, puxe suavemente a parte subcutânea do fio (geralmente cor branca em contraste com a parte da pele de cor escura).
Trazendo a mandíbula afiada da tesoura estéril sob a parte branca do fio, corte-a na superfície da pele.
Remova a costura.
Cada costura removida é colocada em um pequeno guardanapo desdobrado próximo, que, após remover todas as costuras, deve ser enrolado com uma pinça e jogado em uma bacia com material sujo.
Trate a linha de costuras com uma solução anti-séptica (iodonato, solução alcoólica de clorexidina).
Coloque um guardanapo estéril na linha de costura.
TÉCNICA DE FIXAÇÃO DE FERIDA
Deite o paciente no sofá, mesa de operação.
Remova com uma pinça, segurando a pele, as camadas superficiais do curativo com uma bola seca, coloque-as em uma bandeja em forma de rim. Retire o curativo seco com uma bola mergulhada em uma solução de peróxido de hidrogênio a 3%.
Após remover as camadas superficiais do curativo, umedeça a camada interna com uma solução de peróxido de hidrogênio a 3%. Remova cuidadosamente os lenços umedecidos com uma pinça.
Trate a pele ao redor da ferida com uma bola embebida em uma solução antisséptica (solução alcoólica de clorexidina) da borda da ferida até a periferia.
Pegue outra pinça estéril.
Faça um vaso sanitário para feridas: remova o pus com uma pinça ou uma bola estéril, lave a ferida com uma solução anti-séptica (3% peróxido de hidrogênio, furatsilina), seque com uma bola estéril.
Com uma pinça, coloque lenços estéreis com um agente terapêutico na ferida (dependendo do estágio do processo da ferida).
Prenda o curativo com um curativo, cola ou fita adesiva.
PRIMEIROS SOCORROS PARA QUEIMADURAS
Em primeiro lugar, deve ser prestada assistência em caso de condições patológicas com risco de vida (violações pronunciadas da atividade vital após trauma elétrico, danos graves aos órgãos respiratórios, envenenamento por produtos de combustão tóxicos, colapso térmico, queimaduras profundas de mais de 20% a superfície do corpo).
É importante avaliar o estado do sistema respiratório. As queimaduras de chama na face geralmente envolvem queimaduras da membrana mucosa do trato respiratório superior. Em lesões graves, a profundidade e o ritmo da respiração são perturbados, às vezes, embora muito raramente, a insuficiência respiratória aguda se desenvolve com sintomas de estenose da laringe. No local da lesão, é necessário estimar pelo menos aproximadamente a área e a profundidade da queimadura para determinar a quantidade de terapia antichoque no estágio pré-hospitalar.
Algoritmo de ação para queimaduras: 1. Em caso de queimaduras térmicas, é necessário, em primeiro lugar, interromper imediatamente a ação do agente nocivo de alta temperatura, radiação térmica e retirar a vítima da zona de perigo. Se a roupa não puder ser removida, as chamas devem ser extintas cobrindo firmemente a área em chamas com um cobertor, ou forçando a vítima a deitar-se no chão ou em qualquer superfície pressionando as áreas em chamas. Você pode diminuir a chama rolando no chão, apagá-la com um jato de água e, se houver um reservatório ou outro recipiente cheio de água por perto, mergulhe a área afetada ou parte do corpo na água. Em nenhum caso você deve correr com roupas inflamadas, abater a chama com as mãos desprotegidas.
Resfrie a área queimada com um jato de água, aplicando objetos frios, etc. Em caso de superaquecimento geral, é necessário desabotoar ou tirar a roupa (na estação quente), colocar gelo ou compressa fria na cabeça.
Curativos estéreis secos, de preferência gaze de algodão, são aplicados na queimadura. Na ausência de curativos estéreis, você pode usar qualquer pano limpo (toalha, lençol)
Em caso de queimaduras nas mãos, é necessário remover os anéis o mais rápido possível, o que no futuro, devido ao desenvolvimento de edema, pode levar à compressão e isquemia dos dedos. As roupas das áreas queimadas não são removidas, mas cortadas nas costuras e removidas com cuidado. Todas as roupas não devem ser removidas, especialmente em climas frios, pois as vítimas com queimaduras extensas já experimentam uma sensação de frio.
Em todos os casos, analgésicos devem ser administrados. (promedol, pantopon).
Em caso de envenenamento por produtos de combustão tóxicos e danos ao sistema respiratório, é necessário antes de tudo fornecer acesso ao ar fresco.
É importante restabelecer e manter a permeabilidade das vias aéreas, para o que, em caso de queimaduras da face e do trato respiratório superior, muitas vezes basta remover muco e vômito da cavidade oral e faringe, eliminar a retração da língua, abrir a boca e introduzir um duto de ar.
REMOÇÃO DE CORPOS ESTRANGEIROS DO NARIZ
Corpos estranhos da cavidade nasal são muito diversos e ocorrem principalmente em crianças de 2 a 5 anos, mas podem ser detectados em qualquer idade.
Os seguintes grupos são diferenciados corpos estrangeiros cavidade nasal:
introduzidos na cavidade nasal pela própria vítima, mais frequentemente são em crianças (botões, bolas, pedaços de papel, sementes, moedas, contas, etc.);
introduzido na cavidade nasal pela mão de outra pessoa - durante o jogo, durante as manipulações médicas (pedaços de algodão, tampões, fragmentos de instrumentos cirúrgicos);
acidentalmente capturado na cavidade nasal (através da entrada do nariz, através das coanas durante o vômito, bem como oxiúros, lombrigas, sanguessugas);
preso na cavidade nasal durante o trauma, quando a integridade das paredes da cavidade é violada
Nas crianças, os dentes (incisivos e caninos) podem aparecer na cavidade nasal, que ali crescem a partir dos germes dentários como resultado de sua inversão (heterotropia).
Na maioria dos casos, os corpos estranhos localizam-se na fossa nasal inferior e, se não houver tentativas de removê-los anteriormente, nas partes anteriores da cavidade nasal. Nas seções posteriores existem corpos estranhos que entraram no nariz do lado da nasofaringe (por exemplo, durante o vômito).
Quadro clínico e diagnóstico de corpos estranhos na cavidade nasal. O diagnóstico baseia-se na coleta de história detalhada, rinoscopia anterior, palpação de corpo estranho com sonda metálica, se necessário, exame endoscópico da cavidade nasal e nasofaringe, radiografia.
Na presença de corpo estranho na cavidade nasal (mais frequentemente é um processo unilateral), há dificuldade na respiração nasal pela metade correspondente do nariz, corrimento purulento dela, espirros, lacrimejamento. Quando há pequenos corpos estranhos lisos no nariz, pode não haver desconforto. No futuro, como resultado da precipitação de sais de cálcio, uma pedra se forma ao redor do corpo estranho. (rinolito). Corpos estranhos pontiagudos ou inchados (ervilhas, feijões) causam dor no nariz, dor de cabeça, hemorragias nasais. Quando um corpo estranho é encontrado nas seções médias da cavidade nasal, observa-se uma perda do olfato.
Não é fácil estabelecer um diagnóstico nos casos em que a mucosa da cavidade nasal está inchada e sangrando, ou já se formaram granulações que cobrem o corpo estranho.
Corpos estranhos metálicos e outros contrastantes podem ser detectados por radiografia, que, se necessário, é realizada em duas ou três projeções.
A permanência de um corpo estranho na cavidade nasal pode causar as seguintes complicações:
aspiração de corpo estranho;
rinite purulenta aguda com odor desagradável característico, devido ao desenvolvimento da flora anaeróbica;
otite média aguda ou crônica;
sinusite aguda ou crônica;
osteomielite.
Remoção de corpo estranho do nariz você pode começar tentando soprando ou soprando com um balão Politzer pela metade livre do nariz (em crianças com mais de 5 anos). Se desta forma não for possível alcançar o resultado desejado, então é mostrado remoção instrumental.
Para remover um corpo estranho do nariz, deve-se realizar anemização (com solução de adrenalina ou outro vasoconstritor) e anestesia (com solução de lidocaína, dicaína, etc.) da mucosa. A extração cega de corpos estranhos é inaceitável, pois leva a traumas desnecessários, sangramento e empurra-os para a nasofaringe, o que está associado ao perigo de aspiração.
Ao remover um corpo estranho em uma criança, ele deve ser bem fixado. Não é necessário retirar o corpo de forma arredondada com fórceps ou pinça (quando as mandíbulas do instrumento estão fechadas, o corpo estranho se move para dentro). Instrumentos tipo fórceps removem apenas corpos estranhos planos ou objetos macios: bolas de algodão, papel, etc.
Corpos estranhos arredondados são removidos com uma sonda em forma de botão em forma de gancho curvada na extremidade (Fig. 1.). Na rinoscopia anterior, o instrumento é trazido sobre o objeto, direcionando o gancho da sonda para o fundo da cavidade nasal atrás do objeto, e retira-se levantando a ponta da sonda na mão e empurrando o corpo estranho de volta para frente.

Figura 1. Remoção de corpo estranho do nariz
Corpos estranhos presos tamanhos grandes e os rinolitos devem ser removidos sob anestesia geral, primeiro devem ser esmagados e removidos em partes. Sanguessugas, ascaris são removidas com pinças ou pinças. Pinworms que entraram na cavidade nasal do estômago são destruídos lubrificando a membrana mucosa da cavidade nasal com óleo de mentol, após o que são removidos com uma pinça. Os ímãs podem ser usados para remover objetos de ferro.
Por prevenção corpos estranhos do nariz devem ser excluídos da rotina diária das crianças idade mais jovem pequenos itens. Os pais e as crianças mais velhas precisam ser explicados sobre o perigo de corpos estranhos entrarem na cavidade nasal. Para evitar o aparecimento de corpos estranhos durante intervenções cirúrgicas na cavidade nasal, é necessário cautela e atenção do cirurgião e do enfermeiro.
Embalagem Nasal Anterior
O tamponamento anterior da cavidade nasal é realizado com hemorragias nasais.
As hemorragias nasais são uma condição patológica comum que complica o curso de muitas doenças.
A causa imediata do sangramento é uma violação da integridade dos vasos da mucosa nasal. As causas de hemorragias nasais podem ser locais e gerais.
Causas locais de hemorragias nasais:
Todos os tipos de lesões do nariz e estruturas intranasais, incluindo trauma da membrana mucosa (quando um corpo estranho entra, cirúrgico ou lesões durante manipulações médicas e diagnósticas na cavidade nasal: punção e cateterização dos seios paranasais, intubação nasotraqueal, sondagem nasogástrica , endoscopia, etc.);
Processos que causam pletora da mucosa nasal (rinite aguda e crônica, sinusite, vegetações adenoides);
Alterações distróficas na membrana mucosa da cavidade nasal (formas atróficas de rinite, curvatura grave ou perfuração do septo nasal);
Neoplasias da cavidade nasal ou nasofaringe (angiomas, angiofibromas, pólipos hemorrágicos do septo nasal, tumores malignos, granulomas específicos).
Há uma grande variedade de causas gerais que podem levar a hemorragias nasais.
Causas comuns de hemorragias nasais:
Doenças do sistema cardiovascular (hipertensão e hipertensão sintomática, defeitos cardíacos e anomalias vasculares com aumento da pressão arterial nos vasos da cabeça e pescoço, aterosclerose).
Coagulopatia, diátese hemorrágica e doenças do sistema sanguíneo, hipo e beribéri.
Hipertermia como resultado de doenças infecciosas agudas, calor e insolação, com superaquecimento.
Patologia resultante de mudanças bruscas de pressão barométrica (pilotos, mergulhadores, alpinistas, etc.).
Algum desequilíbrios hormonais(sangramento juvenil e vicário durante a gravidez).
Esses fatores locais e gerais em diferentes pacientes podem ser combinados de diferentes maneiras.
Quadro clínico de hemorragias nasais:
Os sinais diretos de sangramento são o fluxo de sangue determinado visualmente do lúmen das narinas para fora e/ou vazamento de sangue da nasofaringe para a orofaringe, que é detectado durante a faringoscopia.
Sintomas da patologia causadora (refletem a gravidade, estágio e forma da doença ou lesão).
Sinais de perda aguda de sangue, que dependem das características do sangramento (localização, intensidade), do volume de sangue perdido, do estado pré-mórbido, da idade e do sexo do paciente.
As hemorragias nasais de acordo com a localização podem ser anteriores e posteriores.
O sangramento anterior geralmente se origina da cavidade nasal anterior, geralmente da área de Kisselbach. A segunda localização mais comum são as seções anteriores do corneto inferior.
O sangramento posterior origina-se da cavidade nasal posterior ou nasofaringe – geralmente o corneto inferior ou fórnice.
Dependendo do volume, o grau de perda de sangue durante as hemorragias nasais é dividido em menor, leve, moderado, grave ou maciço.
O diagnóstico de hemorragias nasais inclui:
Dados objetivos do exame (atenção é chamada para a cor pele e membranas mucosas, o estado do sistema cardiovascular, a pressão arterial)
Rinoceronte - e faringoscopia - para determinar a origem do sangramento e a natureza das alterações na cavidade nasal
Um dos princípios dos cuidados médicos para hemorragias nasais é parar o sangramento o mais rápido possível para evitar um aumento na perda de sangue.
As indicações para tamponamento anterior da cavidade nasal são:
Suspeita de sangramento "posterior".
A ineficácia dos métodos mais simples de parar o sangramento nasal "frontal" em 15 minutos.
O tamponamento anterior é realizado com um tampão de gaze de 1 cm de largura e 60 a 90 cm de comprimento. Para potencializar o efeito hemostático, o tampão é impregnado com uma solução a 5 a 10% de ácido épsilon-aminocapróico ou outra substância que tenha efeito hemostático. Usando um espéculo nasal, um swab de gaze é inserido com uma pinça de joelho na cavidade nasal ao longo de seu fundo e septo nasal a uma profundidade de 6-7 cm.
É necessário garantir que a ponta da pinça esteja direcionada paralelamente ao fundo da cavidade nasal e não ao seu arco (ou seja, à placa cribriforme). As pinças são removidas da cavidade nasal, elas pegam o tampão com ele, recuando do vestíbulo por 6-7 cm e o movem ao longo do fundo do nariz e do septo nasal, repita esta técnica várias vezes até que o tampão dobre no forma de um "acordeão" preenche densamente a metade correspondente do nariz. O excesso de tampão que não cabe na cavidade nasal é cortado. Um curativo tipo sling é aplicado no nariz. de
O swab anterior é mantido na cavidade nasal por 24-48 horas.
Além dos swabs de gaze para tamponamento anterior da cavidade nasal, é utilizado um swab pneumático, composto por dois recipientes de borracha; um tampão elástico que consiste em um dedo de uma luva de borracha cheia de espuma de borracha; sinus - cateter "Yamik".

Após a realização do tamponamento anterior da cavidade nasal, é necessário avaliar sua eficácia, cujo sinal é a ausência de sangramento não apenas para fora, mas também ao longo parede de trás faringe (verifique com faringoscopia).
REMOÇÃO DE CORPOS ESTRANGEIROS DA ORELHA
Corpos estranhos do meato acústico externo são mais frequentemente encontrados em crianças quando, durante o jogo, colocam vários objetos em si ou em seus pares: botões, bolas, ervilhas, ossos, papel etc.
A maioria dos corpos estranhos está localizada no canal auditivo externo (mais frequentemente - na seção membranoso-cartilaginosa ou no ponto de transição desta seção para o osso - o local mais estreito), e apenas ocasionalmente terminam na cavidade do ouvido médio.
Um corpo estranho pode ser qualquer objeto cujo tamanho permita que ele penetre no canal auditivo, incluindo um inseto vivo. Entre os corpos estranhos da orelha, encontram-se os que se encontram livremente e impactados, além de exercerem pressão crescente nas paredes do canal auditivo (grãos de ervilha, milho, etc.).
Todos os corpos estranhos podem ser dividido em três categorias:
vivos - insetos que penetram no canal auditivo durante o sono (baratas, formigas, aranhas, etc.);
origem vegetal - sementes, grãos de cereais, leguminosas, etc.;
outros corpos estranhos - fósforos, algodão, papel, espuma de borracha, botões, miçangas, bolas, inclusive de metal, etc.
O quadro clínico da presença de um corpo estranho no canal auditivo: Na presença de corpos estranhos no canal auditivo, pode-se notar congestão do ouvido, deficiência auditiva, zumbido, sensação de pressão, dor e, às vezes, sangramento do canal auditivo externo. Corpos estranhos vivos causam muito barulho no ouvido, sensações desagradáveis de cócegas (“dança no tambor”). Com a localização de um corpo estranho na cavidade timpânica, pode haver sinais de irritação ou opressão do labirinto, paresia do nervo facial, sangramento intenso do ouvido.
O diagnóstico é estabelecido com base em dados anamnésicos, queixas do paciente e otoscopia. A otoscopia revela um corpo estranho, sua localização, pode haver uma ligeira alteração na pele do canal auditivo: hiperemia e edema moderados.
Remoção de corpos estranhos do meato acústico externo. O principal e mais de forma segura a remoção de corpos estranhos do meato acústico externo é lavando. A lavagem é realizada com água morna à temperatura corporal de uma seringa Janet com um volume de 100-150 ml. Se o paciente tiver histórico de doenças do ouvido, a lavagem deve ser realizada com solução morna de furacilina 1:500 ou outro antisséptico (Fig. 1-4). A seringa de Janet está cheia de uma solução. Uma bandeja em forma de rim é colocada sob a orelha do paciente. Com a mão esquerda, o médico endireita o canal auditivo, puxando a aurícula para trás e para cima. A extremidade da seringa é inserida no canal auditivo. Um jato de líquido é direcionado entre o corpo estranho e a parede posterior superior do canal auditivo, a solução fica atrás do corpo estranho e geralmente o empurra para fora após 2-3 lavagens.
Se a lavagem falhar, use remoção instrumental. É necessário remover objetos que caíram no ouvido sob controle visual cuidadoso, inclusive com o uso de um microscópio. Dependendo das características dos corpos estranhos, são usados ganchos de orelha, pinças e pinças especiais. Na presença de inflamação do canal auditivo externo, às vezes é aconselhável eliminar ou reduzir o processo inflamatório com medicação e, em seguida, remover o corpo estranho.
Para evitar ser levado para a parte mais estreita do canal auditivo ou empurrar corpos estranhos para o ouvido médio, você precisa se lembrar de duas regras:
Corpos estranhos arredondados e esféricos são removidos por lavagem ou enganchamento;
Corpos estranhos, nos quais predominam dimensões lineares, são removidos com pinça.
Ao retirar um corpo estranho com um gancho auricular, durante a otoscopia, o gancho é inserido no canal auditivo, tentando penetrar entre o corpo estranho e a parede do canal auditivo (Fig. 5.). Quando o gancho está atrás do corpo estranho, ele é girado para prender e puxar o corpo estranho. Não faça movimentos de rotação com a extremidade dobrada do gancho.
Se o corpo estranho não puder ser removido pelo conduto auditivo externo, ou se o corpo estranho estiver localizado na cavidade do ouvido médio, uma abordagem cirúrgica externa deve ser usada.
O tamanho dos corpos estranhos inchados e firmemente fixados pode ser reduzido por infusões repetidas de etanol a 96% no canal auditivo, o que facilita sua remoção subsequente por lavagem.
A remoção de corpos estranhos vivos tem algumas particularidades. Anteriormente, os insetos eram mortos instilando óleo líquido aquecido ou álcool no canal auditivo externo, após o que eram lavados (Fig. 6.).
Arroz. 2. A posição da aurícula ao lavar o ouvido Arroz. 1. Posição do paciente antes de lavar o ouvido



Arroz. 3. Posição do dedo
médico ao lavar
canal do ouvido
Arroz. 4. Lavar o canal auditivo (esquema)
Arroz. 5. Remoção de corpo estranho do meato acústico externo

Arroz. 6. Remoção de um inseto do canal auditivo externo
REMOÇÃO DE CORPOS ESTRANGEIROS DE SUPERFÍCIE
DA CONJUNTIVA E CÓRNEA DO OLHO
Qualquer corpo estranho da conjuntiva e da córnea do olho representa uma ameaça potencial ao desenvolvimento de várias complicações (conjuntivite, ceratite, ulceração da córnea) e, portanto, sua remoção é um componente obrigatório de primeiros socorros médicos, inclusive por um não oftalmológico médico na ausência de um oftalmologista.
Algoritmo de ação ao remover corpos estranhos da conjuntiva e da córnea do olho: Como o corpo estranho da conjuntiva e da córnea é acompanhado por sintomas de desconforto no olho, dor, fotofobia e lacrimejamento, o exame do olho do paciente e a remoção do corpo estranho devem ser precedidos por anestesia superficial (epibulbar). Para isso, 1-2 gotas de solução de novocaína a 2% - 5% ou solução de lidocaína a 2% devem ser instiladas na cavidade conjuntival do olho lesionado, com um intervalo de 1-2 minutos.
Após 3-5 minutos após isso, a conjuntiva das pálpebras e o globo ocular, a córnea deve ser examinada por exame externo. Se ao mesmo tempo não foi possível detectar um corpo estranho, você precisa examinar as seções indicadas do olho usando o método bifocal usando duas lupas (em + 20,0 e + 13,0 dioptrias) e uma lâmpada de mesa. Essas lupas fazem parte do kit oftálmico, que está incluído no kit de equipamentos médicos de qualquer instituição médica, a partir da FAP.
Se o corpo estranho estiver localizado superficialmente e não tiver penetrado nas camadas profundas da conjuntiva ou da córnea, eles podem ser removidos com a ajuda de um algodão apertado e úmido ou lavando o olho com uma solução desinfetante e acompanhado de frequentes movimentos intermitentes. Após a remoção do corpo estranho, gotas desinfetantes (solução albúcida a 20%) devem ser instiladas no olho e o paciente deve ser orientado a continuar instilando as gotas em casa 3 vezes ao dia por 2-3 dias.
Se o corpo estranho não puder ser removido, é necessário pingar gotas desinfetantes no olho danificado, aplicar um curativo sobre o olho e encaminhar o paciente para qualquer instituição médica próxima onde haja um especialista oftalmológico.
LIMPEZA DA CAVIDADE CONJUNTIVA DO OLHO
Este tipo de primeiros socorros pode ser exigido de um médico não oftalmologista (na ausência de um oftalmologista) se um corpo estranho entrar no olho ou se o olho queimar de várias gêneses (inclusive com a entrada simultânea de corpos estranhos).
Algoritmo de ação ao lavar a conjuntiva: Quando um corpo estranho entra no olho ou ocorre uma queimadura de várias gêneses, ocorre uma sensação de desconforto, dor, fotofobia, lacrimejamento. Portanto, o exame do olho do paciente e a assistência devem ser precedidos de anestesia de superfície (epibulbar). Para isso, 1-2 gotas de qualquer um dos anestésicos disponíveis (novocaína 2% ou 5%, solução de lidocaína 2%, solução de ultracaína) deve ser instilado na cavidade conjuntival do olho lesionado 2-3 vezes com um intervalo de 1-2 minutos.
Após 3-5 minutos, a conjuntiva das pálpebras e o globo ocular, a córnea deve ser cuidadosamente examinada por exame externo ou usando o método de exame bifocal - consulte o ponto 1. ácido), solução salina usando uma seringa de 20-50 gramas ou um pequeno enema. Tente remover corpos estranhos (incluindo aqueles que entraram na cavidade conjuntival durante uma queimadura ocular com cal, permanganato de potássio, grãos ácidos) usando uma turunda de algodão apertada e úmida e lave a cavidade conjuntival novamente com uma solução desinfetante. Depois disso, uma solução de albúcida a 20%, um antibiótico de amplo espectro, deve ser gotejada no olho várias vezes, uma pomada oftálmica com um antibiótico deve ser colocada na cavidade conjuntival. Coloque um curativo no olho afetado e encaminhe o paciente para qualquer instituição médica próxima onde haja um oftalmologista. Em caso de queimadura ocular de gravidade moderada e grave, a vítima deve ser encaminhada com urgência diretamente ao hospital oftalmológico.
TAREFAS PARA FORMAÇÃO EXTRACURRICULAR DE ESTUDANTES
PARA DIAGNÓSTICO E PRIMEIROS SOCORROS
EM CONDIÇÕES DE EMERGÊNCIA
saco de ambu
As medidas operacionais e de reanimação estão diretamente relacionadas ao suporte da respiração do paciente. A bolsa de respiração ambu ajuda os ressuscitadores a salvar vidas humanas. Ele fornece ventilação pulmonar artificial, possui um algoritmo simples e uma técnica simples de usar. Se necessário, eles podem ser facilmente usados por pessoas que não têm formação médica.
O que é uma bolsa ambu
O dispositivo tornou-se uma espécie de avanço na medicina, de modo que o nome está firmemente enraizado em todos esses dispositivos (Figura 1).
Figura 1. Recursos externos do dispositivo
A bolsa de ressuscitação respiratória ambu é um grande sucesso, também é conhecida como:
- Sistema de ressuscitação manual.
- Bomba para ventilação pulmonar artificial.
- Máscara respiratória.
- Reanimador pulmonar.
É um dispositivo composto por um balão autoinflável e uma máscara acoplada a ele. Alguns de seus modelos têm a capacidade de dispensar a mistura respiratória.
Muitos fabricantes complementam o dispositivo com um conjunto de backup de tamanho diferente. Neste caso, a bolsa de ventilação manual ambu é universal - ao ressuscitar um adulto ou uma criança, basta substituir o balão. É feita de materiais não alergênicos - para uso reutilizável, a máscara é tratada com um desinfetante.
A bolsa respiratória tipo ambu é utilizada por: equipes de ambulâncias, funcionários e socorristas do Ministério de Situações de Emergência, em unidades de terapia intensiva, anestesiologistas e reanimadores.
O principal uso da bolsa ambu é em situações associadas a funções respiratórias prejudicadas:
- Para pacientes que não podem respirar por conta própria.
- Em perinatologia - para ressuscitar recém-nascidos.
- Durante a morte clínica ou cirurgia até ser conectado a um ventilador elétrico.
O ventilador ambu bag pode ser de vários tipos:
- uso único ou múltiplo;
- para recém-nascidos e crianças cujo peso corporal não exceda 10 kg;
- pediátrico - para aqueles cujo peso está na faixa de 10 a 40 kg;
- adulto - para pacientes com peso superior a 40 kg.
O princípio de funcionamento do saco ambu
Por toda a sua simplicidade, o dispositivo é bastante eficaz e confiável. Um saco de ressuscitação ambulatorial, o uso é baseado no princípio de apertar manualmente um balão de onde sai o ar. Ele é enviado diretamente ao trato respiratório, e uma máscara por onde passa o oxigênio é sobreposta na face do paciente (Figura 2).
 Figura 2. Projeto e princípio de operação
Figura 2. Projeto e princípio de operação A bolsa ambu de ressuscitação respiratória permite saturar os pulmões apenas se as vias aéreas estiverem transitáveis, não houver obstáculos na forma de vômito e corpos estranhos, a língua estiver na laringe e outras causas de obstrução.
Para conexão ao trato respiratório, vem com vários adaptadores:
- Traqueostomia ou tubo endotraqueal.
- Máscara laríngea ou facial com duto de ar.
- Depois de anexá-los, o operador aperta ritmicamente as paredes da bolsa.
- O intervalo depende da situação clínica - aproximadamente 12-20 vezes por minuto.
- A temperatura de operação varia de -18 a +50 graus Celsius.
Esses acessórios têm um diâmetro de furo padrão que permite que o dispositivo seja conectado a eles o mais firmemente possível.
Descartável
No situações de emergência e em eventos de campo use amostras únicas. A bolsa de silicone ambu descartável é completada com máscara anestésica, bolsas de oxigênio e respiração, conector de entrada de gás, dutos de ar e tubo de oxigênio e válvula limitadora de pressão - opcional.
Como a técnica de respiração boca a boca permite o risco de infecção por alguma coisa, e o volume dos pulmões de uma criança é menor que o de um adulto, a bolsa ambu para crianças, para recém-nascidos, implica apenas um uso, tem as mesmas características com tamanhos menores (Figura 3).
 Figura 3. As bolsas descartáveis são utilizadas predominantemente para neonatos
Figura 3. As bolsas descartáveis são utilizadas predominantemente para neonatos Proporciona uma eficiência de ventilação muito maior, elimina a necessidade de esterilização e desinfecção e elimina o risco de contaminação cruzada. Além disso, sua máscara é feita de policarbonato, as bolsas e o tubo são feitos de cloreto de polivinila e os dutos de ar são feitos de polipropileno. Não pode ser reutilizado.
reutilizável
Pode ser encontrado em cada instituição médica ou uma ambulância. A bolsa ambu reutilizável é utilizada na prestação de cuidados de reanimação no local, nas viaturas das equipas de reanimação durante o transporte de doentes e antes de ligar os doentes aos aparelho eletrônico IVL (Figura 4).
A máscara de saco ambu é um elemento reutilizável, portanto, está sujeita a maiores requisitos de esterilidade e processamento.
Ao mesmo tempo, a própria bolsa ambu reutilizável é necessária exclusivamente para ventilação temporária, pois não permite monitorar o volume de ar fornecido, não possui controle de pressão nas vias aéreas e requer participação manual constante no processo.
 Figura 4. É assim que os dispositivos reutilizáveis se parecem
Figura 4. É assim que os dispositivos reutilizáveis se parecem O adulto reutilizável do saco Ambu difere das crianças:
- O grande volume do cilindro e a necessidade de desinfecção.
- Linhas e filtros de suprimento de oxigênio, indicadores de CO2 podem ser conectados a ele.
- Algumas variantes possuem portas para injeção de aerossóis especiais.
- Eles podem ser usados para aliviar o broncoespasmo como espaçador.
A parada respiratória pode ocorrer em uma ampla variedade de situações, muitas vezes durante operações complexas. A ventilação dos pulmões com uma bolsa ambu manual nesses casos ocorre antes que uma pessoa seja conectada a um ventilador elétrico e pode salvar uma vida humana devido a um simples efeito mecânico. Além disso, fornece um suprimento fácil e confiável de ar limpo ou carregado de oxigênio e é padrão em veículos de ressuscitação, unidades de terapia intensiva e salas de cirurgia (Figura 5).
A ventilação com bolsa Ambu é mais higiênica do que a respiração boca-a-boca.
isto maneira mais simples entrega de fluxo de ar para os pulmões, devido ao design simples do produto. Na verdade, é um pequeno dispositivo mecânico portátil que é conveniente em termos de transporte, se necessário, tome medidas de emergência.
 Figura 5. O princípio da ventilação pulmonar
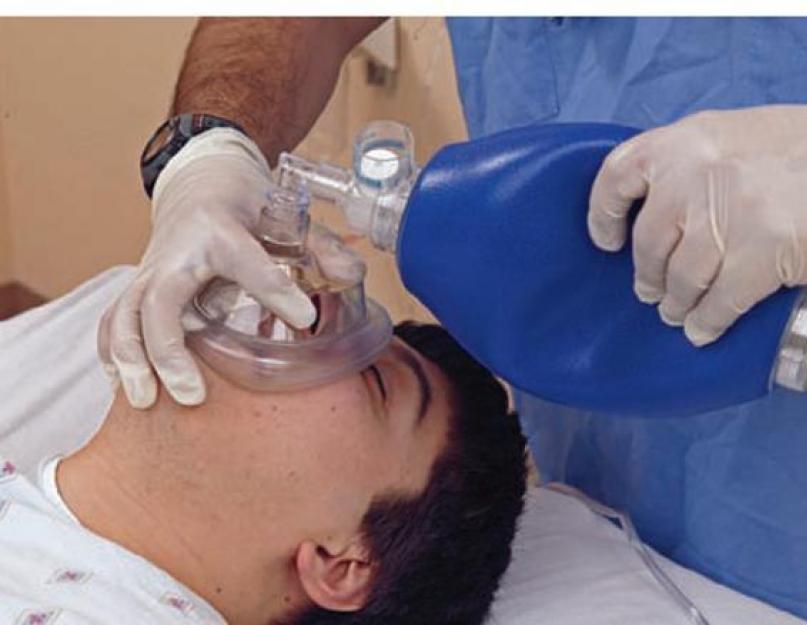
Figura 5. O princípio da ventilação pulmonar A ventilação artificial da bolsa ambu dos pulmões é a seguinte:
- A máscara é pressionada no rosto da vítima com um grande e dedos indicadores.
- Os do meio e sem nome são pressionados nos cantos da mandíbula inferior, jogando a cabeça para trás.
- Movimentos suaves, espremidos e rápidos dos dedos mão livre comprimir o reservatório de ar.
- O ar entra nos pulmões diretamente através da máscara, a expiração é feita no ambiente.
Bolsa Ambu - instruções de uso
Qualquer pessoa pode usar o aparelho, mesmo que não tenha formação médica (Figura 6).