Частота неизвестна, в литературе описано не менее 130 наблюдений.
Минимальные диагностические признаки : сочетание поражения кожи, слизистых оболочек, дистальных отделов конечностей, зубов, глаз, вовлекаются эктодермальные и мезодермальные производные.
Клиника: очаговая атрофия кожи туловища, ягодиц и конечностей. Форма и размеры этих участков самые различные, цвет обычно коричневый, границы четкие. Иногда через атрофичные участки выступает подкожный жировой слой. Характерны многочисленные телеангиоэктазии, на слизистой оболочке щек, губ, влагалища обнаруживаются папилломы, кондиломы.
Пороки развития дистальных отделов конечностей (90%) редукционного типа: гипоплазия, аплазия пальцев кистей и стоп, эктродактилия, синдактилия, недоразвитие ногтевых пластинок, полидактилия.
Аномалии зубов – агенезия зубных сосочков, задержка прорезывания зубов, дефекты прикуса.
Пороки развития глаз – колобомы радужки (20-25%), аниридия, микрофтальм, анофтальм. Диафрагмальные грыжи, выраженная асимметрия туловища.
Диагноз: рентгенологически: сколиоз, реже – гипоплазии (аплазии) ключиц и ребер, деформация грудной клетки, продольная исчерченность длинных трубчатых костей.
Лечение : симптоматическое.
Прогноз для жизни относительно благоприятный.
Дифференциальный диагноз : синдром недержания пигмента Блоха-Сульцбергера, синдром Ротмунда.
Миодистрофия Дюшенна-Беккера (G71.0)
Миодистрофия Дюшенна-Беккера – наследственное нервно-мышечное заболевание, характеризующееся прогрессирующими дегенеративными изменениями в поперечнополосатой мускулатуре без первичной патологии периферического мотонейрона. Х-сц.Р
Частота миодистрофии Дюшенна 3:10 000 новорожденных мальчиков.
Частота миодистрофии Беккера 1:20 000 новорожденных мальчиков.
Мутантный ген белка дистрофина локализован в хромосоме 21.2
Клиника : выделяют два типа псевдогипертрофической мышечной дистрофии - тип Дюшенна с тяжелым течением и доброкачественный тип Беккера.
Мышечная дистрофия Дюшенна начинается обычно в первые три года жизни, дети поздно начинают ходить, не умеют прыгать и бегать. Выраженные симптомы появляются в 2 – 3-х летнем возрасте в виде псевдогипертрофии икроножных мышц и изменения походки – “утинная”, с широко расставленными стопами, разведенными носками, отведенными назад плечами и поднятым подбородком. Ребенку трудно встать с пола. Заболевание неуклонно прогрессирует и к 10-11 годам дети уже прикованы к постели. Атрофия мышц приобретает восходящее направление: мышцы бедратазовый поясплечевой поясруки. Наблюдается псевдогипертрофия ягодичных, дельтовидных, мышц языка, живота. Атрофический процесс развивается в сердце, ЖКТ, на последних стадиях – в мышцах лица, глотки и дыхательных путей.
Манифестация миодистрофии Беккера происходит не ранее 10-15 лет, течение мягкое, больные сохраняют работоспособность до 20-30 лет.
Диагностика : мышечная слабость, преимущественно в проксимальных группах мышц; повышение уровня креатинфосфокиназы в сыворотке крови; поражение лиц мужского пола. При биопсии мышц выявляются характерные изменения (перерождение мышц, некроз отдельных волокон). На ЭМГ признаки миопатии, на ЭКГ - признаки поражения миокарда и нарушения проводимости.
Лечение : симптоматическое.
Прогноз : средняя продолжительность жизни 20 лет. Смерть наступает обычно от легочных инфекций или сердечной недостаточности.
Синдром Аарскога
Синдром Аарскога (лице-пальце-генитальный синдром). Х-сц.Р или А-Д
Частота неизвестна, М1: ЖО.
Минимальные диагностические признаки: гипертелоризм, брахидактилия, шалевидная мошонка, низкий рост.
Клиника: задержка роста (90%), хотя масса и длина тела при рождении нормальные. Отставание в росте становится очевидным к концу 1-го года. У больных круглое лицо, клиновидный рост волос на лбу - "мыс вдовы" (70%), гипертелоризм (95%), широкая переносица (85%), короткий нос с вывернутыми ноздрями (94%), широкий фильтр (97%), антимонголоидный разрез глаз (55%). Глазные аномалии включают офтальмоплегию, косоглазие, астигматизм, увеличенную роговицу. Характерны гипоплазия верхней челюсти (85%), относительная прогения, легкая складка под нижней губой (82%), аномалии ушных раковин (76%). Отмечается разболтанность суставов (70%), брахидактилия, клинодактилия V пальцев (80%), неполная кожная синдактилия рук (70%), переразгибание проксимальных межфаланговых суставах с одновременным сгибанием в дистальных, короткиеУ пальцы с единственной сгибательной складкой (72%), поперечная складка ладони, широкие стопы (75%). Наиболее характерное изменение гениталий - шалевидная мошонка, складки которой окружают основание полового члена (81%). В 75% случаев отмечается крипторхизм, реже - расщепление мошонки, фимоз. Описаны паховые грыжи (66%). Умеренная умственная отсталость или затруднения при обучении наблюдаются у 14% больных.
Дифференциальный диагноз: синдром Нунана, гипертелоризм с аномалией пищевода и гипоспадией.
Врожденная аплазия кожи является очаговым дефектом развития кожного покрова, с нарушением формирования его составляющих частей, таких как эпидермис, дерма, придатки, а иногда и подкожная клетчатка.
Патология была выявлена более двух с половиной столетий назад, однако ее причины до сих пор не известны, а в дерматологии присутствуют только теории, не подкрепленные твердыми фактами.
Подсчет встречаемости заболевания не ведется, однако исследователями называется цифра в один случай на десять тысяч. Симптомы патологии с неясной этиологией в виде очаговых нарушений формирования кожи, сопровождающиеся развитием рубцов, выявляются у новорожденного младенца.
Обычно это одно либо несколько эрозийных образований или изъязвлений на кожном покрове, с локализацией в области головы и прочих участков тела в редких случаях.
Заболевание часто не имеет тяжелых последствий, но приносит ощутимый дискомфорт в виде косметического дефекта, потому что рубец не исчезает никогда.
Диагностируют врожденную аплазию кожи с помощью дерматологического осмотра и данных гистологии пораженных тканей.
Терапия в большинстве случаев симптоматическая, для препятствования вторичной инфекции, но есть возможность хирургической коррекции рубцов с целью минимизировать косметический дефект.
Симптомы
Симптомы аплазии кожи выявляются сразу же после появления новорожденного – это округлый очаг в теменной части головы. Он может быть до трех сантиметров в диаметре, одиночным, в тридцати процентах случаев двойным, реже — множественным. Имеет вид эрозии или язвы, с покрытием из корочек и грануляций, и полным отсутствием волосяного покрова.
Вокруг образования волосяной покров сохраняется, он отрастает более длинным и темным, чем основной, поэтому данный симптом называют «волосяным воротничком».
Эрозия бывает розовая, или любые вариации оттенков до ярко-красного цвета. Если не случаются осложнения, постепенно очаг поражения рубцуется. На белом рубце тоже отсутствует волосяной покров, что сохраняется пожизненно.
Наряду с описанными кожными симптомами, у ребенка с врожденной аплазией кожи могут выявляться:
- прочие нарушения в глубже расположенных тканях;
- пороки развития в виде заячьей губы, волчьей пасти, атрофии глаз.
В некоторых случаях, в старшем детском возрасте, на месте рубца развивается злокачественное новообразование.
Причины
На данный момент причины, объясняющей появление и развитие патологии, не выявлено. Есть несколько теорий:
- Первая относит к факторам развития врожденной аплазии кожи целую группу разных патологических явлений, ведущих к сбоям в процессе закрытия нервной трубки.
- Те же патологии могут задерживать процесс развития дермы с эпидермисом на эмбриональном уровне.
- В некоторых случаях выявлена семейственность состояния с аутосомно-доминантным (предположительно) механизмом наследования болезни.
- Более часто выявляются спорадические формы, имеющие генетический характер или в основе которых лежит тератогенный фактор, иногда в комплексе с прочими отклонениями развития.
Наукой данное состояние рассматривается как результат воздействия на формирование плода разных вредоносных факторов.
Диагностика и лечение
Для диагностирования заболевания особых действий не надо, слишком специфична его симптоматика, которая позволяет врачу-дерматологу отличить патологию от прочих врожденных кожных состояний.
Однако к дифференциальной диагностике все же прибегают, чтобы исключить очаговую склеродермию, дискоидную красную волчанку, а также последствия перинатальной травмы, нанесенной щипцами и другими акушерскими инструментами.
С помощью осмотра отличают аплазию от семейных форм гипоплазии кожи лица, когда очаги атрофии локализуются на висках.
Внимательно изучают данные гистологического исследования патологических тканей, взятых из очага, что позволяет обнаружить свойственные врожденной аплазии кожи признаки в виде резкого уменьшения толщины слоев кожного покрова, включая эпидермис, дерму, иногда подкожную клетчатку.
Если нет вторичного инфицирования,то отсутствуют симптомы воспалительного процесса и лейкоцитарной инфильтрации.
Лечение врожденной аплазии имеет поэтапный характер:
- Первый наступает сразу, как младенец родился. Он включает в себя профилактические действия и специальный уход за новорожденным. Эрозии обрабатывают с помощью антибактериальных мазей и увлажняющих средств, накладывают повязку на патологический очаг для препятствования травмированию. После нескольких недель после рождения, очаг рубцуется.
- Второй наступает значительно позже, в позднем детстве или взрослом возрасте. Это хирургическое устранение косметического дефекта. Если поражены значительные участи кожного покрова, то рекомендуется его пересадка.
В целом прогноз благоприятный.
Профилактика
Состоит в уходе за очагом патологии. Некоторые исследователи настаивают на необходимости регулярного осмотра рубца специалистом-дерматологом, чтобы исключить онкологический процесс.
«Дифференциальная диагностика кожных болезней»
Руководство для врачей
под ред. Б. А. Беренбейна, А. А. Студницина
Этиология и патогенез врождённой аплазии кожи (aplasia cutis congenita) неизвестны. Врождённая аплазия кожи представляет собой порок развития, наследуемый преимущественно по аутосомно-доминантному типу. Заболевание существует с рождения, чаще проявляется одиночным округлым или овальным очагом рубцового облысения или язвенным дефектом, покрытым грануляциями, размером 2-3 см, расположенным в теменной области в зоне родничка. Иногда на волосистой части головы формируется несколько очагов. Такие же изменения могут наблюдаться на туловище и конечностях. Обычно они симметричны, сходны по размерам, форме поражения и его проявлениям (изъязвление, дефект, покрытый пленкой, рубцовая атрофия). Иногда наблюдаются также атрофические изменения глубжележащих тканей, заболевание может сочетаться с другими пороками развития («заячья губа», пороки развития костной, нервной системы, глаз, атрофия мозга и др.), от которых зависит прогноз для жизни.
При гистологическом исследовании определяют резкое истончение эпидермиса до одного слоя клеток, дермы и подкожной жировой клетчатки, недоразвитие или отсутствие придатков кожи.
Дифференциальная диагностика
Врождённую аплазию кожи необходимо дифференцировать от повреждения кожи головы при родах, в стадии рубца - от дискоидной красной волчанки, очаговой склеродермии. Характер расположения и резкие границы очага поражения, отсутствие воспалительных изменений и уплотнения, существование заболевания с рождения, нередко наличие подобных пороков у нескольких членов семьи позволяют установить правильный диагноз. Сходная клиническая картина, но с расположением очагов атрофии преимущественно в области висков, наблюдается при семейной очаговой дисплазии лица. Значительные атрофические изменения кожи являются одним из симптомов очаговой гипоплазии кожи.
Врожденная аплазия кожи - гетерогенная группа заболеваний, общим признаком которых является врожденное отсутствие кожи. Хотя причина аплазии неизвестна, само состояние регистрируется вот уже более 250 лет.
В классической форме аплазия кожи проявляется одной или несколькими эрозиями или изъязвлениями, покрытыми коркой или тонкой оболочкой, на макушке волосистой части головы. Заживление в форме атрофических, лишенных волос рубцов происходит в течение 2-6 мес. в зависимости от размера и глубины изъязвлений (которые могут распространяться на всю глубину мягких тканей вплоть до кости).
Это доброкачественное состояние может наследоваться по аутосомно-доминантному признаку или возникать спорадически. Реже встречается поражение туловища и конечностей, такие очаги могут ассоциироваться с дефектами конечностей, БЭ и хромосомными аномалиями. Очаг на волосистой части головы с кольцом окружающих его длинных темных волос (признак «волосяного воротничка») представляет собой дефект вследствие неполного заращения невральной трубки. Для оценки возможной связи с подлежащими участками мозга и кости показана МРТ.
Врожденная аплазия кожи :а - изолированный дефект кожи наблюдался на руке новорожденного
б - у этого недоношенного ребенка с небольшим дефектом на задней части шеи гемиатрофия правой стороны тела (синдром Адамса-Оливера).
При неосложненной врожденной аплазии кожи дефект корректируется простым иссечением в позднем детском или во взрослом возрасте. В случае крупных очагов может потребоваться поэтапное иссечение и применение тканевых экспандеров. У новорожденных необходимо оценить глубину дефекта, предупредить повреждение ткани и инфекцию и обследовать ребенка на наличие сочетанных аномалий.
Мягкие компрессы с физиологическим раствором , местное применение антибиотиков и наложение стерильных повязок являются адекватными терапевтическими мероприятиями для большинства пациентов. Для ведения пациентов с крупными дефектами применяются герметичные повязки (Duoderm®, Comfeel®). Иногда необходимо раннее хирургическое вмешательство.
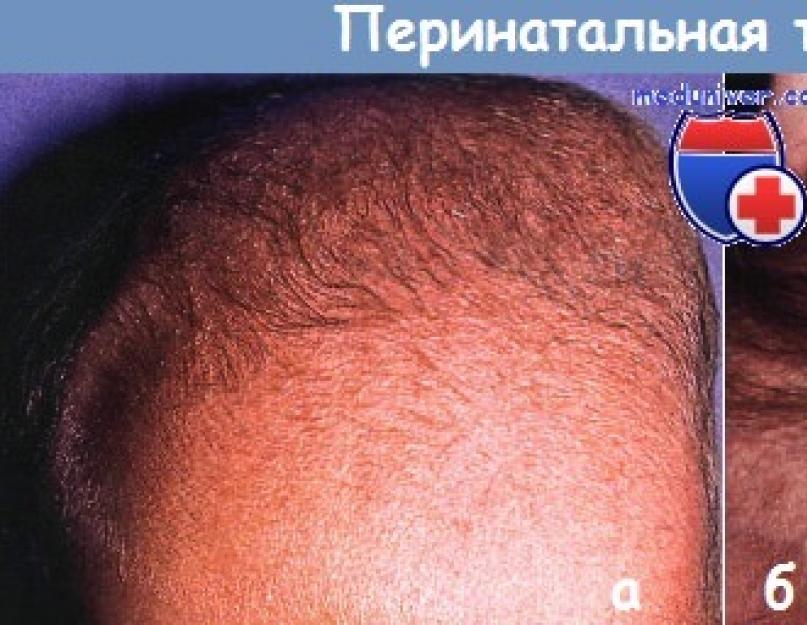
 Перинатальная травма
:
Перинатальная травма
:
а - цефалогематома. Просачивание крови под надкостницу, обычно разрешается без особенностей.
б - редких случаях перинатальная травма приводит к образованию кольцевидного венчика на волосистой части головы с рубцеванием и перманентной утратой .
Перинатальная травма головы может привести к подобным дефектам, которые обнаруживают при рождении или в первый месяц жизни. Взятие крови в области волосистой части головы, электроды монитора и щипцы могут привести к образованию небольших язвочек, которые заживают с рубцеванием.
 а - признак «волосяного воротничка» на волосистой части головы у новорожденного.
а - признак «волосяного воротничка» на волосистой части головы у новорожденного.
б - у этого здорового 4-месячного ребенка признак «волосяного воротничка».
МРТ не вывила никакой аномалии подлежащих структур.
Безволосый кольцевидный венчик на волосистой части головы - еще одна форма локализованной травмы головы, в редких случаях ассоциирующейся с родовой опухолью и цефалгематомой, которая иногда разрешается с рубцовой алопецией.
Врожденную аплазию кожи напоминают другие невоидные дефекты, часто проявляющиеся в форме лишенных волос пятен на волосистой части головы. Однако эти родимые пятна не покрываются коркой и не бывают атрофическими и обычно имеют характерные клинические признаки. Некоторые врожденные, слабо пигментированные пигментные невусы на волосистой части головы также могут имитировать врожденную аплазию кожи.
 Дефекты, похожие на врожденную аплазию кожи:
Дефекты, похожие на врожденную аплазию кожи:
а - травмы от щипцов чаще всего ассоциируются с образованием гематомы без нарушения кожных покровов.
Однако в редких случаях случается (б) поверхностный некроз и (в) жировой некроз.
Этиология и патогенез заболевания неизвестны. Врожденная аплазия кожи представляет собой порок развития, наследуемый преимущественно по аутосомно-доминантному типу. Заболевание существует с рождения, чаще проявляется одиночным округлым или овальным очагом рубцового облысения или язвенным дефектом, покрытым грануляциями, размером 2-3 см, расположенным в теменной области в зоне родничка. Иногда на волосистой части головы формируется несколько очагов. Такие же изменения могут наблюдаться на туловище и конечностях. Обычно они симметричны, сходны по размерам, форме поражения и его проявлениям (изъязвление, дефект, покрытый пленкой, рубцовая атрофия). Иногда наблюдаются также атрофические изменения глубжележащих тканей, заболевание может сочетаться с другими пороками развития («заячья губа», пороки развития костной, нервной системы, глаз, атрофия мозга и др.), от которых зависит прогноз для жизни.
При гистологическом исследовании определяют резкое истончение эпидермиса до одного слоя клеток, дермы и подкожной жировой клетчатки, недоразвитие или отсутствие придатков кожи.
Дифференциальная диагностика. Врожденную аплазию кожи необходимо дифференцировать от повреждения кожи головы при родах, в стадии рубца - от дискоидной красной волчанки, очаговой склеродермии. Характер расположения и резкие границы очага поражения, отсутствие воспалительных изменений и уплотнения, существование заболевания с рождения, нередко наличие подобных пороков у нескольких членов семьи позволяют установить правильный диагноз. Сходная клиническая картина, но с расположением очагов атрофии преимущественно в области висков, наблюдается при семейной очаговой дисплазии лица. Значительные атрофические изменения кожи являются одним из симптомов очаговой гипоплазии кожи.
ПОРАЖЕНИЯ КОЖИ ПРИ БОЛЕЗНЯХ СОЕДИНИТЕЛЬНОЙ ТКАНИ
Коллагенозы, или диффузные заболевания соединительной ткани, характеризуются мукоидной и фибриноидной дистрофией соединительной ткани, частыми поражениями суставов, серозных оболочек, кожи, внутренних органов, нервной системы.
В основе механизма развития коллагеновых болезней лежит аутоиммунный процесс. В группу заболеваний соединительной ткани с иммунными нарушениями включают системную склеродермию, системную красную волчанку, дерматомиозит, узелковый периартериит, ревматоидный артрит, ревматизм, синдром Щегрена и др.