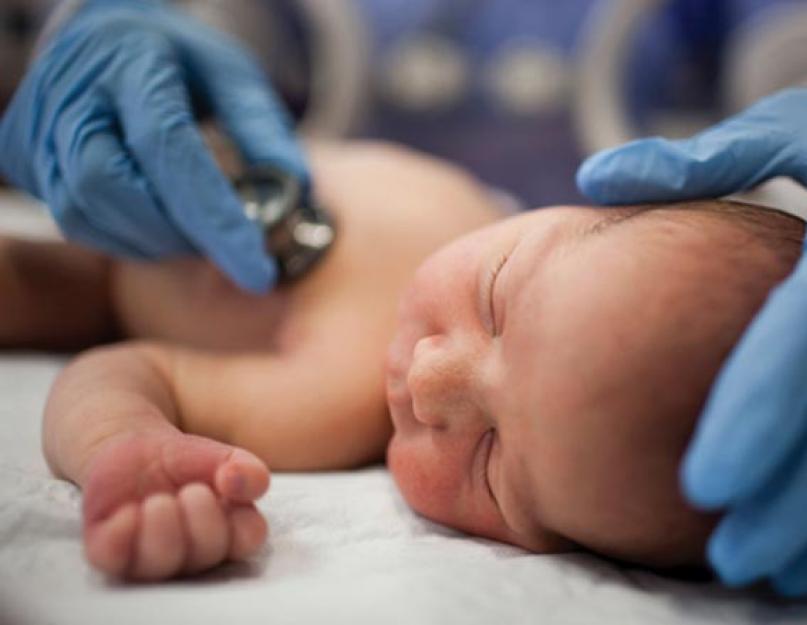
На чтение 6 мин. Просмотров 1.4k. Опубликовано 19.02.2018
После рождения долгожданного малыша, зачастую происходит, так что перед молодой мамой встает нелегкая задача, как правильно ухаживать за малышом, который только появился на свет..
Патронаж помогает мамочкам быть более уверенными в себе, а так же дает дополнительные знания по уходу за ребенком, чтоб он рос здоровым и счастливым. В первый месяц жизни нового человека такая помощь молодым родителям является просто неотъемлемой.
Что такое патронаж новорожденного
Патронаж детей - это программа, созданная государством с целью контроля над состоянием только что родившегося ребенка, роженицы, а также оценка социально-экономических условий жизни семьи в целом. Визиты и осмотры ведутся патронажным педиатром либо медсестрой из поликлиники, к которой относится малыш по прописке. Эта программа осуществляется на безвозмездной основе и является доступной для каждого новорожденного, независимо от социального статуса, места проживания либо наличия медицинского полюса.
Обязанности медсестры и врача
В период визита медицинский работник обязан обнаружить и предотвратить неблагоприятные условия окружающей среды не только внутри семьи, но и внешние факторы, которые могут плохо сказаться на здоровье ребеночка.
Что входит в обязанности медсестры и врача:
- поддержка матери ребенка в период после рождения;
- советы, как ухаживать за новоиспеченным членом семьи;
- беседы по построению правильного режима дня;
- консультации по правильному грудному вскармливанию;
- консультирование по профилактике популярных детских болезней, таких как рахит, анемия, а так же инфекционные заболевания;
- оценка самочувствия младенца и его формирование;
- проведение осмотров ребенка ежемесячно, направление на осмотр к узкими специалистам, а также они должны делать прививки в установленные сроки.
Сроки посещения патронажа
Время наблюдения будет зависеть от самочувствия крохи и обстоятельств в семье.
Если ребенок развивается в соответствии с нормой, он совершенно здоров и растет в благоприятной обстановке, посещения медработников проходят так:
- в первые дни возвращения домой с роддома;
- раз в неделю в течении первого месяца жизни;
- от месяца до полугода – дважды в месяц;
- потом до исполнения ребенку одного года — раз в месяц;
- до трех лет плановый осмотр раз в квартал.
Первый патронаж новорожденного
При первом посещении медработником будет задано несколько вопросов, которые позволят в будущем выявить наследственные и хронические патологии у малыша, а так же информация, связанная с течением беременности, родами, состоянием новорожденного при появлении на свет и выписке из роддома.
- Физическое развитие — это наличие или отсутствие пороков и микроаномалий. Могут быть не значительные отступления от нормы, которые наблюдаются у кого-то из членов семьи.
- Неврологическое развитие — здесь будет приниматься во внимание поза малыша, движения и их активность, тонус мышц, развитость рефлексов. Учитывается форма и размеры головы, величина большого и малого родничка, состояние швов костей черепа.
- Оценка кожных покровов — оттенок кожи, наличие потницы, опрелостей. Основное внимание направленно на пупочную ранку, кожа вокруг пупка, уровень заживления, и отсутствие выделений из нее;
- Прослушивание дыхания и сердцебиения ребенка, дабы дать оценку дыхательной и сердечно-сосудистой систем, тем самым исключить врожденные патологии.
- Прощупывание животика новорожденного. Задает вопрос о периодичности и характере стула.
- Проверка симметричность ягодичных складок и разведение ножек в стороны для раннего выявления дисплазии болезни тазобедренных суставов.
Первичный патронаж новорожденного длится около 20-30 минут.
Второй патронаж новорожденного
Второй патронаж новорожденного ребенка происходит на 10-е сутки рождения. Доктор вторично смотрит кроху, обследуя все органы и системы с целью определения его самочувствия. Дабы это понять, медработнику следует выяснить:
- как малыш спит;
- поведение грудного ребенка в период бодрствования;
- распорядок дня;
- прибавка в весе;
- наличие и частота срыгивания;
- кишечные колики.
Если вышеперечисленные симптомы новорожденного не тревожат, доктор делает заключение о его хорошем приспособлении к внешним факторам.
Третий патронаж новорожденного
Третий послеродовой патронаж новорожденного осуществляется примерно на 20-е сутки появления малыша. Цель данного визита наблюдение за самочувствием и формированием грудничка, оценка его нервно-психическое развития.
После очередного приема педиатр регистрирует всю полученную информацию в историю болезни младенца и по окончанию первого месяца делает прогноз здоровья своего подопечного и определяет группы риска по развитию.

Заболевания у детей (пограничные состояния)
Часто встречающиеся пограничные состояния:
- желтуха проявляется в связи с незрелостью ферментов печени и увеличением билирубина в крови. Проявляется на 3–4-й день после появления малыша на свет в виде желтого окрашивания кожных покровов, которое к 6-му дню усиливается, а к 8–10 сутки проходит;
- эритема — проявляется в виде покраснении кожи и на 2-ой день жизни. Редко сопровождается сыпью, которая проходит к концу первой недели появления грудничка;
- гормональный криз — симптомы этого состояния проявляются в нагрубании молочных желез грудничка либо кровянистые выделения из влагалища у девочек. Начало данного криза на 2–4-ый день жизни и проходит к 15-му дню.
При каждом патронаже новорожденного на дому, медицинские работники дают матери рекомендации, которые необходимо выполнять и придерживаться. Такие советы могут заключаться в уходе за кожей, а так же вопросы, связанные с кормлением грудью и частотой прикладывания ребенка к груди. Дают рекомендации, направленные на профилактику рахита, советы по закаливанию, показывают необходимые приемы массажа и гимнастики для младенца, которые в дальнейшем родители будут делать самостоятельно. Рекомендации по тяжелому процессу приспособления малыша к окружающей среде. Симптомами данного процесса могут быть срыгивания, беспричинный плач, плохая прибавка в весе. В случае выявления, каких-либо видимых патологий участковый педиатр выписывает малышу направление на консультацию к специалисту с целью более детального обследования и терапии.
Важно! Педиатр должен информировать мать обо всех состояниях грудничка, которые требуют неотложной помощи и о том, куда именно необходимо обращаться в экстренных ситуациях.
Отказ родителей от патронажа
В помощи по уходу за младенцем зачастую нуждается каждая мать, особенно, если у нее первенец. Однако многие родители не хотят получать данную помощь в поликлиниках по месту жительства, и отдают предпочтения частным медицинским учреждениям. Для того чтобы отказаться от детского патронажа достаточно написать письменный отказ участковому педиатру по месту закрепления грудничка.
Законодательное регулирование
- ст. 37. 1 Закона РФ «Об охране здоровья граждан» от 22 июля 1993 года.
- Приказ Министерства здравоохранения и социального развития РФ от 1 июня 2010 года.
Новорожденного — важный этап, который проходит каждая семья. Визиты участкового врача и патронаж медсестры помогут справиться со многими возникшими проблемами. Медицинские работники обучат всему, что требуется и научат правильно заботиться о крохе с первых дней жизни.
Лихорадка;
Снижение аппетита.
Приоритетная проблема: сухой кашель.
Краткосрочная цель: пациент отметит уменьшение частоты и длительности кашля к концу
Долгосрочная цель:
отсутствие кашля к моменту выписки.
| План | Мотивация |
| 1. Обеспечить тёплое питьё, не раздражающее слизистые | Для уменьшения дискомфорта в ротоглотке |
| 2. Придать пациенту положение Фаулера | Для облегчения дыхания |
| 3. Обеспечить выполнение простейших физиотерапевтических процедур (горчичники, согревающие компрессы, ножные горчичные ванны), по назначению врача | С целью изменения характера кашля и облегчения дыхания |
| 4. Обеспечить пациенту проведение ингаляций (масляные, эвкалиптовые и другие), по назначению врача | Для улучшения качества кашля |
| 5. Провести беседу с родственниками об обеспечении дополнительного питания пациенту | Для компенсации потери белка и повышения защитных сил |
| 6. Обеспечить приём противокашлевых препаратов по назначению врач | Для уменьшения кашля |
Оценка : состояние пациента значительно улучшится, частота и длительность кашля уменьшатся. Цель будет достигнута.
Студент проводит беседу с матерью ребенка о правилах проведения отвлекающей терапии.
Студент демонстрирует технику постановки горчичников на грудную клетку.
Мальчик 10 лет находится на стационарном лечении. Диагноз: ревматизм, активная фаза, полиартрит.
Ребенок жалуется на боли в левом коленном суставе, из-за болей не встаёт, старается не менять положение ноги. До этого (3–4 дня назад) беспокоили боли в правом голеностопном суставе. В анамнезе: три недели назад болел ангиной.
Объективно: температура 37,8º С. Кожные покровы бледные , чистые, синие тени под глазами, положение в постели пассивное. Левый коленный сустав на ощупь горячий, округлой формы, увеличен в размере, движения болезненные. Пульс 100 ударов в минуту, ЧДД 22 в минуту.
Ребенок быстро утомляется, не активен, аппетит плохой. Рацион питания ребенка однообразен – молочная пища; фрукты, овощи предпочитают ребенку не давать, т.к. боятся расстройства пищеварения.
Ребенок от 1-й беременности, 1-х родов, от молодых родителей. Отец с семьей не живет. Ребенок на улице бывает редко, т.к. находится на попечении бабушки. У мамы хронический тонзиллит, работает технологом.
Объективно: бледен, трещины в углах рта («заеды»). Голова немного увеличена с выпячиванием лобных бугров, большой родничок еще открыт на 2х2 см. На грудной клетке определяются четки. ЧДД 32 в минуту, пульс 120 уд./мин. Живот мягкий. Стул со склонностью к запорам.
Задания:
Определите проблемы пациента; сформулируйте цели и составьте план сестринского ухода по приоритетной проблеме с мотивацией каждого сестринского вмешательства.
Проведите беседу с мамой о рациональном вскармливании и режиме дня ребенка.
Продемонстрируйте технику исследования пульса и ЧДД.
Патронаж дословно означает покровительство, шефство, что очень точно отражает суть процедуры. Патронаж новорожденного – обязательная процедура, через которую проходят младенцы и молодые мамы. Патронаж несет просветительную функцию и предназначен для помощи молодым родителям в первые недели и месяцы жизни малыша.
Это бесплатная услуга, предоставляемая поликлиникой по месту жительства. Патронаж проходит по адресу фактического проживания, который указывается при выписке из родильного дома, прописка, в данном случае, роли не играет.
Обязанности врача
Патронаж к новорожденному осуществляют два человека: врач и медсестра. При первом патронаже врач отвечает непосредственно за ребенка – проводит осмотр и оценивает общее состояние младенца на предмет соответствия нормальным показателям.
В такой осмотр входит:
- наблюдение за рефлексами;
- визуальная оценка состояния кожных покровов;
- пальпация живота;
- осмотр родничка;
- осмотр места обрезания пуповины.
Также под наблюдение попадает активность ребенка при кормлении.
В случае неблагополучной семейной генетики нужно обязательно уведомить врача о возможности наследственных болезней.
Обязанности медсестры

Медсестра не только ассистирует доктору при осмотре ребенка, но и уделяет внимание молодой маме. Важной частью патронажа новорожденного является обеспечение необходимого и грамотного ухода за младенцем.
Медсестра в доступной форме дает наставления по всем пунктам, касающимся здоровой и комфортной жизни малыша в первые дни и недели после рождения.
Кормление
Патронажная медсестра рассказывает о тонкостях кормления, показывает, как правильно прикладывать ребенка во время кормления, как сцедить молоко. А так же дает советы, полезные для самочувствия матери, а именно как избежать огрубения кожи груди и снять возникающую тяжесть.
Купание
Ежедневные водные процедуры, необходимые новорожденному, так же . Медсестра уточнит продолжительность купания, температуру воды в ванночке, расскажет о правильном положении ребенка во время купания.
Зарядка
Физическая активность необходима малышу с первых дней жизни для укрепления мышечного корсета, правильной подвижности суставов. Хрупкое и нежное тело малыша нуждается в осторожной и грамотной помощи при выполнении специального для новорожденных. Патронаж включает в себя обучение тонкостям зарядки с ребенком.
Внешний уход
Не менее важен правильное осуществление ежедневного туалета ребенка: маникюр, педикюр, как почистить ушки, глаза и нос. Для опытных родителей все эти манипуляции не представляют сложностей, а молодым семьям научиться важным нюансам ухода за ребенком помогает процедура патронажа.
Оценка условий жизни ребенка

При проведении патронажа помимо физического состояния малыша обязательна оценка и анализ условий, в которых будет протекать жизнь малыша. Степень комфорта и соответствие условий принятой норме.
В зону внимания медсестры попадают:
- детская кроватка;
- чистое постельное белье, запас пеленок и необходимых детских вещей;
- чистота в помещении, ежедневная влажная уборка приветствуется;
- проветривание – приток свежего воздуха в комнату необходим;
- климат в квартире, температура воздуха должна быть около 21 градуса;
- домашние животные – самые очевидные аллергены, их контакт с новорожденным должен подвергаться строгому контролю.
Подготовка к патронажу
Первый патронаж новорожденного проводится, как торжественная процедура.
Помимо оценки состояния младенца и матери, осмотра места проживания, в обязанности патронаж медсестры предполагает консультацию по всем вопросам, возникающим у молодых родителей. Чтобы избежать суеты во время визита медработников следует заранее подготовиться к процедуре:
- Прибрать помещение, в котором планируется патронаж;
- Приготовить пеленку, ватные палочки, перекись водорода и памперс;
- Приготовить выписку из роддома и сертификат на прививки;
- Обдумать, а лучше записать возникшие вопросы (обязательно следует получить рекомендации по диете мамы, во избежание проблем с болями в животике у малыша);
- Приготовить ручку и лист бумаги для записи информации (режим работы поликлиники, телефон регистратуры, телефон для экстренной связи).
Обязательно заполнения бланка врачебно-сестринского патронажа к новорожденному. Это официальный и подробный документ, составляющийся по результатам осмотра грудничка. Бланк заполняется медицинским работником. Образец бланка находится в свободном доступе.
Так как существует четкая схема первичного патронажа новорожденного ребенка, обеспечивается системный осмотр, позволяющий максимально точно оценить состояние маленького пациента и мамы. Подписи медицинского персонала и родителей под документом означают, что первичный патронаж новорожденному ребенку проведен по всем правилам.
Второй и последующие патронажи новорожденного

Обзор самых популярных витаминных добавок для детей от компании Garden of Life
Как продукция компании Earth Mama может помочь молодым родителям в уходе за грудничком?
Донг квай (Dong Quai) – удивительное растение, помогающее сохранять молодость женскому организму
Витаминные комплексы, пробиотики, омега-3 от компании Garden of Life, разработанные специально для беременных женщин
В конце посещения назначается второй визит. Обычно для контроля за состоянием новорожденного и мамы требуется три посещения в первые десять дней, далее раз в неделю до достижения грудничком месячного возраста. В случае, если ребенок не здоров, или роды проходили трудно, с оперативным вмешательством и последующим осложнениями в после родовой период, частота посещений специалистов увеличивается.
После того, как новорожденному исполнился 1 месяц, необходима постановка на учет в поликлинике по месту жительства. Далее посещение педиатра раз в месяц является обязательной процедурой, которой не стоит пренебрегать, до момента первого дня рождения.
Для удобства молодых пациентов в поликлиниках предусмотрены специальные “дни детей до года”. С расписанием можно ознакомиться на доске информации или узнать в регистратуре.
Важность патронажа
Патронаж новорожденного – важная процедура, к которой не стоит относиться формально.
Благодаря своевременной грамотной консультации есть возможность избежать дальнейших проблем, возникающих при некомпетентном уходе за ребенком. Следует эту возможность использовать, не стеснятся задавать вопросы, следовать рекомендациям и советам опытных специалистов.
Как результат, молодые родители чувствуют себя более уверенно в новом для себя качестве.
Большинство нервных срывов и панических атак у матерей в первые дни жизни малыша происходят именно из-за страха допустить ошибку и по незнанию причинить вред здоровью ребенка. Нужно помнить, что самочувствие и гармоничное развитие малыша зависит в первую очередь от состояния мамы. Именно для этого была разработана универсальная система патронажа.
Четкий алгоритм позволяет предоставлять полезную услугу высокого качества. Патронаж помогает на первом этапе родителям и ребенку адаптироваться к новым условиям жизни под присмотром специалистов.
Алгоритм проведения процедуры патронажа новорожденных

Отработанная последовательность действий при патронаже грудных детей, позволяет родителям точно понимать, что и как будет происходить во время процедуры. Обстановка всегда доброжелательная и корректная, располагающая к общению и получению необходимой информации.
Что происходит при патронаже грудного ребенка:
- первый визит патронажной медсестры и педиатра;
- осмотр ребенка и матери;
- заполнение необходимых документов (бланк первого патронажа новорожденного);
- консультация родителей в режиме вопрос-ответ, показательная демонстрация приемов правильного ухода за ребенком;
- назначение следующего посещения.
Простота и доступность процедуры патронажа новорожденных ни сколько не умаляет ее эффективности и положительной отдачи от процесса.
Благодаря патронажу, даже в неопытных родителей вселяется уверенность в собственных силах, что помогает заботиться о новом человеке максимально правильно, принимая грамотные решения, полностью осознавая ответственность за новую жизнь.
Стоимость услуги
Пример заботы о новом поколении – услуга патронажа, предоставляемая профессионалами местной поликлиники, бесплатная. При желании можно обратиться к платной медицине, если есть такая необходимость. Патронаж новорожденных предоставляется в частных клиниках, соответствующего профиля.
Отказ родителей
В случае отказа родителей от патронажа, составляется документ – заявление, в котором обязательно указывается причина нежелания прибегать к патронажу. После этого ответственность за здоровье и жизнь малыша целиком и полностью лежит на родителях, нужно это учитывать при отказе от помощи специалистов.
Медицинский работник при патронаже осуществляет на основании протокола профилактики, диагностики и лечения основных заболеваний у детей до 5 лет в соответствии с принципами интегрированного ведения болезней детского возраста, рекомендованными ВОЗ (далее - ИВБДВ) следующие меры:
1) правильную оценку состояния здоровья новорожденного и младенца до 2 месяцев (раннее выявление опасных признаков, видимых пороков развития и прочее);
2) оценку состояния ухода за новорожденным и младенцем до 2 месяцев (детская кровать, предметы ухода, одежда, игрушки);
3) оценку состояния здоровья матери (лактостаз/мастит, послеродовая депрессия, пирамида питания кормящей матери);
4) проверку состояния лактации и обучение технике кормления грудью (правильное положение и прикладывание к груди «4-3-4), обучение преимуществам грудного вскармливания;
5) обучение уходу за ребенком, включая период «младенец до 2 месяцев»;
6) оценку психомоторного и социального развития (достаточное внимание к ребенку через игру и общение);
7) введение прикорма в соответствии с рекомендациями ИВБДВ «Уход за детьми раннего возраста»;
8) профилактику рахита и микронутриентной недостаточности (железо, витамин А, цинк);
9) оценку санитарного состояния и безопасности окружающей ребенка обстановки: гигиена жилья (кровать, постельные принадлежности, место для игр), одежда, игрушки, посуда и предметы ухода;
10) обучение комплексам гимнастики и массажа, дренажного массажа при болезни;
11) обучение родителей или иных лиц, непосредственно осуществляющих уход за ребенком, правилам ухода во время болезни ребенка, понятиям и навыкам «общие признаки опасности», «как кормить, как поить больного ребенка», «когда вернуться немедленно»;
12) профилактику травматизма, насилия и пренебрежительного отношения к ребенку в семье, формирование ответственности семьи за здоровье ребенка;
13) контроль выполнения матерью или иных лиц, непосредственно осуществляющих уход за ребенком, предписанных ранее рекомендаций;
14) контроль за своевременной вакцинацией ребенка в соответствии с Национальным календарем профилактических прививок Республики Казахстан. (Приложение 19)
Патронажное наблюдение детей группы риска проводится медицинскими работниками ПМСП по индивидуальному плану в соответствии с группой риска, определяемой ими по следующим критериям:
· социальный анамнез: возраст матери менее 18 лет (матери-подростки); живущие за чертой бедности, беженцы; отношение к родительским обязанностям (пренебрежительное отношение к ребенку или нежеланный ребенок, гиперопека); семьи, где родители и/или члены семьи больные алкоголизмом, наркоманией и токсикоманией и психическими заболеваниями; приемные дети;
· медицинский анамнез: маловесные дети (до периода нормализации массы тела); искусственное вскармливание; ВИЧ-позитивные матери; матери, больные туберкулезом; состояние ребенка, затрудняющее кормление (незаращение твердого и мягкого неба).
Медицинский работник при патронаже выявляет наличие признаков, указывающих на жестокое обращение или насилие в отношении детей раннего возраста:
· повторяющиеся травмы;
· травмы, не характерные для данного возраста (например, ушиб головы ребенка, который не может стоять или ходить);
· свидетельство побоев.
Медицинский работник при патронаже выявляет возможные свидетельства побоев по следующим признакам:
· линейные кровоподтеки после ударов палкой или прутом;
· кровоподтеки в виде петли – как следы ударов проводом, ремнем, веревкой;
· следы связывания, стягивания веревкой или ремнем; следы прижиганий сигаретой;
· кровоизлияния в сетчатку глаз при сотрясении ребенка;
· гематомы в области головы.
В случае выявления детей, находящихся в трудной жизненной ситуации и обнаружении следов причинения вреда здоровью ребенка медицинскому работнику необходимо:
1) госпитализировать ребенка по показаниям для проведения лечебно-диагностических мероприятий;
2) обеспечить оказание помощи в соответствии со стандартами оказания специальных социальных услуг в области здравоохранения;
3) информировать правоохранительные органы и территориальные органы по охране прав детей.(таблица 8)
Таблица 8. Схема патронажного наблюдения здоровых детей первых трех лет жизни
| Время посещения | Основные задачи | Рекомендации |
| Первые 3 дня с момента выписки из родильного дома, совместный осмотр на дому врачом и медицинской сестрой | 1. Оценка состояния здоровья новорожденного, выявление врожденных пороков развития. 2. Обучение признакам опасности угрожающих состояний (не может пить или сосать грудь, рвота после приема любой пищи или питья, наличие судорог) 3. Оценка состояния здоровья матери (лактостаз/маститы, послеродовая депрессия). 4. Проверка и обучение технике кормления грудью (состояние лактации, исключительно грудное вскармливание). 5. Оценка ухода за новорожденным, состояния уголка новорожденного (детская кровать, игрушки, предметы ухода, одежда). | 1. Преимущества и практика грудного вскармливания. 2. Обеспечение исключительно грудного вскармливания. 3. Техника сцеживания грудного молока. 4. Оптимальное питание матери. 5. Личная гигиена матери 6. Требования к помещению и предметам ухода за новорожденным. 7. Безопасная среда (требования к выбору одежды, предметов ухода за новорожденным и игрушек) и поведение родителей для профилактики травматизма и несчастного случая). 8. Уход за новорожденным, режим прогулок и гигиенические ванны. 9. Правила поведения и уход в случае болезни ребенка (опасные признаки). 10. Информирование матери о графике работы врача и координатах медицинской организации. 11. Привлечение отца к уходу (например: во время купания, переодевания). |
| Симптомы послеродовой депрессии (обращать внимание при каждом визите): 1. Глубокая тревожность и беспокойство 2. Глубокая печаль 3. Частые слезы 4. Ощущение неспособности заботиться о ребенке 5. Чувство вины 6. Приступы паники 7. Стресс и раздражительность 8. Утомляемость и недостаток энергии 9. Неспособность к сосредоточению внимания 10. Нарушение сна 11. Проблемы с аппетитом 12. Потеря интереса к сексу 13. Ощущение беспомощности и безнадежности 14. Антипатия к ребенку | Советы по ведению послеродовой депрессии: 1. Позаботиться о ребенке, отложив другие виды деятельности 2. Рассказать членам семьи, о том, что происходит с ней 3. Создать атмосферу, при которой ребенок будет в центре внимания 4. Чаще прикасаться к ребенку 5. Думать о ребенке 6. Чаще выходить на улицу и двигаться 7. Хорошо питаться 8. Заботиться о себе 9. Вести дневник Если эти меры не помогают, обратиться к соответствующему специалисту | |
| Патронаж медсестры на дому (7-й, 21-й и 28-й день). | 1. Осмотр новорожденного, выявление опасных признаков. 2. Оценка вскармливания: состояние лактации, техника кормления грудью и режим. 3. Оценка психосоциального развития. 4. Оценка ухода за новорожденным. 5. Оценка питания и режима сна/отдыха кормящей матери. 6. Выявление признаков жестокого обращения к ребенку (физическое насилие, пренебрежение, физическая и эмоциональная заброшенность). 7. Обучение матери выявлению возможных опасных признаков у ребенка, когда необходимо срочно обратиться к медицинскому работнику. | 1. Правила поведения и уход в случае болезни ребенка (опасные признаки, кормление и питьевой режим). 2. Исключительно грудное вскармливание. 3. Стимуляция психосоциального развития. 4. Уход за новорожденным, режим прогулок. 5. Безопасная среда (требования к выбору одежды, предметов ухода за новорожденным и игрушек) и поведение родителей для профилактики травматизма и несчастного случая. 6. Профилактика микронутриентной недостаточности (железо, витамин А, йод, цинк) 7. Личная гигиена матери. Приглашение на прием к врачу в возрасте 1 месяца. |
| 15-й день - врач на дому | 1. Оценка состояния здоровья новорожденного. 2. Оценка состояния здоровья матери. 3. Оценка техники кормления грудью (состояние лактации, исключительно грудное вскармливание). 4. Оценка психосоциального развития. 5. Оценка ухода за новорожденным. 6. Выявление признаков жестокого обращения к ребенку. 7. Проверка знаний матери опасных признаков болезни ребенка. | 1. Поощрение исключительно грудного вскармливания 2. Оптимальное питание и режим сна/отдыха кормящей матери. 3. Уход за новорожденным. 4. Стимуляция психосоциального развития 5. Безопасная среда (требования к выбору одежды, предметов ухода за новорожденным и игрушек) и поведение родителей для профилактики травматизма и несчастного случая. 6. Правила поведения и уход в случае болезни ребенка 7. Опасные признаки у ребенка, при которых мать немедленно должна обратиться к врачу: - не может пить или сосать грудь; - рвота после любой пищи или питья; - наличие судорог; - летаргичен или без сознания. |
| Тревожные признаки, требующие специализированной помощи: 1. Ребенок отказывается или слабо сосет грудь. 2. Отсутствие или слабые движения рук и ног. 3. Отсутствие или сниженная реакция на громкие звуки или яркий свет. 4. Длительный плач без явных видимых причин. 5. Рвота и жидкий стул, которые могут привести к обезвоживанию. | Тактика медицинского работника при выявлении тревожных признаков: Консультация педиатра для выбора и обеспечения необходимой специализированной помощью | |
| 1- 5 месяцев, ежемесячно на приеме врача и медицинской сестры. | 1. Оценка состояния здоровья ребенка. 2. Проверка выполнения рекомендаций и оценка: 1) питания; 2) физического и психосоциального развития; 3) ухода за ребенком. 3. Вакцинация ребенка согласно Национального календаря профилактических прививок и информирование родителей о возможных поствакцинальных реакциях и осложнениях. 4. Оценка динамики развития рубчика БЦЖ состояние периферических лимфоузлов в 1 и 3 месяцев. 5. Профилактика рахита: неспецифическая (достаточная инсоляция во время прогулок) и по показаниям специфическая витамином Д. 6. Назначение консультаций узких специалистов и лабораторных исследований по показаниям. 7. Обучение комплексам гимнастики и общего массажа. 8. Обучение правилам поведения и ухода в случае болезни ребенка (опасные признаки, режим кормления и питья). 9. Выявление признаков жестокого обращения к ребенку (физическое насилие, пренебрежение, физическая и эмоциональная заброшенность). 10. Консультирование по вопросам планирования семьи (лактационная аменорея, презервативы, ВМС...). | 1. Практика исключительно грудного вскармливания. 2. Оптимальное питание матери. 3. Психосоциальное и моторное развитие соответственно возрасту. 4. Массаж и гимнастика соответственно возрасту. 5. Ежедневные прогулки, достаточная инсоляция. 6. Правила поведения и уход в случае болезни ребенка (опасные признаки, когда необходимо обратиться за помощью, режим кормления и питья). 7. Вакцинация(своевременность проведения, возможные реакции на прививку и поведение родителей, от каких инфекций защищают прививки) 8. Безопасная среда и поведение родителей для профилактики травматизма и несчастного случая. 9. Активное привлечение отца к уходу в целях развития ребенка. 10. Ежемесячный осмотр на приеме у врача |
| 6 месяцев Осмотр врача в МО, медсестры 1 раз на дому. | 1. Оценка состояния здоровья ребенка. 2. Оценка: 1) питания; 2) физического и психосоциального развития; 3) ухода за ребенком. 3. Оценка динамики развития рубчика БЦЖ состояние периферических лимфоузлов. 4. Введение прикорма согласно методическим рекомендациям «Питание детей раннего возраста», утвержденных МЗ РК от 25 сентября 2006г. 5. Профилактика рахита: неспецифическая (достаточная инсоляция) и по показаниям специфическая витамином Д. 6. Обучение комплексам гимнастики и общего массажа. 7. Обучение правилам поведения и ухода в случае болезни ребенка (опасные признаки, режим кормления и питья). 8. Выявление признаков жестокого обращения к ребенку (физическое насилие, пренебрежение, физическая и эмоциональная заброшенность). 9. Консультирование по вопросам планирования семьи. | 1.Продолжение грудного вскармливания 2.Прикорм: правила успешного ввода прикорма, приготовления и выбора продуктового набора, гигиенические правила приготовления и хранения пищи, кратность и количество, питательная ценность. 3.Оптимальное питание матери. 4. Психосоциальное развитие соответственно возрасту. 5.Массаж и гимнастика соответственно возрасту 6.Ежедневные прогулки, достаточная инсоляция. 7.Правила поведения и ухода в случае болезни ребенка (опасные признаки, когда необходимо обратиться за помощью, режим кормления и питья) 8.Безопасная среда и поведение родителей для профилактики травматизма и несчастного случая. 9.Активное привлечение отца к уходу в целях развития ребенка. 10. Ежемесячный осмотр на приеме у врача. |
| Тревожные признаки, требующие специализированной помощи: 1. Гипертонус мышц конечностей и\или ограничения движения; 2. Частые движения головой (как следствие заболеваний уха), которые могут привести к глухоте, если вовремя не лечить; 3. Отсутствие или сниженная реакция на звуки, знакомые лица или предложенную грудь. 4. Отказ от груди или другой пищи. | Тактика медицинского работника при выявлении тревожных признаков: Консультация педиатра для выбора и обеспечения специализированной помощи | |
| 7-11 месяцев Осмотр врача в МО, медсестры 1 раз на дому. | 1. Оценка состояния здоровья ребенка 2. Оценка: 1. питания: практика кормления и введения прикорма; 2. физического и психосоциального развития 3. ухода за ребенком. 3. Профилактика рахита: неспецифическая (достаточная инсоляция) и по показаниям специфическая витамином Д. 4. Консультирование по вопросам планирования семьи. 5. Обучение правилам поведения и ухода в случае болезни ребенка (опасные признаки, режим кормления и питья). 6. Выявление признаков жестокого обращения к ребенку (физическое насилие, пренебрежение, физическая и эмоциональная заброшенность). | 1. Оптимальное питание ребенка (продолжение грудного вскармливания и прикорм: расширение продуктового набора, гигиенические правила приготовления и хранения пищи). 2. Оптимальное питание матери. 3. Психосоциальное развитие соответственно возрасту. 4. Массаж и гимнастика соответственно возрасту 5. Ежедневные прогулки, достаточная инсоляция. 6. Правила поведения и ухода в случае болезни ребенка (опасные признаки, когда необходимо обратиться за помощью, режим кормления и питья) 7. Безопасная среда и поведение родителей для профилактики травматизма и несчастного случая. 8. Активное привлечение отца к уходу в целях развития ребенка. 9. Ежемесячный осмотр на приеме у врача. |
| 12 месяцев Осмотр врача в МО, медсестры 1 раз на дому | 1. Оценка состояния здоровья ребенка. 2. Оценка: 1) питания: практика кормления и введения прикорма; 2) физического и психосоциального развития; 3) ухода за ребенком. 3. Вакцинация ребенка согласно Национальному календарю прививок и информирование родителей о возможных поствакцинальных реакциях и осложнениях. 4. Оценка развития рубчика БЦЖ, состояние периферических лимфоузлов. 5. Профилактика рахита: неспецифическая (достаточная инсоляция) и по показаниям специфическая витамином Д. 6. Выявление признаков жестокого обращения к ребенку (физическое насилие, пренебрежение, физическая и эмоциональная заброшенность). 7. Обучение правилам поведения и ухода в случае болезни ребенка (опасные признаки, режим кормления и питья). 8. ОАК, ОАМ. Кал на яйца гельминтов. 9. Консультация специалистов хирург, ЛОР, невролог, офтальмолог. | 1. Оптимальное питание ребенка (продолжение грудного вскармливания и прикорм: расширение продуктового набора, гигиенические правила приготовления и хранения пищи). 2. Оптимальное питание матери. 3. Психосоциальное и моторное развитие соответственно возрасту. 4. Массаж и гимнастика соответственно возрасту 5. Ежедневные прогулки, достаточная инсоляция. 6. Правила поведения и ухода в случае болезни ребенка (опасные признаки, когда необходимо обратиться за помощью, режим кормления и питья) 7. Безопасная среда и поведение родителей для профилактики травматизма и несчастного случая. 8. Активное привлечение отца к уходу в целях развития ребенка. Осмотр на приеме у врача 1 раз в квартал до 24 месяцев. |
| к 12 месяцам | Тревожные признаки, требующие специализированной помощи: 1) не вступает в контакт и никак не реагирует на обращение 2) не смотрит на движущиеся предметы; 3) вялый, безразличный и не реагирует на ухаживающих за ним лиц; 4) нет аппетита, отказывается от пищи. | |
| 13-36 месяцев Осмотр врача в МО 1 раз в квартал до 24 месяцев, 1 раз в полугодие до 36 месяцев. Осмотр медсестры до 24 месяцев 1 раз в полугодие на дому, 1раз в год на дому до 36 месяцев. | 1. Оценка состояния здоровья ребенка. 2. Оценка: 1) питания; 2) психосоциального и физического развития; 3) ухода за ребенком. 3. Вакцинация ребенка согласно Национальному календарю профилактических прививок и информирование родителей о возможных поствакцинальных реакциях и осложнениях. 4. Выявление признаков жестокого обращения к ребенку (физическое насилие, пренебрежение, физическая и эмоциональная заброшенность). 5. Лабораторные исследования в 24 и 36 месяцев. 6. Консультация специалистов в 24, 36 месяцев. | 1. Оптимальное питание ребенка (пятиразовое полноценное кормление пищей с семейного стола, продолжение грудного вскармливания). 2. Оптимальное питание матери. 3. Психосоциальное развитие соответственно возрасту. 4. Массаж и гимнастика соответственно возрасту 5. Ежедневные прогулки, достаточная инсоляция. 6. Правила поведения и ухода в случае болезни ребенка (опасные признаки, когда необходимо обратиться за помощью, режим кормления и питья) 7. Безопасная среда и поведение родителей для профилактики травматизма и несчастного случая. 8. Активное привлечение отца к уходу в целях развития ребенка. 9. Осмотр на приеме у врача 1 раз в квартал до 24 месяцев и 1 раз в полугодие с 24 до 36 месяцев. |
| К 2 годам | Тревожные признаки, требующие специализированной помощи: 1. Ребенок не вступает в контакт. 2. Затруднения в удерживании равновесия при ходьбе. 3. Непонятные изменения в поведении ребенка, наличие следов физического насилия (особенно, если ребенок находится под присмотром других лиц) 4. Плохой аппетит. | Тактика медицинского работника при выявлении тревожных признаков: Консультация педиатра для выбора и обеспечения специализированной помощи (психолог, логопед и т.д.) |
| К 3 годам | Тревожные признаки, требующие специализированной помощи: 1. Нет интереса к игре. 2. Часто падает. 3. Трудности с манипулированием мелкими предметами. 4. Проблемы с пониманием простых обращений. 5. Неспособность формулировать простые предложения. 6. Отсутствие или незначительный интерес к еде. | Тактика медицинского работника при выявлении тревожных признаков: Консультация педиатра для выбора и обеспечения специализированной помощи (психолог, логопед и т.д.) |
2.6 Алгоритм действий участкового педиатра при
проведении первичного патронажа новорожденного ребенка
1. Приветствовать родителей и ребёнка.
2. Представиться, назвать свои и участковой медсестры фамилию, имя и отчество.
3. Установить доверительные отношения с родителями и ребёнком.
4. Познакомиться с родителями ребенка, записать паспортные данные родителей и ребенка, № свидетельства о рождении.
5. Сверить данные удостоверений личности родителей, свидетельства о рождении ребенка с поквартирной картой. При отсутствии прописки по данному адресу объяснить родителям правила прикрепления к Поликлинике.
6. Ознакомить, дать родителям или опекуну заполнить и подписать типовой договор на оказание медицинских услуг для взрослых и детей в 2-х экземплярах, один экземпляр вклеить в амбулаторную карту пациента, второй экземпляр выдать пациенту на руки.
7. Ознакомить, дать родителям или опекуну заполнить и подписать информированное добровольное согласие пациента на выполнение медицинской услуги в 2-х экземплярах, один экземпляр вклеить в амбулаторную карту пациента, второй экземпляр выдать пациенту на руки.
8. Выявить проблемы у ребёнка - признаки опасности, основные симптомы (местная бактериальная инфекция, диарея, проблемы кормления или низкий вес, желтуха, инфекция глаз), оценить прививочный статус ребёнка, кормление ребёнка и уход в целях гармоничного развития ребенка.
9. Собрать анамнез (как протекала беременность у мамы, как прошли роды, были ли осложнения при родах, проводились ли реанимационные мероприятия ребёнку, были ли судороги у ребёнка, при инфекционных заболеваниях - эпиданамнез). Ознакомиться со справкой на ребенка из роддома.
10. Непосредственно перед осмотром ребенка вымыть руки согласно технике мытья рук, при необходимости надеть маску.
11. Провести объективный осмотр ребёнка.
12. Определить наличие или отсутствие признаков опасности.
13. Оценить состояние и самочувствие ребенка, измерить температуру тела ребёнка.
14. Осмотреть на наличие видимых врождённых пороков развития у ребёнка.
Врожденно-наследственные диспластические черты развития встречаются исключительно часто и обычно не требуют медико-генетических рекомендаций, так как обычно не влияют на темпы психофизического развития и процессы социальной адаптации. Они обращают на себя внимание только как конституциональные особенности. В тех случаях, когда у ребенка отмечается избыточное их накопление, это дает повод для таких синдромологических диагнозов, как диспластический статус.
Конституциональные диспластические черты развития у грудного ребенка нередко называются дизэмбриогенетическими стигмами или малыми аномалиями развития (микроаномалии). Они являются своеобразным микрогенетическим фоном семьи. (таблица 9)
Диспластические черты развития чаще являются наследственно обусловленными и имеют доминантное наследование. Оценка стигматизации ребенка должна проводиться в сравнительном аспекте со стигматизацией его родителей.
Условным порогом стигматизации считается наличие у ребенка не более 5-6 стигм. Превышение этого порога следует расценивать как отклонение конституционального развития в сторону диспластического варианта является показателем повышенного риска задержки психомоторного развития.
Таблица 9.Основные дизэмбриогенетические стигмы
| № | Локализация | Характер аномалии |
| Кожа | Делигментированные и гиперпигментированные пятна, большие родимые пятна с оволосением, избыточное локальное оволосение, гемангиомы, участки аплазии кожи волосистой части головы. | |
| Череп | Форма черепа микроцефальная, гидроцефальная, брахицефалическая, долихоцефалическая, асимметричная; низкий лоб, резко выраженные надбровные дуги, нависающая затылочная кость, уплощенный затылок, гипоплазия сосцевидных отростков. | |
| Лицо | Прямая линия скошенного лба и носа. Монголоидный и антимонголоидный разрез глаз. Гипо- и гипертелоризм. Седловидный нос, уплощенная спинка носа, искривленный нос. Асимметрия лица. Макрогнатия, микрогнатия, прогения, микрогения, раздвоенный подбородок, клиновидный подбородок. | |
| Глаза | Эпикант, индианская складка века, низкое стояние век, асимметрия глазных щелей, отсутствие слезного мясца, увеличение слезного мясца (третье веко), дистихиаз (двойной рост ресниц), колобома, гетерохромия радужной оболочки, неправильная форма зрачков. | |
| Уши | Большие оттопыренные уши, малые деформированные уши, разновеликие уши, различный уровень расположения ушей, низко расположенные уши. Аномалия развития завитка и противозавитка, приращенные мочки ушей. Добавочные козелки. | |
| Рот | Микростомия, макростомия, "карпий рот", высокое узкое небо, высокое уплощенное небо, аркообразное небо, короткая уздечка языка, складчатый язык, раздвоенный язык. | |
| Шея | Короткая, длинная, кривошея, крыловидные складки, избыточные складки. | |
| Туловище | Длинное, короткое, грудь вдавленная, куриная, бочкообразая, асимметричная, большое расстояние между сосками, добавочные соски, агенезия мечевидного отростка, диастаз прямых мышц живота, низкое стояние пупка, грыжи. | |
| Кисти | Брахидактилия, арахнодактилия, синдактилия, поперечная борозда ладони, сгибательная контрактура пальцев, короткий изогнутый V палец, искривление всех пальцев. | |
| Стопы | Брахидактилия, арахнодактилия, синдактилия, сандалевидная щель, двузубец, трезубец, полая стопа, нахождение пальцев друг на друга. | |
| Половые органы | Крипторхизм, фимоз, недоразвитие полового члена, недоразвитие половых губ, увеличение клитора. |
Поэтому, проводя последовательный внешний осмотр головы, лица, шеи, кожи, туловища, конечностей и половых органов новорожденного, следует иметь в виду, что в процессе его следует установить симметричность развития ребенка в целом и отдельных его параметров, особенности внешнего вида и отдельных частей туловища, конечностей и уровень стигматизации. Это поможет, еще даже не приступая к органному исследованию, соотнести ребенка к той или иной группе здоровья.
ПОЛИКЛИНИЧЕСКАЯ ПЕДИАТРИЯ
Задача по педиатрии
Девочке 4,5 месяцев с неотягощенным анамнезом сделана вторая профилактическая прививка вакциной АКДС + полиомиелит. Предыду-щую прививку АКДС + полиомиелит (в 3 месяца) перенесла хорошо. На 2-й день после прививки мать обратилась в поликлинику с жало-бами на повышение температуры тела до 38°С, беспокойство, появление гиперемии и уплотнение в месте введения вакцины. Расценивая указан-ные симптомы, как осложнение после прививки, она обвинила врача и медсестру в «непрофессионализме».
При осмотре: температура тела 37,8°С. По органам и системам пато-логии не выявлено. Стул кашицеобразный. В месте введения вакцины — ин-фильтрат диаметром 1 см, гиперемия и отек мягких тканей диаметром 3 см.
1. Ваш диагноз?
2. Какие лечебные мероприятия следует провести?
3. Нуждается ли ребенок в осмотре врачами-специалистами?
4. Как объяснить матери данную ситуацию?
5. В чем заключается разница между нормальной поствакцинальной реакцией и поствакцинальным осложнением?
6. Перечислите возможные осложнения после иммунизации вакциной АКДС.
7. Каковы показания к снятию вакцины из употребления?
8. Выдержаны ли сроки введения вакцины АКДС и полиомиелита?
9. Следует ли в данном случае подать экстренное извещение в СЭС?
11. Подлежит ли ребенок медицинскому отводу от дальнейших прививок?
12. Какова разница патогенеза между инфекционным и поствакциналь-ным процессом?
13. Существует ли экстренная иммунизация против коклюша?
Ответ к задаче по педиатрии
1.Дз:обычн.поствакц.р-ция на вакцину АКДС
2.Леч.мер-я:анальг+супраст.Холодн.примочку на место введ.
3,9,11.Нужен ли осмотр спец-тами,экстр.извещ.в СЭС,медотвод:нет.
4.Объясн.матери:адекв.имм.отв.на введ.иммунизир.аг-ов.
5.Отлич.Nр-ции и поства.осл-й:поствакц-однотипна для кажд.вида, более или мен.хар-на,примен.жив.вакц-специфична.Протек.кр/вр, циклично,не выз.расстр-в ж/д.Осл-я=все патол.явл-я,возник. После вакц-ции,не свойств.обычн.поствакц.проц,применительно к данн. типу имм-ции.М.б.истинные(вызв.вакциной),присоед.интеркур.инф, обостр.хр.и первичн.латентн.заб.
6.Осл-я при АКДС:сильн.общ.р-ции(t40),местн.р-ции(резк.гиперем. с отеком мягк.тк.в месте введ,захват.всю ягод,м.бедро и поясн,чаще- на повторн.введ).Редко-отек Квинке,анафил.шок,1год-коллапс,ЦНС- пронзит.крик4-5час.после привив(пов.ВЧД),афибрильн.судор.с пот. созн(кивки,клевки,абсанс),ОЧ.редко-энцефалит(счит,что кокл.комп).
7.Пок-я к снятию вакц.с употребл:не соблюд.холодов.цепи,не соблюд.сроков хранен. Не ввод.АКДС, а ввод.АДС при осл-ях.
8,10.Сроки введ.АКДС+ОПВ+надо ли еще:N!!!(3я-в 6мес,далее-в 1,5г,в 2г-ОПВ,в 6л-АДС,ОПВ,11л-АД,16л-АДС-М).До вакц-гипоалл. диета,не ввод.новую пищу,2-3д до и 5-10после-антигист.преп.
12.Разница ПЗа инфекц.и поствакц.процесса:нет внедр.м/о,нет возд-я токсинов,менее длит.имм-т. Вакц-ция-искусств.воспроизв.имм.отв. путем введ-я ослабл.возб-ля,его фрагмента или продукта (анатокс) с целью создания невосприимч.к естеств.инфекциям.
13.Есть ли экстр.иммуниз.против коклюша? нет ни активн,ни пассив!
Задача по педиатрии
Девочка 6 лет росла и развивалась соответственно возрасту. Из пере-несенных заболеваний: ветряная оспа, ОРВИ — 3-4 раза в год.
8 дней назад в детском саду ей была сделана ревакцинация против кори. Вечером того же дня родители с ребенком посетили цирк. На сле-дующий день — температура до 37,5°С, появился кашель и заложенность носа. Участковый педиатр диагностировал ОРВИ и назначил симптома-тическую терапию. На 4-й день девочка выписана в детский сад.
На 12-й день после прививки вновь повысилась температура до 38,5°С, появились заложенность носа, покашливание, боли в горле и зу-дящая сыпь.
При осмотре на дому: умеренно выраженные симптомы интоксика-ции, легкая гиперемия конъюнктивы. На неизменном фоне кожи лица, ту-ловища и конечностей — несливающаяся пятнисто-папулезная сыпь. На месте введения вакцины уплотнение до 1 см в диаметре. Зев гиперемирован. Миндалины рыхлые, отечные с наложениями желтого цвета. Увеличе-ние шейных и подчелюстных лимфоузлов. Физикально со стороны легких и сердца без патологии. Живот мягкий, безболезненный. Печень +1 см.
Задание к задаче по педиатрии
3. Следует ли подать экстренное извещение в СЭС?
4. Нуждается ли ребенок в дополнительном обследовании?
5. Назначьте лечение.
6. Тактика ведения ребенка на дому.
7. Какие лечебно-оздоровительные мероприятия следует провести дан-ному ребенку после его выписки?
8. Дайте клиническое описание коревой сыпи.
9. Перечислите возможные осложнения, возникающие после введения коревой вакцины.
10. Через какой срок после проведения вакцинации против кори можно вводить другие вакцины?
11. Какие другие виды вакцин можно вводить ребенку одновременно с коревой?
12. Показана ли данному ребенку госпитализация?
13. Наиболее вероятный возбудитель заболевания, его основные харак-теристики?
Ответ к задаче по педиатрии
1.Дз:необычная р-ция на привив.против кори.Аллерг.сыпь,лакун.анг.
2.Течение поствакц.п-да:необычн.поствакц.р-ция+присоед.интеркур.
3.экстр.извещ.в СЭС:НУЖНО в ГИСК им.Тарасевича
4.Доп.обслед:ан.кр,мазок из зева(дифт,присоед.2рич.инф)
5,6,12.Леч-е,тактика вед-я на дому,госп-ция(НЕ НУЖНА):пост.реж. 5-7д.Мех.щадящ.пища,полоскан.ромашка,эвкалипт,шалф,зверобой,
фуроцилл.Пеницилл-30-50мг/кг на 2р.5дн.Неперенос-СА+Антигист
7.Леч-оздор.мер-я после выпис:ан.кр+мочи,осмотр.ЛОР,стомат 2рвг
8.Коревая сыпь:м.б.энант.Сыпь пятн-папул снач-за уш,на перенос.1е сут= лицо,шея,в.часть груди,плеч.2е сут-тулов,3е-кон-ти.Пигм-этапная,со 2-3дня(диапедез эр-тов+цветен)
9.Осл-я корев.вакц: сильн.общ.р-ции(t40,однокр.судор.),редко-отек Квинке,геморр.васкул,крапивн.Специф.р-ции(t,катар,необильн.сыпь)
10.Срок введ.др.вакц после корев:сразу-см.п.11 ,ч/з6м-ОПВ,АКДС(18м)
11.Др.виды вак,одновр.с коревой:паротитная,краснушная(жив.ослаб)
13.Возб-ль заб-я,его основн.х-ки:β-гемолит.Strept-G+,шаровид, цепочки(содерж.стрептолизины S,O;гиалуронид,стрептокин.АиВ,)
Задача по педиатрии
Вызов к мальчику 2 лет с жалобами на повышение температуры до 37,3°С и припухлость около левого уха. Ребенку 9 дней назад сделана прививка против паротита, за месяц до нее переболел ОРВИ.
Из анамнеза известно, что на первом году жизни у ребенка отмеча-лись симптомы атопического дерматита. Прививался по индивидуально-му календарю. Прививки АКДС, против полиомиелита и кори перенес нормально. При осмотре: состояние удовлетворительное. Кожа чистая. Зев уме-ренно гиперемирован. Лимфоузлы не увеличены. Припухлость околоуш-ной железы слева с утолщением кожной складки над ней. По внутренним органам без патологии. Менингеальные знаки не выявляются.
Задание к задаче по педиатрии
1. Ваш диагноз?
2. Следует ли подать экстренное извещение в СЭС?
3. Необходим ли осмотр оториноларинголога, его цель?
4. С какими заболеваниями следует дифференцировать выявленные из-менения у ребенка?
5. Назначьте лечение.
6. Какова возможная причина выявленных изменений у ребенка?
7. Показания к экстренной иммунизации против паротита.
8. Подлежит ли ребенок медицинскому отводу от других прививок?
9. Перечислите возможные осложнения на прививку против эпидеми-ческого паротита.
10. Показана ли госпитализация данного ребенка?
11. Может ли данный ребенок явиться источником заболевания эпиде-мическим паротитом?
12. С какими другими вакцинами совместима прививка против эпиде-мического паротита?
Ответ к задаче по педиатрии
1.Дз-N р-ция на привив.пр/в эпид.паротита.Ув.околоуш.жел.слева
2,8,10.Нужно ли экстр.изв.в СЭС,госпитализ,медотвод:нет!
3.Необход.ли осмотр.ЛОР,его цель:оценка сост-я носоглотки
4.Ддз:гнойн.паротит,слюнокаменн.б-нь.лимфаденит.
5.Леч-е:сухое тепло на обл.увел.железы,антигист.преп.
6.Прич.выявл.изм-й: адекв.имм.отв.на введ.иммунизир.аг-ов.
7.Пок-я к экстр.имм-ции:ее нет.
9.Возм.осл-я:N=tр-ция,катар.явл-я со стор.носогл,Осл-я:выс.t,б.в жив,рв,фибр.судор,алл.сыпи,доброкач.серозн.менингит.
11.М.ли быть ист-ком:не может,вирусы ослабл.
12.Др.вакц.вместе с этой:коревая,краснушная(жив)-в 12-15мес,6л).
Задача по педиатрии
Врачу передан первичный патронаж к новорожденному ребенку. Доро-довый патронаж не проводился, так как мать проживала по другому адресу.
Мальчику 8 дней. Родился от молодых родителей, страдающих мио-пией. Беременность I, протекала с токсикозом в 1-й и 2-й половине (рво-та, нефропатия). Из обменной карты №113 известно, что ребенок от сроч-ных самопроизвольных родов, наблюдалось тугое обвитие пуповиной во-круг шеи. Закричал после санации верхних дыхательных путей и желуд-ка. Оценка по шкале Апгар — 5/8 баллов. Масса тела 3690 г, длина — 52 см. Желтушное прокрашивание кожи появилось в начале вторых суток.
Группа крови матери и ребенка O(I), Rh+, концентрация билирубина в сыворотке крови на 2-й день жизни: непрямой — 280 мкмоль/л, прямой -3,4 мкмоль/л. Проба Кумбса — отрицательная.
Лечение: р-р магнезии в/м, фенобарбитал, бифидумбактерин, но-шпа, оксигенотерапия. К груди приложен на 2-е сутки, сосал неактивно, обильно срыгивал. Докорм Энфамилом. Выписан из роддома на 7-е сутки с потерей массы 350 г.
При осмотре: мать жалуется на недостаток молока. Докармливает Энфамилом. Ребенок беспокоен, при крике часто вздрагивает, тремор подбородка. Физиологические рефлексы живые, повышен тонус разгиба-телей, мышечная дистония. Кожа и склеры субиктеричные. Слизистые оболочки чистые. Пупочная ранка под геморрагической корочкой, сухая, чистая. Большой родничок 3,5×3,5 см, не выбухает. Малый родничок 1×1 см. В легких пуэрильное дыхание, хрипов нет. Перкуторно — звук легоч-ный. Тоны сердца громкие, ритмичные. Живот мягкий, безболезненный. Печень +1,5 см, селезенка — у края реберной дуги. Стул разжиженный, 3 раза в сутки с небольшой примесью слизи. Наружные половые органы сформированы правильно, яички в мошонке.
Задание к задаче по педиатрии
1. Предполагаемый диагноз?
2. Определите группу здоровья.
3. Как протекает период адаптации?
4. Укажите факторы и группы риска, их направленность.
5. Какие причины приводят к нарушению метаболизма билирубина в период новорожденности?
6. Каково происхождение желтухи в данном случае, механизмы ее раз-вития?
7. Какую патологию позволяют исключить прямая и непрямая пробы Кумбса?
8. Имело ли смысл проводить фототерапию данному ребенку в роддоме?
9. Причины определения уровня билирубина в сыворотке крови в роддоме?
10. Составьте план дифференцированного наблюдения за ребенком на участке.
11. Какие советы Вы должны дать матери ребенка?
12. Обоснуйте календарь проведения профилактических прививок дан-ному ребенку.
Ответ к задаче по педиатрии
1.Дз:перинат.постгипок.энцефалопатия.Легк.форма.О.п-д.Синдр.пов. нервно-рефл.гипервозб-ти,мыш.дистонии.Физиол.желтуха н/р
2.Гр.здор.2б(есть ф-ры риска+морфо-функц.отклон)
3.Теч-е.адаптац:на фоне энц-патии.По орг-физиол.катар киш+желт.
4.Ф-ры,группа риска,их напр-ть:1гр-н.с риском разв-я патол.ЦНС. К таким относятся:мать старше 30л,вредн.прив,экстраген.патол.матери (СД, ГБ, ВПС),патол.бер.и родов-перенош,угроза прерыв,тяж.токсик. 2ой пол.бер-ти,многовод,пр/вр.излит.околопл.вод,род.травма,tox-оз.
Угрожаемы по:возн-ю тяж.метаб.нар-й,фебр.судорог,наруш-ю п-да адапт,тяж.теч-ю и летальн.исходу vir-bact инф,синдр.внезапн.смерти, внут/утр инф.
5,6.Прич.нар-я мет-ма б/р+мех-м желтухи:пов.образ-е б/р,т.к.ум.t жизни эр(т. к. HbF),выраж.неэфф-вн.эритропоэз,ув.образ-е б/р из неэритроцитарн. ист-ков(цитохром,миоглобин),сниж.f-ная спос-ть печ(захват непрям,низк.акт-ть глюк-трансферазы,спос-ть к экскрец. из гепатоцита), повыш.поступ.неп.б/р из киш.в кр(выс.акт-ть β-глюкуронидазы в стен.киш,стерил.киш-ка и слаб.редукция желч.пиг)
7.Какую патол.позвол.искл-ть пр+непр.проба Кумбса-пр.-аутоимм. ГА ,непр-опр-е совмес-ти кр(ГБН по люб.ф-рам ).Сыв-ка Кумбса= кроличий противочелов.IgG.При прям-добавл.к отмыт.эр.больного, если есть аггл-эр.больного сенсебилиз.ат-ми in vivo,непр-инкубир. сыв-ки больн.с эр.известн.типа и добавл-е сыв-ки Кумбса.Если есть сенсебилиз(=агглютин),значит есть ат к известн.гр.кр.
8.Надо ли фототер.в р/д:да,т.к.нач.с 205мкмоль/л донош,н/нош-с 171.
9.Почему определяли б/р:была асфикс.ср.тяж(ув.риск б/р энц-пат).
10.План дифферен.набл-я за реб.на уч-ке:сбор и анализ генеал,акуш-гинек,соц.анамн,данных выписки из р/д+оцен.перинат.ф-ров риска, выявл.особ-тей теч-я ранн. н/нат.п-да+иссл-е невролог.статуса н/р, мыш.тонуса для выявл.нар-й, измер. окружн.головы, размеров швов+ родн.Набл-е за этими пок-лями в динам, опр-е гр.здор.на п-д н/р-сти
Консульт.невропатол.по пок-ям, беседа с родителями о необход-ти своевр.и адекв.леч-я патологии+составл.индивид.плана ведения н/р на месяц (с определением количества м/с-ких патронажей).
11.Советы матери:см.10+докармл.энфамилом,стимул.лактацию.
12.Обосн.календ.проф.прив:осмотр невропат.п/д привив.Индив. график в п-д исчезн.неврол.симпт.Часто на фоне седат,пр/суд.тер.
Задача по педиатрии
Новорожденная девочка поступила под наблюдение участкового пе-диатра в возрасте 7 дней.
Ребенок от II беременности (первая закончилась выкидышем). Мария 22 года, студентка, страдает бронхиальной астмой. Во время беремен-ности постоянно пользовалась тайледом, вентолином. 2 раза переболел ОРВИ. Во время настоящей беременности в квартире был ремонт, 6eременная находилась дома. У родственников по линии отца и матери личные атопические заболевания. Роды срочные, путем кесарева сечем оценка по шкале Апгар — 6/8 баллов. Закричала не сразу. Масса тела 21 г, длина — 50 см. К груди приложена на 2-е сутки, сосала вяло по 3(минут, срыгивала.
При осмотре: ребенок на естественном вскармливании. Сосет вяло, с Перерывами, необильные срыгивания. Интервалы между кормлениями выдерживает. Девочка достаточно активна, физиологические рефлексы живые, мышечный гипертонус. Кожа и слизистые оболочки чистые. Пу-почная ранка чистая, сухая. Большой родничок 3×3 см, не выбухает. Ды-хание пуэрильное, хрипов нет. Тоны сердца ясные, ритмичные, шумов нет. Живот мягкий, безболезненный. Печень +1 см, селезенка не пальпи-руется. Стул 5 раз в день, желтый, кашицеобразный.
Задание к задаче по педиатрии
1. Диагноз?
2. По какой группе здоровья будет наблюдаться ребенок?
4. Какое влияние на плод оказывает вентолин?
5. Составьте план диспансерного наблюдения на педиатрическом участке.
6. Какое воздействие на новорожденного оказывают анестезия и аналгезия при родоразрешении путем кесарева сечения?
7. Какие физиологические параметры оцениваются у новорожденного по шкале Апгар и что в сумме они позволяют определить?
9. Какие критерии используются для диагностики пренатального рас-стройства питания у доношенных новорожденных?
10. Какие советы по питанию необходимо дать матери ребенка?
11. Были ли противопоказания для вакцинации БЦЖ в роддоме?
12. Календарь профилактических прививок у данного ребенка.
Ответ к задаче по педиатрии
1,2.Дз+гр.здор:п-д н/р-ти.В/у гипотрофIст.Гипокс.плода Iст.Ранний восстанов.п-д.Гр.здор-IIб(т.к.отяг.анамн=ф-ры риска+вял.сос,срыг).
3.Ф-ры риска:2степ=“риска”:2гр-н/р с риском в/утр.инфецир=хрон.
генит+экстраген.патол.мат(п/нефр,бронхит,хц,колит),перенесш.ОРВ и бактер.заб-я в конце бер,+красн,tox,ЦМВ на протяж.всей берем.+ пат.роды!! 5 группа — н.из гр.соц.риска,угрож.по ранн.разв-ю рахита, анемии,гипотрофии,судор.синдрома,гнойно-септ.инфекции,синдр. внезапн.смерти,ранн.искусст.вскарм.6 гр-риск развития аллерг.заб-й
4.Вл-е вентолина на плод:угнет.род.деят-ти(токолитик).Вообще а/м-тахикар,гипогликем.На животн-дисморфия лица,пах.гр,косолап.
5.План дисп.набл.на уч-ке:выявл-е особ-тей теч-я ранн.н/нат п-да, наличия гнойничк.эл-тов на коже,отделяем.из пуп.ранки,оцен.повед. ребенка(беспок,отказ от еды,жидк.стул,срыгив,пов.t), позднее отпад. остатка пупов.(после 6д), поздн.эпителиз.пуп.ранки(после 14д),длит. не отпад.геморр. корочка в центре пупка+оценка сост, назнач.оптим. режима, беседа с родителями о возм-ти возникн-я сепсиса, пневмон. и необход-ти выполн.врач.рекоменд;при пок-ях - госпит-ция+обязат. консульт.зав.отд+ежедн.патрон.м/с+осмотр реб.врачом-пед5р за 1й мес.+учащ.посещ.вр.и м/с+разъяс.правильн-ти ест.вскар-т.к.студ.
Назнач.желчегонн,ферм,тройчатки(пантотенатСа,эуфилл,папаверин)
6.Дей-е анест,аналгез.при родах:асфикс.при рожд,депресс.н/р,ацидоз
7.Физиол.парам.шк.Апгар:ЧСС(abs,<100,>100),дых(abs,брадипноэ, нерегул;N-ное,громк.крик),тонус(кон-ти свис,некот.сгиб.кон,акт. движ),рефлексы(носов.катет-не реаг,гримаса,кашель+чих+крик), кожа(генерализ.блед/циан,розов.тело+акроциан,роз.все тело).Кажд. пок-ль оцен.до2б.на 1 и 5мин.жизни8-10б-N.0-3б на1’ или если на 1й и 5й<7б-тяж.асфикс.Ср.тяж-1’-4-6б,5’-8-10.
8.Массо-рост.коэф:2800/50=56-гипотрофIст(55-60;2ст-55-50,3=<50).
9.Критер.для Дзтики пренат.расст-ва пит.у донош:см.8+по центилям- если m ниже 10%=>ЗВУР по гипотроф.типу(несоотв.mт гест.возр-его оцен.по шк.Боллард=кожа,лануго,складки стопы,гр.железы,ухо, генит,поза…)Если и рост,и m ниже 10%-гипопласт.вар-т.Аном+ пороки-диспласт.вар-т ЗВУР.
10.Совет по пит:7рвд ч/з 3ч.C 10дня-Vсут=1/5m.До 30мин.на кормл.
Расчет до 14д на фактич.массу,с 14 при Nприбав-на долженствующ.
11,12.Ппок БЦЖ в р/д :тут НЕТ!Ппок=н/нош,генер.БЦЖ- инфекц.у др.детей в семье,гипот.II-III,сепс,пор-е ЦНС,ГБН,геморр.синдр. календ.привив -(с 3м 3хкрат.ч/з 45д-ОПВ, АКДС-следить за реакц! Вместе с 2й,3й-геп.В, 12-15м-корь,крас,парот+геп.В,18м-ОПВ, АКДС,24м-ОПВ.При реакц.на прив-проведение на фоне десенс.тер)
Задача по педиатрии
Мать с девочкой 3-х месяцев пришла на профилактический прием к участковому педиатру. Жалоб нет.
Ребенок от III беременности, протекавшей с анемией, гестозом I по-ловины, ОРВИ в III триместре. Предыдущие беременности закончились рождением здоровых детей (мальчик 1,5 года и девочка 4 года). Девочка родилась в срок, с массой тела 3050 г, длиной — 52 см. Период новорожденности без особенностей. На естественном вскармливании до 1 месяца, далее смесь «Агу». Прибавка в массе тела за 3 месяца — 2100 г. В возрасте 2,5 месяцев перенесла ОРВИ. Лечилась симптоматически, на дому.
При осмотре: ребенок удовлетворительного питания. Состояние удовлетворительное. Кожные покровы чистые, бледные, сухие. Слизи-стые оболочки бледные, чистые. Лимфоузлы во всех группах в пределах возрастной нормы. В легких дыхание пуэрильное, хрипов нет. Тоны серд-ца ясные, ритмичные. Живот мягкий, безболезненный. Печень +2 см из под края реберной дуги. Селезенка не пальпируется. Стул 2 раза в день, кашицеобразный, светло-коричневого цвета. Диурез нормальный.
Дополнительные данные исследования к задаче по педиатрии
Общий анализ мочи: рН — слабо кислая; белок — 0,033%о; лейкоци-ты -1-3 в п/з.
В анализе периферической крови: НЬ — 95 г/л, Эр — 3,7х10 12 /л, Ц.п. — 0,85; Л — 8,5х10 9 /л; п/я — 2%, с/я — 32%, б — 1%, э — 3%, л — 58%, м — 4%, СОЭ — 6 мм/час, гипохромия ++, анизоцитоз +, пойкилоцитоз +.
Задание к задаче по педиатрии
1. Ваш диагноз?
2. Какие факторы риска способствовали развитию данного состояния?
3. Что такое цветовой показатель? Вычислите его и оцените.
4. Какие исследования необходимо провести педиатру для уточнения
диагноза?
5. Нуждается ли ребенок в лечении?
6. Какие препараты следует выбрать? Их побочные действия.
7. Как контролировать эффективность лечения?
8. Нуждается ли ребенок в коррекции питания?
9. Составьте план диспансерного наблюдения на 1-ом году жизни.
10. Когда следует проводить вакцинацию? Есть ли противопоказания?
11. Какое влияние окажет данное состояние на заболеваемость ребенка?
12. Биологическое значение гемоглобина в организме, его свойства.
Ответ к задаче по педиатрии
1.Дз:ЖДА легк.степ.
2.Ф-ры риска,способств:бер-ть с анем,гестозом,ОРВИ в 3м триместр. Иск.вскармл.с 1мес.
3.Цвет.пок-ль-0,85
4.Доп.иссл:морфол.эр-ц(анизо-,пойкило-,микроцитоз),десфераловый тест(после введ.десферала 10мг/кг-у детей с ЖДА с мочой за сут. выдел<1,3-0,8мг Fe=N)
5,6,7,8.Леч-е :режим,массаж+гимн,диета (своевр.рациональн.введ. прикорма,ранн.назнач.мяса(телят)),в-ва,улучш.всас.Fe-фруктоза, аск.к-та,янтарн.к-та,ПВК.Прием Fe ч/з рот во 2й ½ дня 5-8мг/кг. 1вонач.доза=1/3-1/4,увелич.при abs диареи.Контроль эфф-ти :пов. Hb на 10г/л и ретик-з ч/з10дн.от нач.леч.После N-зации Hb-приним.Fe еще 2-3мес.в проф.дозе 1-2мг/кг. Недонош-до конца 2ого года.Преп: ферроплекс,феррамид,сироп алоэ с Fe,орферон,конферон-до еды.
9.План дисп.набл.на 1г.ж:1рвмес-педиатр,3мес-окулист.
10.Вакцинац:ппок.нет.Сейчас-ОПВ,АКДС.В 4 и 5мес-то же+ геп.В. В 12-15м-корь,красн,паротит+в 12м-3й гепатит.18мес-ОПВ,АКДС, 24м-ОПВ.6-7л-ревакц.БЦЖ.В 6л-ОПВ,АДС-М,7л-корь,красн.
11.Влиян-е ЖДА на заб-ть:без лечения-пов.заб-ть ОРВИ.
12.Биол.значен.Hb,его св-ва:перенос О2.
Задачи по педиатрии
Мать с мальчиком 5 месяцев пришла на очередной профилактиче-ский прием к педиатру для решения вопроса о проведении вакцинации.
Ребенок от IV беременности, протекавшей на фоне токсикоза в I триместре. Роды в срок, со стимуляцией. Родился с массой тела 3600 г, длиной — 53 см. Закричал сразу. Естественное вскармливание до 2 меся-цев, затем смесь «Агу». Профилактика рахита проводилась масляным раствором витамина D 2 с 2 месяцев в течение 1,5 месяцев нерегулярно. В 3 месяца сделана 1 прививка АКДС + полиомиелит, реакции на прививку не наблюдалось. В 4 месяца на прием к врачу не явились.
В течение последних 2 месяцев мать обращает внимание на то, что ребенок стал сильно потеть, вздрагивает во сне, от памперсов резкий за-пах аммиака.
При осмотре: масса тела 7200 г, длина — 64 см. Обращает внимание уплощение и облысение затылка, податливость костей черепа по ходу стреловидного и лямбдовидного швов, размягчение краев большого род-ничка. Нижняя апертура грудной клетки развернута, заметна Гаррисонова борозда, пальпируются реберные «четки». Большой родничок 4×4 см. Мышечная гипотония, плохо опирается на ноги. В естественных складках кожи необильные элементы потницы, стойкий красный дермографизм. Слизистые оболочки чистые. Дыхание пуэрильное, хрипов нет. Тоны сердца ясные, ритмичные, ЧСС — 120 ударов в мин. Живот большой, рас-пластанный, безболезненный. Печень +2,5 см, селезенка +0,5 см. Стул ка-шицеобразный, 2-3 раза в день.
Задание к задаче по педиатрии
1. Ваш диагноз?
2. Перечислите факторы, которые могли привести к данному состоянию.
4. Что такое гиперплазия остеоидной ткани? В каком возрасте данный синдром является ведущим в клинике?
5. Какие дополнительные исследования необходимо провести?
6. Повышенная экскреция каких веществ с мочой типичны при данном заболевании?
7. Каков фосфорно-кальциевый обмен в норме и при данном заболевании?
8. Укажите возрастные сроки клинической манифестации почечного тубулярного ацидоза.
9. Какие дефекты ведения ребенка имели место?
10. Можно ли проводить вакцинацию?
11. Что такое реакция Сулковича? Кратность ее проведения при специ-фической профилактике и лечении данного заболевания.
12. Назначьте лечение. Выпишите рецепт.
Ответ к задаче по педиатрии
1.Дз:рахит 2степ.П-д разгара.О.теч-е.
2.Ф-ры,способств:недонош,большая mт при рожд, бурн. прибав. mт в теч.3мес. Рожд-е с июня по декабрь,интенсивн.рост в гр.возр, вынужденная гипокинезия гр.возр=>недост.кровоснабж. Несбаланс. пит-е.Наруш-е абсорбц.в следств.диареи,длит.терапия фенобарб, дифенином (ускор.метаб-м активн.форм вит.Д),заб-я печ. и почек, пигментация кожи(сниж.образ-е холекальциферола),экология
3.Физ.разв:m=3600+5х800=7600,l=53+9+5=67-физ.разв.средн,гарм.
4.Гиперплазия остеоидн.тк-утолщ.эпифизов в точках роста трубч.костей за счет гиперплазии.Ведущ.в клин.при подостр.рахите
Несмотря на наруш-е минерализ,продукц. Коллагена продолж.в том же темпе=>накопл.некальцифицир.остеоид
5.Дополн.иссл-я:ОАМ,ОАК,б/х кр(Ca,фосф,щел.фосф),мочи(Са, фосф,аминоацидур,титруем.кисл-ть),Rg трубч.костей.
6.Пов.экскрец.с мочой:фосфатов,аминокислот
7.Фосф-Са обмен в N и при данн.заб: в кр-сниж.неорганич.фосфатов, общего и иониз.Са,гиперфосф-ур,пов.клир.фосфатов мочи.Са:фосф= 3:1,N-2:1(N Ca-2,5-2,87 ммоль/л,иониз.Са-1,25-1,37ммоль/л,фосфора-1,12-1,62ммоль/л)
8.Возр.сроки клин.манифест.почечн.тубул.ацидоза: на 1г.ж.-полиур, полидипс,сниж.апп,отст.в разв.На 2г.ж.-рахитопод. изм-я. При 1вич. проксим.поч.ацидозе-наруш-рсабс.бикарб.с мочой (пов. экскрец.с мочой),а при дистальн-наруш.спос-ть почек устанавл. адекв.градиент Н+ м.кровью и тубул.ж-тью=>накопл.Н+ в кр.,метаб. ацидоз,расстр-во Са-евого обмена,гиперСаурия,сниж.поч. экскрец. титруем.кислот и аммиака=>нефрокальциноз.На экскрет. урограмме почти у 50%-множеств.конкременты в собир.сист.паренх. почек.Б/х кр-сниж.Са, фосф,Н+,Nа,оч.низк.рН.Моча-низк.величина экскрец. титруем.к-т и аммиака,щелочн.или нейтральн.р-ция мочи.
9.Дефекты ведения ребенка:ест.вск.до 2мес,потом-только Агу, нерегул.профил.рахита,неявка на прием ко вр.
10.М.ли провод.вакцинац:да.По стих.процесса.
11.Р-ция Сулковича:кач.р-ция на гиперСа-урию.Исп-ся для Дзтики гипервит.Д(в крестах). 1р.в 2нед.
12.Назнач.леч-е,рецепт:витД2-2-4тыс.МЕ/сут,30-45дн.Далее-переход на профил.дозу- 500МЕ-ежедн.в теч.2х лет+в зимн.время на 3м г.ж. Гр.риска=>противорец.леч.в той же дозе 3-4нед.в кажд.сезоне, кроме лета.Вспом.терапия:цитратн.смесь или сок лимона,грейпфрута-улучш.усвоен.солей фосф,Са в киш.Панангин,аспаркам,N-зация f-ции паращит.желез,сниж.вегетат.наруш-й,Оротат калия-стимул. метабол. проц.Карнитин-улучш.массо-рост.пок,сниж.мыш.гипотон, N-зац.ОВ.ЛФК,массаж,бальнеолеч-е-хвойн,солев.ванны, отвары трав
Rp:Sol.Ergocalciferoli oleosae 0,5%-10,0 D.t.d.N10 in flac. S.по 1кап. в день в теч.3мес. с целью леч-я рахита(1кап-5000МЕ).Профил-0,0625%-1,0.С целью профилакт(1кап=625МЕ)
Задачи по педиатрии
Участковый педиатр пришел на I патронаж к новорожденной девоч-ке 8 дней. Ребенок от II беременности, протекавшей на фоне ОРВИ в I триместре, гестоза во II половине (рвота, анорексия, повышение артери-ального давления до 140/90 мм рт.ст.), по поводу чего беременная госпи-тализировалась. Предыдущая беременность закончилась выкидышем. Ро-ды в срок, масса тела 3200 г, длина — 50 см. Закричала сразу, оценка по шкале Апгар — 7/8 баллов. К груди приложена на следующие сутки, cocaла активно. Выписана из роддома на 6-е сутки в удовлетворительном со-стоянии.
Отец страдает мочекаменной болезнью, у сестры матери — пиело-нефрит, нефроптоз, у бабушки по отцовской линии — подагра. Индекс отягощенности генеалогического анамнеза- 1,0.
При осмотре: ребенок удовлетворительного питания. Обращают внимание стигмы дизэмбриогенеза: птоз век, гипертелоризм, деформация ушных раковин, неполная синдактилия II и III пальцев стоп, пупочная грыжа. Кожа и слизистые оболочки чистые. Пупочная ранка чистая, эпи-телизируется. Дыхание пуэрильное, хрипов нет. Тоны сердца ясные, рит-мичные, шумов нет. ЧСС — 120 ударов в мин. Живот мягкий, безболез-ненный. Печень +2 см, селезенка не пальпируется. Стул 3 раза в день, ка-шицеобразный.
Задание к задаче по педиатрии
2. По какой группе здоровья будет наблюдаться данный ребенок? По развитию какой патологии он угрожаем?
3. Перечислите факторы риска.
4. Как определяется индекс отягощенности генеалогического анамне-за? Каким он должен быть в норме?
5. О чем свидетельствуют стигмы дизэмбриогенеза?
6. Каков «порог» стигматизации новорожденных?
7. Какие формы синдактилии Вы знаете?
8. Какие мероприятия следует проводить при расширении пупочного кольца?
9. Как часто следует осматривать ребенка? В консультациях каких спе-циалистов он нуждается?
10. Необходимы ли дополнительные обследования и в какие сроки?
11. План профилактических мероприятий. Ваши рекомендации матери
12. Что такое вторичная профилактика, и нужна ли она в данном случае?
Ответ к задаче по педиатрии
1,2.Сост.на мом.осм+риск:Пд н/р-ти.IIб гр.здор.Риск по возн-ю заб. ЦНС,почек,обменным нар-ям.
3.Ф-ры риска:1гр-н.с риском разв-я патол.ЦНС.Ф-ры:мать старше 30л,вредн.прив,экстраген.патол.матери (СД, ГБ, ВПС),патол.бер.и родов-перенош,угроза прерыв,тяж.токсик. 2ой пол.бер-ти,многовод, пр/вр.излит.околоп.вод,род.травма,tox-оз.Угрожаемы по:возн-ю тяж. метаб.нар-й,фебр.суд,наруш-ю п-да адап,тяж.теч-ю и летальн. исходу vir-bact инф,синдр.внез.смерти+обменн+заб-я поч.в семье.2 степ.рис.
4.Индекс отягащ.генеал.анамн: соотнош.кол-ва лиц с отклон.в сост. здор.к общ.числу лиц, у кот.собрли анамн.k=0,7 и > =>отяг.анамнез, даже если все отклон.не повтор. Ребенок с k=0,7 и > не м.б.1гр.здор.
5,6.Стигмы дисэмбриог,порог стигматиз(5-7 и >стигм):показ.наруш. эмбр-генеза,при превыш.порога-ув.вер-ть пороков разв+синдр.патол.
7.Синдактилия:базальн=кожн+тотальн.Простая=анат.стр-е фаланги в N,все f,кроме развед,не страд+сложн-соед.пальцев+патол.сост-я (афалангия,контрактура сгиб,клин-,брахидактил).М.б.перепончатая.
8.Мер-я при расшир.пуп.кольца:выклад.на жив,массаж,ЛФК с 1мес. Если до 3л не закр-в 5л-кисет(опер.по Лекснеру)
9,10.Как часто осматр,спец-ты:5р.на 1мес,далее-1р в м.В 1м.хирург, ортопед,невропатол,ан.мочи+б/х,кр.Далее-нефролог.
11.Профил.мер-я:сбор и анализ генеал,акуш-гинек,соц.анамн,данных выписки из р/д+оцен.перинат.ф-ров риска, выяв.особ-тей теч-я ранн. н/нат.п-да+иссл-е невролог.статуса н/р, мыш.тонуса для выявл.нар-й, измер. окружн.головы, r швов+ родн.Набл-е за этими пок-лями в динам,опр-е гр.здор.на п-д н/р-сти,беседа с родителями о необход-ти своевр.и адекв.леч-я патол+польза ест.вскармл.Составл.индивид. плана ведения н/р на месяц (с опред-ем кол-ва м/с-ких патронажей).
12.2рич.профил=профил-ка осл-й и рецидивов о.заб-й.Тут не нужна