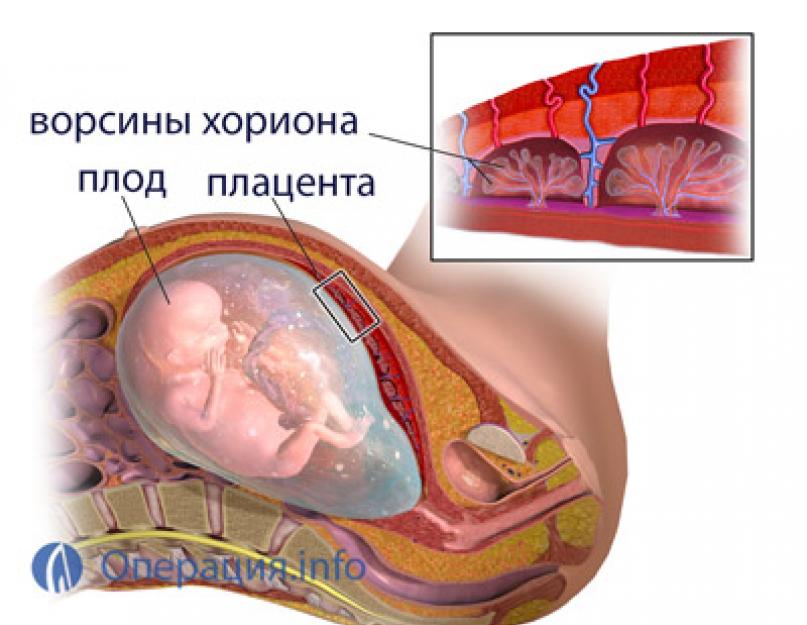
Вместо амниотической жидкости исследуются ткани плаценты. Часть плаценты состоит из мембранного слоя, называемого хорион. Маленькие волосоподобные выросты, называемые ворсинами, выступают из хориона и служат для передачи питательных веществ, кислорода и антител от вас к ребенку. Эти хориальные ворсины содержат клетки плода в комплекте с хромосомами и ДНК ребенка.
Когда и как это делается анализа ворсин хориона
Обычно проводится между 9-й и 14-й неделями беременности, раньше, чем амниоцентез. Если вам нужен диагностический тест на ранней стадии беременности, врач порекомендует анализ ворсин, поскольку амниоцентез на ранней стадии грозит осложнениями.
Во время этой процедуры врач берет образец клеток ворсин хориона, вводя тонкую полую трубку через влагалище и шейку или иглу через брюшную стенку. Затем образец отправляется в лабораторию на анализ. Оба подхода считаются одинаково безопасными. Выбор зависит от положения хориона и опыта врача. Обычно к хориону на задней стороне матки проще добраться через шейку. Хорион на передней стороне одинаково доступен для обоих подходов.
Перед процедурой делается УЗИ для определения положения хориона, ультразвуком руководствуются в течение всей процедуры.
Важно, чтобы процедуру выполнял опытный врач, так как здесь требуется больше навыка, чем при амниоцентезе. Риск примерно тот же, немного выше, чем при амниоцентезе. Возможны невынашивание, послепроцедурные осложнения, резус-сенсибилизация.
Существовали некоторые опасения, что эта процедура увеличивает вероятность дефектов конечностей. Прежде исследования показывали некоторое увеличение нарушений в развитии конечностей после взятия ворсин. Однако другие исследования такого не выявляли.
Нарушения в развитии конечностей вероятны, только если процедура проводится раньше 9-й недели беременности.
Что вам могут сказать результаты анализа ворсин хориона
Как и амниоцентез, анализ ворсин хориона может показать, есть ли у ребенка хромосомные аномалии, в частности, синдром Дауна. При беременности, осложненной некоторыми генетическими заболеваниями, ДНК, полученная при анализе, может использоваться для тестирования на эти заболевания. Преимущества перед амниоцентезом в том, что результаты можно получить на более ранних стадиях беременности.
Степень точности и возможности теста
Процент ложно-положительных результатов менее одного. Ложно-положительный результат означает,что тест показывает наличие аномалии, но на самом деле у ребенка ее нет. Если результат отрицательный, вы можете быть практически уверены, что хромосомных аномалий у ребенка нет. Но с помощью этого анализа невозможно проверить все заболевания. Например, он не распознает дефект нервной трубки, такой как расщелина позвоночника.
Биопсия хориона – малоинвазивная диагностическая манипуляция, предусматривающая получение образцов ткани ворсинчатого хориона для последующих лабораторных исследований с целью выявления врожденных и наследственных заболеваний плода в 1 триместре беременности. Показанием к хорионбиопсии служит высокий риск хромосомной патологии, обусловленный возрастом матери и отягощенным наследственным семейным анамнезом, а также отклонения результатов скрининговых исследований в ходе неинвазивной пренатальной диагностики. Ворсины хориона применяют для выявления моногенных заболеваний, определения пола плода при носительстве Х-сцепленного рецессивного гена или по желанию женщины. Биопсия хориона осуществляется под контролем ультразвука. Забор хориальной ткани проводится путем трансабдоминальной или трансцервикальной аспирации с использованием тонкой пункционной иглы или гибкого катетера.
В акушерскую практику биопсия хориона была внедрена в конце 80-х годов в связи с разработкой ультразвукового оборудования, позволяющего контролировать этапы манипуляции в режиме реального времени. Ткань трофобласта, которая образует ворсины хориона, имеет тот же кариотип и набор генов, что и эмбрион, поэтому может использоваться для проведения всех видов лабораторных исследований. Существенным преимуществом биопсии хориона перед другими методами инвазивной пренатальной диагностики является малый срок между забором материала и получением результата. Клетки ворсинчатого хориона обладают достаточной митотической активностью, поэтому цитогенетическая диагностика возможна без предварительного культивирования ворсин либо после краткосрочного культивирования, на которое затрачивается 1-2 суток.
Аспирационная биопсия хориона позволяет получить однозначное заключение о здоровье или болезни плода, определить его генетический статус к 12 неделе беременности. Если беременность необходимо прервать, это делается в 1 триместре путем аборта , что значительно проще и безопаснее, чем прерывание во 2 триместре методом искусственных родов. На современном этапе имеется возможность определения кариотипа и пола плода без выполнения инвазивных внутриматочных вмешательств. Методика основана на выявлении с помощью ПЦР-теста ДНК или РНК плода, циркулирующего в крови матери с 7-8 недель беременности.
Показания и противопоказания
Биопсия хориона чаще применяется для цитогенетической диагностики с целью установления кариотипа плода при высоком риске хромосомной патологии. С помощью этого метода можно выявить весь спектр хромосомных нарушений (синдром Дауна , Эдвардса , Патау , Клайнфельтера , ). Хорионбиопсия с последующим кариотипированием цитотрофобласта показаны при возрасте матери старше 35 лет, в случае, когда супруги являются носителями структурных хромосомных аномалий, при наличии врожденного порока развития или хромосомной патологии у предыдущего ребенка. Показания к биопсии хориона могут быть определены в ходе выполнения скрининговых исследований неинвазивной пренатальной диагностики в 1 триместре беременности. К маркерам фетальных хромосомопатий относятся расширение воротникового пространства (толщина шейной складки плода более 3 мм), гипоплазия назальной кости, отклонения от нормы эмбриональных сывороточных белков.
Помимо кариотипирования хориальный биоптат используется для молекулярно-генетической (анализ ДНК) и биохимической диагностики, которые позволяют выявить патологию, обусловленную моногенными заболеваниями. Наличие у супругов и прямых родственников аутосомно-рецессивных наследственных заболеваний (наследственная тромбофилия , врожденный адреногенитальный синдром , спинальная мышечная атрофия , муковисцидоз) или диагностированное гетерозиготное носительство данных аномальных генов, а также аутосомно-доминантных заболеваний (хорея Гентингтона , ахондроплазия , синдром Марфана), ферментопатий (аномалии метаболизма аминокислот, углеводов, фенилкетонурия), гемоглобинопатий (талассемия , серповидно-клеточная анемия) являются абсолютными показаниями к биопсии хориона и установлению пренатального диагноза.
Аспирационная биопсия хориона показана в случаях, когда необходимо определить пол плода, если женщина является носительницей Х-сцепленного рецессивного гена и рождение мальчика сопряжено с 50% риском наличия у него соответствующего заболевания. Таким путем наследуются гемофилия , миодистрофия Дюшенна , Х-сцепленная гидроцефалия или анофтальм. Во многих медицинских центрах процедуру выполняют для определения пола плода по желанию женщины. Благодаря усовершенствованию ДНК-технологий ворсины хориона также могут использоваться для установления отцовства. Биопсия хориона противопоказана при наличии острых воспалительных процессов с повышением температуры, угрозы прерывания беременности , низкой степени чистоты влагалища.
Подготовка к исследованию
Биопсию хориона, как и все другие инвазивные внутриматочные вмешательства, осуществляют специалисты медико-генетических консультаций в условиях дневного стационара. Перед направлением на процедуру беременной женщине в женской консультации проводится бактериологическое исследование мазков из влагалища на степень чистоты, общий анализ крови и мочи, анализы на сифилис , вирусные гепатиты, ВИЧ , определяется резус-принадлежность крови. Если выполнялось ультразвуковое и биохимическое скрининговое обследование 1 триместра, то в направление вписывают результаты данных диагностических процедур.
Непосредственно перед хорионбиопсией врач-диагност осуществляет эхографическое исследование с целью уточнения срока беременности, подтверждения жизнедеятельности плода, определения локализации хориона и выбора операционного доступа. При расположении ворсинчатого хориона по задней стенке матки процедуру выполняют трансцервикальным путем, в остальных случаях предпочтение отдают трансабдоминальной биопсии хориона в связи с меньшим числом осложнений. Оптимальным сроком для проведения операции считается 10-12 неделя беременности. Для лучшей ультразвуковой визуализации необходимо умеренное наполнение мочевого пузыря.
Техника трансабдоминальной биопсии
Операцию производят методом «свободной руки» или с помощью специального пункционного адаптера, прикрепляемого к ручке УЗ-датчика. Кожу передней брюшной стенки обрабатывают дезинфицирующим раствором. При необходимости зону прокола кожи и подкожной клетчатки обезболивают с помощью инфильтрационной анестезии. Для аспирации материала трофобласта используется тонкая спинальная игла с атравматическим срезом. Датчик ультразвукового аппарата устанавливают в зоне расположения хориона, определяют направление хода иглы таким образом, чтобы она располагалась параллельно хориальной оболочке. Датчик совмещают с иглой и под контролем эхографии осуществляют прокол передней брюшной стенки и стенки матки. В процессе выполнения биопсии хориона траектория движения иглы непрерывно отслеживается на экране монитора ультразвукового аппарата. После проникновения иглы в ткань хориона извлекают мандрен и присоединяют шприц со стерильной транспортной средой. Оттягивая поршень шприца, производят 4-5 аспирационных тракций путем смещения иглы в направлении вперед и назад в пределах нескольких сантиметров. Для успешного проведения большинства лабораторных генетических анализов достаточно 5-15 мг биоптата. Иглу удаляют, одновременно аспирируя материал. Место пункции дезинфицируют, накладывают асептическую наклейку.
Другая методика трансабдоминальной биопсии хориона предусматривает применение специальных пункционных адаптеров, прикрепляемых к ручке датчика УЗ-аппарата. Адаптер обеспечивает электронную маркировку предстоящего хода пункционной иглы на экране монитора аппарата, что позволяет с высокой точностью перемещать ее в полости матки и контролировать глубину проникновения. Электронную метку датчика направляют в нужную зону и по маркированной линии вводят иглу в ткань хориона.
Техника трансцервикальной биопсии
Пациентку укладывают на гинекологическое кресло. В асептических условиях шейку матки обнажают зеркалами, при необходимости иммобилизации матки переднюю губу шейки фиксируют пулевыми щипцами. Аспирационная биопсия хориона осуществляется при помощи эхоконтрастного эластического катетера, внутри которого размещен гибкий интродьюсер, придающий катетеру необходимую жесткость для проведения его через шейку матки. Операцию производят под контролем трансабдоминального сканирования, которое выполняет ассистент (врач ультразвуковой диагностики).
В цервикальный канал без предварительного расширения вводят тонкий катетер и под наблюдением ультразвука продвигают к хориону. Катетер определяется в виде линейной эхогенной структуры, смещающейся в просвете цервикального канала. Дистальный конец катетера располагают между хориальной оболочкой и стенкой матки, погружают в ткань хориона. Извлекают интродьюсер и с помощью шприца, присоединенного к катетеру, производят аспирацию ворсин хориона. При получении необходимого количества материала, сохраняя в шприце отрицательное давление, удаляют катетер. Продолжительность биопсии хориона в среднем составляет 5 мин.
Течение послеоперационного периода
После процедуры пациентка в течение 2-3 ч находится под наблюдением медицинского персонала. При удовлетворительном состоянии и отсутствии осложнений ее отпускают домой с рекомендацией ограничить физическую активность и исключить половые контакты на протяжении последующих нескольких дней. Если беременная имеет резус отрицательную принадлежность, осуществляют профилактику резус-сенсибилизации. Перед выпиской производят контрольное УЗИ для подтверждения сердцебиения у плода и исключения образования ретрохориальной гематомы . При выполнении биопсии хориона трансцервикальным доступом женщину информируют о возможных кровянистых выделениях из влагалища, которые могут наблюдаться в течение 2-3 суток.
Заключение о генетическом статусе плода дает врач-генетик на основании полученных данных. При контаминации биоптата клетками материнского происхождения (децидуальной тканью) имеется риск установления ложноотрицательного диагноза и неправильного определения пола плода. В связи с плацентарным мозаицизмом в 1% случаев возможно получение ложноположительного заключения. Установлено, что выполнение биопсии хориона в сроке беременности менее 10 недель сопровождается высокой частотой оромандибулярной гипоплазии (недоразвитие челюстных костей, языка) и редукционных пороков конечностей. Возможными осложнениями хорионбиопсии являются ретрохориальные гематомы, кровотечение, хориоамнионит, нарушение целостности плодных оболочек, самопроизвольный выкидыш. В настоящее время благодаря проведению процедуры под контролем УЗИ частота осложнений биопсии хориона не превышает 2%.
Стоимость в Москве
Цена биопсии хориона в Москве определяется целым рядом факторов, в том числе – формой собственности лечебно-диагностического учреждения, порядком проведения манипуляции, видом процедуры (трансцервикальная, трансабдоминальная) и комплексом лабораторных тестов, применяемых для исследования образца ткани хориона. В государственных клиниках биопсия хориона, как правило, стоит дешевле, чем в частных центрах, экстренная манипуляция обходится дороже плановой. Дорогостоящие лабораторные исследования (например, некоторые генетические тесты) повышают общую стоимость биопсии хориона в Москве. Кроме того, цена процедуры может варьироваться в зависимости от квалификации врача и наличия дополнительных услуг.
В 12 недель я пошла сдавать анализы генетического скрининга. Процедура состоит в следующем- делают УЗИ, сдаешь кровь на ХГЧ и РАРР-А гормоны, потом данные закладываются в компьютерную программу, вместе с данными анамнеза, ваш возраст, вес- программа считает риски.
Позвонили на 3-й день сказали, что высокий риск на синдром Дауна 1:125, чувства по этому поводу описаны выше другими женщинами. Хотя могу сказать, что я довольно здравомыслящий и стресс-устойчивый человек. Поревев немного, поехала в больницу. Маркеры УЗИ хорошие- обращают внимание на воротничковое пространство (не должно быть увеличено), носовую кость, кровоток в венозном проходе- это одни из самых важных показателей для хромосомных аномалий. Гормоны в пределах физиологической нормы. Почему меня вызвали? Врачей смутило что ХГЧ у меня на нижней пограничной норме, а РАРР-А наоборот на верхней и вот эти «ножницы» и плюс мой возраст 36 лет и дало вместе риск. Назначили мне биопсию на день отъезда, я должна была лететь в Прагу на неделю. Не знала что делать. Вспомнила, что моя двоюродная сестра писала диссертацию по этому вопросу, она врач крупного перинатального центра в Санкт- Петербурге. Сканирую результаты- отправляю ей. Привожу ее письмо.
Танюша, здравствуй!
На мой взгляд, можно полностью доверять результатам исследования, которые ты прислала. Всё очень чётко и грамотно.
Риск болезни Дауна не очень высокий, фактически, чуть меньше 1 из 100.
Имей ввиду, что отсутствие ультразвуковых маркёров- очень важный, но не абсолютный критерий отсутствия хромосомных болезней.
Учитывая, что предполагается плацентобиопсия, будет возможность исключить множество хромосомных аномалий, так как цитогенетики будут смотреть прямые препараты, анализировать все хромосомы (их число и структуру). Кстати, если у тебя резус-отрицательная принадлежность крови, можно определить и резус-принадлежность плода (это уже молекулярно-генетическое исследование).
Процедура абсолютно безопасная, а твое спокойствие и уверенность во время беременности очень важны.
Вместе с тем, если твой внутренний голос говорит, что все в порядке, думаю, можешь ему довериться. Женскую интуицию ещё никто не отменял:)
Если резюмировать...
Риск плацентобиопсии, практически, равен нулю.
Информация, полученная в результате исследования, позволит вообще не волноваться по-поводу хромосомных болезней.
Посоветуйся с мужем и прими решение. Тем более, что у тебя ещё есть время подумать (перед поездкой не нужно делать процедуру, это однозначно).
И, наверное, самое важное и личное. Способен ли результат исследования что-либо изменить? На этот вопрос ответ у каждого свой.
Прислушайся сердцем и умом.
Посоветовалась со своим гинекологом- та тоже советует сделать биопсию.
Приехала с командировки, за день сделала все анализы что надо для биопсии (общий анализ крови и мочи, ВИЧ, сифилис, мазок влагалища на чистоту, резус фактор крови) взяла тапочки, халат и поехала в больницу. Настроена была решительно, так как не хотела мучатся всю беременность от неизвестности потом. Могу сказать, что эта моя первая беременность и ребенок остался бы со мной в любом случае.
Процедура занимает 3-5 минут, не больно, немного неприятно, если не доводить себя до нервного срыва, то вообще без каких либо последствий- даже давление не подскочит. Так как я одна, мужа у меня нет. а все родственники живут далеко, я совершенно одна занимаюсь своей беременностью. поддержать меня могут только издалека, по телефону. Могу сказать, что я была самая спокойная в очереди на биопсию- поэтому и прошла она у меня лучше всех.
Спустя неделю получила результат- все у нас с малышом прекрасно! Никаких хромосомных аномалий не обнаружено.А теперь резюме и небольшие рекомендации.
1. Перед сдачей крови, неделю сидите на диете- паровая еда, супы, каши, хорошая вода, ничего жирного, соленого, аллергенного, шоколадок и прочего- потом покушаете- так как вся эта неправильная еда может сказаться на гормонах- ведь это белковые структуры.
2. За неделю никаких нервных истерик, припадок, нервов и слез, вообще ведите себя как слон- ничего вас волновать не должно, это тоже влияет на гормоны.
3. Во время всех процедур ведите себя спокойной, относитесь к ним как к любому другому необходимому анализу, например представьте что вы анализ мочи сдаете.
4. Делайте анализы в компетентных клиниках и медицинский центрах, где эти анализы делают постоянно и на протяжении больше 3-х лет. Чтобы получить достоверные результаты.
5. Не пересдавайте анализы, если что то не так- только спутаете все карты потеряете деньги и драгоценное время, так как самые достоверные результаты получаются с 12 по 14 неделю.
6. Помните, что очень многие женщины старше 35 попадают в группу риска, так считает компьютерная программа. это неизбежное зло, воспринимайте философски, будьте готовы к этому.7. Вас вызвали на прием к генетику и он рекомендует биопсию. Вам назначили биопсию ворсин хориона, или как в моем случает плацентоцентез, так как я делала уже в начале 15 недели.
8. Узнайте, насколько опытная бригада будет делать вам эту процедуру, это сможете спросить на приеме у генетика. я делала в РКБ Республики Татарстан, бригада делает процедуру 8 лет и ни одного случая инфицирования или выкидыша там не было. Вызывает сомнение компетентность специалистов- ищите тех в которых не сомневаетесь- это важный момент.
9. Соберите все необходимые анализы для процедуры- некоторые уже есть в вашем материнском паспорте, если вы встали на учет рано. Дайте отдохнуть себе пару дней после беготни по больницам- вам назначат день процедуры.
10. Ни в коем случает не делайте биопсию, если вам надо куда то уезжать, как в моем случае. После этой процедуры нельзя, нагибаться, мыть полы, поднимать тяжести, заниматься сексом, резко приседать, ходит в баню, сауну, парить ноги в течении 3-5 дней.
11. Носите с собой но- шпу, на случай если заболит живот.
12. Во время процедуры, ведите себя спокойно, держите себя в руках, не раскисайте, не накручивайте себя, не плачьте и не бойтесь. Ведите себя как спокойная профессиональная мама.
13. После процедуры биопсии не бегите из больницы как подстрелянная, посидите хотя бы в течении получаса, отдохните, придите в себя. Пусть вам измерят давление.
14. Лучше остаток дня провести дома, соблюдая постельный режим.
15. В течении 5 дней внимательно следите за своим здоровьем.
16. Практика показала, что плохие результаты сообщают быстро, поэтому если вам долго не звонят с больницы- не ревите и не паникуйте, терпеливо ждите.
17. Не отказывайтесь от процедуры из за своих страхов, советов подружек, или интернет статей. Лучше посоветуйтесь с компетентным специалистом или своим гинекологом. Если у вас не было риска выкидыша до биопсии, не возникнет и после. Если есть риск- ведите себя более осторожно.
Ну вот и все. Всем удачи. Берегите себя и своего малыша! Целую. Люблю.
Для проведение исследования требуется забор материала плода. Родители должны быть предупреждены о возможных рисках, связанных с инвазивными способами забора пренатального материала.
Инвазивные способы получения плодного материала .
1. Биопсия ворсин хориона. Биоптат ворсин хориона получают путем изъятия маленького кусочка ткани оболочки плода (для анализа достаточно 10-15 мг), называемой хорионом. Забор биоптата выполняется под контролем УЗИ через брюшную стенку. Оптимальный срок беременности для проведения биопсии 9,5-12 недель (допустимый - 8-14 недель). Преимуществом данного метода получения пренатального материала является возможность выполнения теста на раннем сроке беременности.
2. Амниоцентез. Амниотическую (околоплодную) жидкость получают путем амниоцентеза - прокола (пункции) амниотической оболочки плода. Доступ к оболочке плода осуществляется под контролем УЗИ через переднюю брюшную стенку матери. Данный вид исследования возможен в I-III триместре беременности, однако специалисты рекомендуют эту процедуру выполнять на сроке 16-20 недель.
3. Кордоцентез. Кордоцентез - забор крови плода непосредственно из сосудов пуповины. Процедура оптимальна на сроке беременности 21-24 недели (возможна на сроке более 18-20 недель). Длинная игла для забора крови вводится чрез переднюю брюшную стенку матери под контролем УЗИ в матку, выбирается точка прокола (обычно на расстоянии 3-5 см. от места крепления пуповины к плаценте), далее иглу быстро точным движением вводят в просвет сосуда пуповины, выполняют забор необходимого объема крови.
Пренатальный материал, полученный инвазивным путем, передается в лабораторию на исследование вместе с образцами ДНК матери и предполагаемого отца. Достоверность определения отцовства при молекулярно-генетическом исследовании пренатального материала такая же, как и при исследовании образцов ДНК ребенка, уже появившегося на свет (99,9%).
При проведении инвазивной диагностики имеет смысл на уже имеющемся плодном материале провести диагностику хромосомных аномалий у плода ().
Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Биопсия хориона представляет собой метод инвазивной диагностики различной генетической патологии у развивающихся плодов. Она позволяет подтвердить или исключить хромосомные заболевания, определить носительство генетических мутаций. Установление пола также немаловажно ввиду того, что некоторые заболевания связаны с половыми хромосомами.
Оптимальные сроки для проведения исследования - первый триместр, между 9 и 12 неделями, когда ворсины хориона уже достаточно сформированы. С другой стороны, ранняя диагностика может помочь своевременно принять решение о прерывании беременности в случае тяжелой, несовместимой с жизнью или неизлечимой патологии.
Любое исследование во время беременности - стресс для будущей мамы, ведь от его результата зависит будущее развивающегося плода. К ультразвуковым осмотрам уже давно привыкли и врачи, и женщины, это неотъемлемая часть всего наблюдения за беременной. В случае сомнительных результатов УЗИ или явных данных за генетические отклонения приходится прибегать к более сложным и, в то же время, более информативным методикам.
При биопсии хориона происходит проникновение в матку через стенку живота или половые пути, поэтому процедура несет некоторые риски, а показания к ней должны быть основательны. Просто так ее не назначают, но, к сожалению, в последнее время проводят все чаще из-за возрастающего числа неблагополучно протекающих беременностей, участившихся мутаций вследствие неблагоприятной экологической обстановки, плохого питания и вредных привычек будущих родителей.
Ворсины хориона - идеальный материал для раннего исследования хромосом плода, поскольку набор генов в них такой же, как у эмбриона. Главный недостаток процедуры - это необходимость проникновения из вне непосредственно к оболочкам плодного пузыря, но при наличии веских оснований исследование очень оправдано.
Результаты биопсии ворсин хориона можно получить уже спустя несколько суток. Несомненное преимущество - ранняя диагностика, дающая возможность своевременно определиться с целесообразностью дальнейшего развития беременности или лечебной тактикой.
Каким бы ни было заключение генетика, решение о судьбе плода остается за женщиной. Никто не в праве заставить ее сделать аборт, однако специалисты обязаны предельно подробно рассказать о полученных результатах, перспективах развития ребенка и возможных трудностях, с коими столкнется вся семья в случае появления на свет больного малыша.
Показания и противопоказания к биопсии хориона
Биопсия ворсин хориона назначается после первого скринингового УЗИ в первом триместре гестации при обнаружении признаков, характерных для хромосомных аномалий - подозрение на синдром Дауна, Эдвардса и другие. Кроме того, она может быть показана при неблагоприятном семейном анамнезе, когда определенные генетические мутации передаются из поколения в поколение либо возраст будущей мамы предрасполагает к спонтанным мутациям.
Показаниями к анализу считаются:
- Возраст беременной женщины более 35 лет;
- Наличие в семье детей с генетическими отклонениями, врожденными пороками или прерывания предыдущих беременностей по этим же причинам;
- Носительство одним из родителей или обоими генетических мутаций, передающихся по наследству;
- Определение посредством УЗИ косвенных признаков неблагополучия плода - толщины воротниковой зоны более 3 мм.
Биопсию хориона не проводят из любопытства или для определения пола ребенка , если последнее не связано с поиском патологии, сцепленной с полом. При назначении процедуры следует обязательно учитывать срок беременности, при этом не только запоздалая, но и слишком ранняя диагностика может навредить. К примеру, до 9 недели беременности ворсины хориона недостаточно зрелые, а вмешательство может спровоцировать выкидыш.
Женщинам после 35 лет могут рекомендовать генетическое исследование тканей плода из-за повышенного риска синдрома Дауна и некоторых других аномалий. Чем старше беременная, тем более вероятны различные отклонения, однако при хороших показателях скринингового УЗИ вмешательство вряд ли будет оправданным и просто так, для успокоения или любопытства, не будет проводиться.
Если в семье уже есть дети с врожденными пороками, предыдущие беременности заканчивались выкидышами или мертворождением, то риск мутаций тоже считается повышенным. Таким пациенткам биопсию назначает генетик.
В некоторых случаях исследование показано при длительном бесплодии родителей, когда есть основания предполагать в качестве его причины генетическую патологию. Не вызывает сомнения необходимость пристального контроля за беременностью в кровнородственных парах, поскольку риск мутаций при таком кровосмешении сильно возрастает.
Существуют семьи с неблагоприятным анамнезом, в которых генетические заболевания передаются из поколения в поколение. Для исключения такого варианта следует сделать биопсию ворсинок хориона на раннем сроке.
Помимо описанных, причиной исследования могут стать рентгенография или прием определенных препаратов в первые недели беременности, когда будущая мама еще не знала о своем «интересном положении». Риск тератогенного эффекта от излучения или лекарств заставляет провести диагностику инвазивным путем.
Биопсия хориона может быть проведена при многоплодной беременности, при этом особую важность составляет оценка генетического материала от каждого эмбриона. Специалист, осуществляющий манипуляцию, должен предельно точно определить расположение всех хорионов и взять ткань строго из них с соблюдением точной маркировки.
Диагностика хромосомных аномалий при многоплодной беременности имеет большое значение именно на ранних сроках, поскольку женщина может принять решение оставить лишь здоровые зародыши. В таком случае с возрастанием срока беременности увеличивается риск для развития здоровых эмбрионов при редукции тех, которые имеют отклонения.
Оптимальный срок для исследования - 10-11 недель, после первого УЗИ. Обязателен контроль хода процедуры посредством ультразвука для повышения точности забора материала и снижения риска осложнений.
Биопсия хориона может быть противопоказана при острых инфекционных заболеваниях у беременной, лихорадке, кровотечении из половых путей, множественной миоме матки и спаечной болезни малого таза, гнойничковых поражениях, экземе на коже живота в месте предполагаемой пункции, воспалении в половых путях (для трансцервикального доступа).
Самыми частыми диагнозами после биопсии можно считать синдромы Дауна, Эдвардса, Патау, Клайнфельтера, связанные с генными транслокациями, наличием лишних хромосом. Серьезной генетической патологией, диагностируемой пренатально, являются также муковисцидоз, протекающий тяжело и хронически, серповидно-клеточная анемия, излечение которой невозможно, хорея Гентингтона.
Помимо биопсии ворсин хориона, есть и другие инвазивные методы исследования, в частности, . Биопсия выгодно отличается от него тем, что возможна в гораздо более ранние сроки, а результат готов спустя всего несколько дней. Однако она имеет и недостатки:
- Риск прерывания беременности выше, нежели после амниоцентеза;
- Невозможность диагностики патологии нервной трубки;
- Недостоверность сведений при плацентарном мозаицизме, когда не все клетки хориона несут одинаковый набор хромосом, а в исследуемый материал могут попасть вполне «здоровые» вместо тех, которые несут мутации.
Нелегкое решение
Перед проведением биопсии хориона женщина обязана дать свое письменное согласие на процедуру, будучи проинформированной о показаниях и противопоказаниях, рисках и возможных последствиях. Принятие решения об инвазивной диагностике почти всегда дается нелегко, ведь результат может оказаться неутешительным.
Первое, что должна сделать будущая мама - решить для себя, повлияет ли заключение генетика на ее планы относительно беременности. Есть женщины, которые заведомо знают, что не готовы растить тяжело больного ребенка, поэтому точные данные о генетическом заболевании станут поводом к прерыванию. Такие пациентки не склонны бояться процедуры или отказываться от нее, тем более, что анализ не обязательно покажет патологию. В части случаев плоды оказываются здоровыми и жизнеспособными, а беременность благополучно продолжается.
Другие женщины планируют рожать малыша вне зависимости от того, какая патология у него будет выявлена. Исходя из четкого плана родить, они могут отказываться от диагностики, что нельзя считать правильным. Обнаруженное заболевание у плода даст возможность и самой маме, и семье подготовиться к предстоящему уходу и лечению как психологически, так и материально, ведь многие заболевания требуют постоянной и дорогостоящей терапии, а в ряде случаев - множества оперативных вмешательств.
Женщина может отказаться от исследования независимо от дальнейших планов по сохранению или прерыванию беременности, но в случае, если принятие самостоятельного решения приводит в тупик, лучше посоветоваться с врачом-генетиком. Специалист поможет не только объективно взглянуть на ситуацию, но и осознать примерные последствия от рождения ребенка с тяжелой генетической патологией.
Важным моментом при планировании биопсии хориона представляется выбор клиники. Следует обращать внимание не только на стоимость услуг, которая очень разнится даже в пределах одного города, но и на профессионализм и репутацию персонала. Возможно, отзывы тех, кто уже прошел исследование в конкретном учреждении, а также статистика по осложнениям помогут определиться с выбором.
Цена на биопсию ворсин хориона колеблется в широких пределах - от 6 до 25 и выше тысяч рублей. Однако стоит помнить, что дороговизна - еще не залог успеха, равно как и относительно небольшая стоимость не говорит о низкой квалификации врачей.
Техника проведения биопсии хориона
Биопсия ворсин хориона проводится в амбулаторных условиях и не требует какой-либо специфической подготовки. Перед планируемым вмешательством женщине сделают УЗИ для уточнения локализации плаценты. В зависимости от ее расположения, специалист выберет технику пункции - через переднюю брюшную стенку или шейку матки. На момент исследования толщина хориона не должна быть менее одного сантиметра.
При подготовке к вмешательству женщина проходит стандартный перечень обследований:
- Общий анализ крови и мочи;
- Коагулограмма;
- Определение группы и резус-фактора крови;
- Исследование на ВИЧ, гепатиты, сифилис;
- Осмотр гинеколога с забором мазков на влагалищную флору.
Данные этих анализов дополняются протоколом ультразвукового осмотра и направлением генетика на цитогенетическое исследование. Если женщина страдает инфекциями половых путей, то назначается соответствующее лечение, а биопсия через шеечный канал противопоказана. ВИЧ-инфицированным пациенткам корректируется схема антиретровирусной терапии, увеличиваются дозы противовирусных препаратов.
В зависимости от выбранной техники пункции женщину просят явиться на обследование с полным или пустым мочевым пузырем. В случае трансцервикального доступа нужно тщательно провести все гигиенические процедуры и удалить волосы с лобка.
Перед пункцией кожа живота или промежность и половые пути обрабатываются антисептиком. При доступе через брюшную стенку кожа и подкожная клетчатка инфильтрируются анестетиком, чтобы сделать исследование безболезненным.
При абдоминальном доступе пациентку укладывают на спину, устанавливают датчик ультразвука и начинают введение иглы параллельно расположению ворсинчатой оболочки, чтобы избежать ее повреждения. В шприц с питательной средой набирается не менее пяти миллиграммов ткани, а затем игла аккуратно извлекается.
Трансцервикальная биопсия тоже требует обязательного УЗ-контроля. Женщину располагают в гинекологическом кресле как при стандартном осмотре, половые пути обеззараживают, шейку матки удерживают пулевыми щипцами, а затем через шеечный канал вводят специальный катетер, к которому присоединяют шприц в момент достижения катетером хориона.
Во время манипуляции пациентка может ощущать некоторый дискомфорт, однако бояться боли не нужно - ощущения сродни тем, которые появляются при осмотре и заборе мазков из шейки матки.
Взятие ткани для исследования производится длинной пункционной иглой и строго под контролем ультразвука, помогающего предельно точно определить траекторию движения иглы и глубину проникновения в матку. Биопсия берется из края плаценты, чтобы не травмировать иглой ткани плода. Полученный фрагмент хориона отправляется на цитогенетическое исследование.
трансцервикальная биопсия
Длительность всей процедуры составляет около четверти часа, а прокол производится примерно за минуту. Многих женщин пугает возможная боль, однако благодаря местному обезболиванию она не возникает, хотя неприятные ощущения все же возможны.
Если женщина имеет отрицательный резус-фактор, а ребенок - положительный, то после исследования вводится специальная сыворотка не позднее 48 часов после биопсии для предотвращения нежелательной реакции и профилактики выкидыша.
Сразу после манипуляции женщина может отправиться домой, и лучше, если весь оставшийся день она проведен дома, в спокойной обстановке. Не нужно нагружать себя работой, следует избегать подъемов тяжестей и исключить авиаперелеты, от половых контактов также нужно будет отказаться на ближайшие несколько дней.
В первые 1-2 дня после исследования возможны неприятные ощущения внизу живота и даже спазмы. Такая реакция считается нормальной, однако при сильных болях и любых выделениях из половых путей нужно незамедлительно идти к врачу ввиду высокого риска прерывания беременности.
Результаты исследования и возможные последствия
Обычно результаты биопсии готовы уже через 2-3 дня, но иногда время ожидания может растянуться до двух недель. Это связано с тем, что разные клетки на питательной среде растут и размножаются с различной скоростью, и для точной диагностики может понадобиться более длительное время.
Результат, полученный после стандартного культивирования клеточной массы, считается очень надежным, хотя может потребовать больше времени, чем другие методы. В частности, при FISH-гибридизации оценить кариотип можно достаточно быстро, но недостаток метода - высокая стоимость. Во многих лабораториях используют сразу две методики, при этом данные гибридизации сообщают как предварительные.
Точность метода генетического исследования клеток хориона достигает 99% , а в результате будет точно указано отсутствие или наличие патологии, ее точная характеристика и особенности генетических отклонений. Однако в части случаев заключение может быть ошибочным - при мозаицизме, и тогда пациентке предложат сделать амниоцентез в более позднем сроке или сдать кровь на генетические аномалии у плода.
Если при биопсии было изъято недостаточное количество материала либо клетки не получилось культивировать, специалисты могут предложить повторное обследование, если срок гестации этому не противоречит. Нужно помнить, что повторные пункции хориона увеличивают риски невынашивания и инфицирования.
Последствия биопсии ворсинок хориона могут быть довольно серьезными. В их числе:
- Самопроизвольный аборт;
- Маточное кровотечение и формирование гематомы между плацентой и стенкой матки;
- Занесение инфекции с развитием хориоамнионита;
- Болевой синдром.
Среди опасных осложнений - выкидыш после вмешательства, на долю которого приходится менее 1% случаев. Многие акушеры уверены, что и эта цифра завышена, ведь процедура проводится под контролем УЗИ и по строгим показаниям, тем не менее, о такой вероятности всегда предупреждается будущая мама.
В целом, риск осложнений при биопсии хориона довольно низок и, как показывает практика, большую проблему составляет не сама процедура, а психологический стресс в связи с необходимостью ее проведения и возможными негативными результатами.
Помимо угрозы прерывания, существуют и другие риски. В частности, описаны случаи аномалий развития пальцев конечностей, которые регистрировались в конце прошлого столетия. К счастью, причина такого осложнения стала ясна - слишком раннее проведение процедуры. На сегодняшний день аномалии пальцев не встречается, так как биопсия ворсинок хориона не производится ранее 10 недели гестации.
При появлении болезненности в животе, каких-либо выделений, повышении температуры тела после проведенной биопсии следует незамедлительно обратиться к врачу для исключения осложнений.
Если анализ покажет наличие отклонений, то женщину оповестят об этом максимально быстро, чтобы она имела время для принятия решения либо о сохранении беременности, либо о ее прерывании, пока срок еще позволяет это сделать.
При недостаточно точных данных о наличии патологии, пациентке может быть предложен амниоцентез, который, в отличие от биопсии хориона, позволяет обнаружить дефекты нервной трубки. Амниоцентез имеет те же риски осложнений, но проводится на более позднем сроке, поэтому прерывание будет более опасным, нежели после биопсии, обнаружившей порок.
Видео: акушер-гинеколог о биопсии хориона