Оновлення: Жовтень 2018
Більшість жінок, які готуються стати мамами, чули про «страшний та жахливий» резус-конфлікт у період виношування плоду. Але ця проблема стосується лише тих жінок, кров яких резус – негативна.
Резус-конфлікт при вагітності загрожує лише тим вагітним і тим, хто планує вагітність, у яких негативний резус крові, та й те, далеко не в 100% випадків.
Розберемося із резус-фактором
Відомо, що людська кров складається з червоних кров'яних тілець або еритроцитів, які відповідають за перенесення кисню, білих кров'яних тілець – лейкоцитів, які стоять на сторожі здоров'я організму, тромбоцитів, які відповідають за згортання крові та багатьох інших клітин та систем.
Резус-фактор - це D-білок, що є антигеном і локалізується на поверхні еритроцитів. У значної частини людей резус-фактор є, тоді їхня кров називається резус-позитивною. Наприклад:
- серед європейців налічується 85% резус-позитивних людей
- тоді як у африканців ця цифра зростає до 93%
- у азіатів до 99%
Якщо ж D-білок не виявляється, такі люди називаються резус-отрицательными. Резус-фактор обумовлений генетично, як і колір волосся чи очей, зберігається протягом усього життя і змінюється. Жодної користі чи шкоди наявність, або відсутність резусного фактора не несе, це просто характерна особливість кожної людини.
А що це – резус-конфлікт?
Натисніть , щоб збільшити
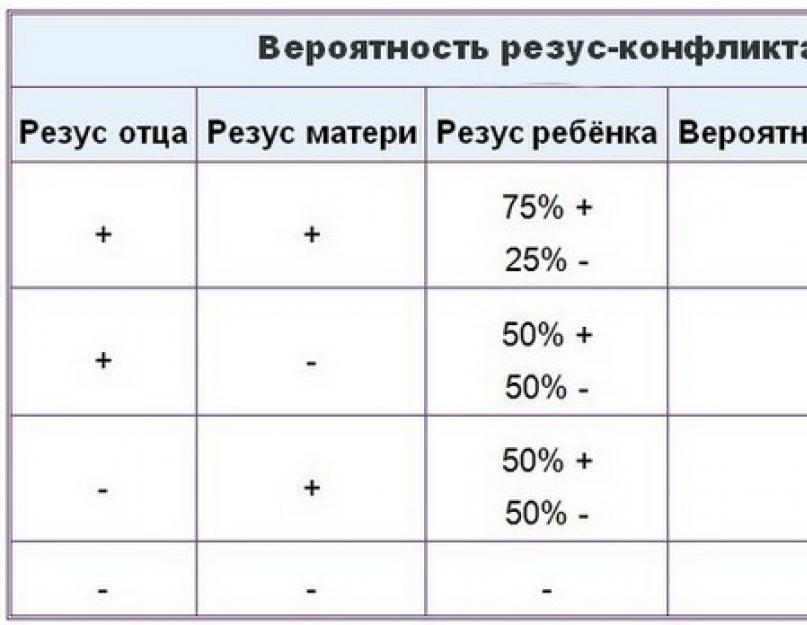
Стає зрозумілим, що вагітність з резус-конфліктом виникає у ситуаціях, коли кров матері резус-негативна, а у батька, навпаки, резус-позитивна, і майбутня дитина успадковує резус-фактор від нього.
Однак, дана ситуація виникає не більше ніж у 60% випадків, а вже на виникнення резус-конфлікту припадає всього 1,5%. Механізм резус-конфлікту в період очікування народження малюка полягає в тому, що еритроцити крові плода, які несуть на собі D-антиген, зустрічаються з червоними кров'яними тільцями резус-негативної вагітної та злипаються між собою, тобто відбувається аглютинація.
Для попередження злипання включається імунітет матері, імунна система починає посилено синтезувати антитіла, які зв'язуються з антигеном – резус-фактором та попереджають злипання. Дані антитіла або імуноглобуліни можуть бути двох типів як IgM, так і IgG.
- Резус-конфлікт за першої вагітності
Він майже ніколи не виникає, що обумовлено виробленням імуноглобулінів першого типу. IgM мають дуже великі розміри і не можуть проникнути через плаценту, щоб потрапити в кровотік плода. А для того, щоб еритроцити майбутньої дитини та антитіла зустрілися, їм треба «зіткнутися» у проміжку між матковою стінкою та плацентою. Перша вагітність майже повністю виключає подібну ситуацію, що попереджає розвиток резус-конфліктної ситуації.
- Якщо ж жінка вагітніє повторно резус-позитивним плодом
У цьому випадку його еритроцити, проникаючи в судинну систему матері, «запускають» імунну відповідь, під час якої починають вироблятися IgG. Розміри цих антитіл невеликі, легко долають плацентарний бар'єр, проникають у кровотік малюка, де починають руйнувати його еритроцити, тобто викликають гемоліз.
У процесі руйнування червоних кровоносних тілець плоду з них утворюється білірубін, який у значних кількостях є отруйною речовиною для дитини. Надмірне утворення білірубіну та його дія сприяє розвитку такої грізної патології, як гемолітична хвороба плода та новонародженого.
Що призводить до резус-конфлікту?
Для розвитку резус-конфлікту потрібні дві умови:
- По-перше, плід повинен мати резус-позитивну кров, а значить успадкувати її батька з позитивним резусом
- По-друге, кров матері має бути сенсибілізовано, тобто мати антитіла до D-білку.
В основному вироблення антитіл обумовлено попередніми вагітностями, не важливо, як вони закінчилися. Головне, що була зустріч материнської крові та крові плода, після якої виробилися антитіла IgM. Це могли бути:
- попередні пологи (у процесі вигнання плода контакту з кров'ю не уникнути жінці)
- кесарів розтин
- ектопічна вагітність
- штучне переривання вагітності (незалежно від способу, і хірургічний, і )
- мимовільний викидень
- відділення плаценти рукою.
Можливе вироблення антитіл і після виконання інвазивних процедур у період виношування плода, наприклад, після кордоцентезу або амніоцентезу. І не виключається така причина, хоча це швидше нонсенс, як трансфузія резус-позитивної крові жінці у минулому, яка має резус-негативний фактор.
Важливе значення мають захворювання жінки, яка носить малюка. , цукровий діабет, ГРВІ та грип ушкоджують ворсини, а, отже, і судини хоріону, і кров матері та майбутнього малюка поєднуються.
Але слід знати, що кровотворення у плода починає формуватися з 8 тижня ембріогенезу, а це означає, що аборти, зроблені до 7 тижнів, безпечні щодо розвитку резус-конфліктної ситуації в майбутньому.
Прояви резус-конфлікту
Зовнішніх, тобто видимих проявів резус-конфлікту немає. Несумісність материнської та плодової крові жодним чином не відбивається на стані вагітної. Як було описано вище, "дозріває" резус-конфлікт при другій вагітності, а з кожною наступною ризик виникнення цього стану зростає.
Несумісність крові дитини та майбутньої матері за резус-фактором дуже несприятливо відбивається на її стані та здоров'я в майбутньому. Щоб дізнатися, яка руйнівна шкода завдала малюку резус-конфлікт, проводять УЗД плода. Під час ультразвукового дослідження добре візуалізуються такі ознаки:
- контур головки стає подвійним, що свідчить про набряк
- плацента та пупкова вена набрякають і збільшуються в діаметрі
- у черевній порожнині, серцевій сумці та в грудній клітці накопичується рідина
- розміри живота плода перевищують норму
- розвивається спленогепатомегалія (збільшення в розмірах печінки та селезінки), серце плода більше за норму
- малюк у матці займає певну позицію, при якій ніжки розведені через великий живот – це називається «поза Будди»
Всі ці ультразвукові ознаки свідчать про розвиток гемолітичної хвороби плода, а після народження вона називатиметься гемолітичною хворобою новонародженого. Ця патологія має три форми:
- жовтяничну
- набряклу
- та анемічну
Найнесприятливішою і найважчою є набрякла форма. Жовтянична форма займає друге місце за вагою. Дитина, у якої високі показники білірубіну в кровотоці після народження дуже млявий, апатичний, відрізняється поганим апетитом, постійно зригує (див. ), має знижені рефлекси, у нього нерідкі судоми та блювання.
Білірубінова інтоксикація негативно впливає на дитину ще внутрішньоутробно, і загрожує розвитком розумової та психічної неповноцінності. При анемічній формі у плода є недолік еритроцитів, що викликає його кисневе голодування (гіпоксію) і у великій кількості в крові присутні незрілі червоні кров'яні тільця (еритробласти, ретикулоцити).
Діагностика та динамічний контроль
У діагностиці патології, що описується, велике значення має рання явка жінки в жіночу консультацію, особливо, якщо вагітність друга, третя і так далі і у вагітної в минулому діагностувалася або сенсибілізація антитілами, або, що набагато несприятливіша, гемолітична хвороба плода / новонародженого в анамнезі.
- При постановці на диспансерний облік усім вагітним без винятку визначають групу крові та резус-приналежність.
- Якщо у матері діагностуються резус-негативна кров, у цьому випадку показано визначення групи та резус-фактора у батька.
- За наявності у нього позитивного резус-фактора до 20 тижнів вагітності кожні 28 днів призначають аналізи на титр антитіл.
- У цьому важливо визначити вид імуноглобулінів (IgM чи IgG).
- Після того, як вагітність перевалила на другу половину (після 20 тижнів) жінку направляють спостерігатись у спеціалізований центр.
- Після 32 тижнів аналіз крові на титр антитіл проводять кожні 14 днів, а після 35 кожні 7 днів.
- Прогноз залежить від терміну гестації, в якому були виявлені антитіла. Він тим несприятливіший, чим раніше були діагностовані імуноглобуліни до резус-фактора.
При виявленні антитіл, тим більше якщо вагітність друга і шанси виникнення резус-конфлікту зростають, оцінюють стан плода, яка проводиться як неінвазивними, так і інвазивними методами.
Неінвазивні способи визначення стану майбутнього малюка:
УЗД слід проводити на термінах гестації 18, 24 – 26, 30 – 32, 34 – 36 тижнів та напередодні пологів. Визначаються позиція дитини, набряклість тканин, розширені пупкові вени, як росте та розвивається малюк.
- Доплерометрія
Оцінюється швидкість кровотоку в плацентарних судинах та у майбутньої дитини.
- Кардіотокографія (КТГ)
Дозволяє визначити, в якому стані знаходяться серце та судини система у плода та діагностувати наявність нестачі кисню (гіпоксії).
Інвазивні методи:
- Амніоцентез
Під час амніоцентезу проводиться забір навколоплідних вод при пунктируванні плодового міхура і визначається вміст білірубіну. Амніоцентез призначається при титрі антитіл 1:16 і вище і проводиться 34 – 36 тижнів. Слід враховувати негативні моменти цієї процедури. Проведення амніоцентезу загрожує інфікуванням, підтіканням амніотичної рідини, передчасним вилитим вод, кровотечею та відшаруванням плаценти.
- Кордоцентез
Суть процедури полягає у пунктуванні пупкової вени та огорожі з неї крові. Високоінформативний метод діагностики гемолітичної хвороби, крім того, дозволяє перелити кров плоду внутрішньоматочно. Кордоцентезу притаманні ті ж негативні моменти, що й амніоцентезу, а також можливе утворення гематоми у місці пунктування або кровотечі з нього. Проводиться дана маніпуляція при титрі антитіл 1: 32 та у разі гемолітичної хвороби плода/новонародженого у попередньої дитини або її загибелі.
Методи протистояння резус-конфлікту
На сьогоднішній день є єдиний спосіб полегшити стан плода та покращити його ситуацію – це внутрішньоутробне переливання крові за допомогою проведення кордоцентезу. Цей спосіб зменшує ймовірність передчасних пологів та розвитку гемолітичної хвороби тяжкого ступеня після народження. Всі інші методи не мають значного ефекту або зовсім марні (проведення десенсибілізуючого лікування, пересадка клаптя шкіри чоловіка матері та інші).
Розроджують жінку, як правило, достроково. Перевага надається абдомінальному розродженню, тому що в даному випадку знижується ризик виникнення ускладнень. Але в деяких ситуаціях (відсутність гіпоксії, термін вагітності більше 36 тижнів, не перші пологи) можливі самостійні пологи.
Для попередження резус-конфлікту під час наступної вагітності першородній жінці протягом 72 годин після народження дитини вводять антирезусний імуноглобулін, який зруйнує еритроцити дитини, що надійшли в материнську кров, що запобігатиме освіті антитіл.
Саме з цією ж метою специфічний імуноглобулін вводять після штучного та мимовільного переривання вагітності. Крім того, показано введення імуноглобуліну після позаматкової вагітності та при кровотечі під час поточного періоду виношування плода. З метою профілактики показано введення даного імуноглобуліну в 28 та 34 тижні.
Резус конфлікт та грудне вигодовування
Щодо питання про годування груддю при резус-конфлікті немає єдиної думки. Лікарі оцінюють стан малюка та можливі ризики і в деяких випадках відразу після пологів не рекомендують грудне вигодовування протягом кількох днів, достатніх для виведення антитіл з організму матері.
Однак існує й протилежна думка лікарів про те, що в такому обмеженні немає потреби. Належних досліджень у цій галузі, що підтверджують ту чи іншу позицію, поки що немає.
Що віщує резус-конфлікт?
Наслідки вагітності із резус-конфліктом дуже несприятливі. Знаходження в крові дитини величезної кількості білірубіну позначається на стані його внутрішніх органів та головного мозку (пошкоджує дію білірубіну).
Нерідко розвивається гемолітична хвороба новонародженого, у малюка відзначається затримка розумового розвитку, можлива його загибель як в утробі матері, так і після появи на світ. Крім того, резус-конфлікт є причиною переривання вагітності та звичного невиношування.
Головна небезпека, яку несе резус-конфлікт при вагітності - патологія крові (гемоліз) дитини, що розвивається внутрішньоутробно або народилася. Цей стан супроводжується руйнуванням еритроцитів. Воно призводить до кисневого голодування та інтоксикації дитини продуктами обміну речовин.
Резус фактор: що це?
У судинах людини циркулює кров, що складається з рідини – плазми та клітин, більшість із яких складають червоні тільця – еритроцити. Вони містять гемоглобін, що переносить кисень та вуглекислий газ. На поверхні еритроцитів є численні білкові молекули. Одна з них – білок Rh0(D) або резус-фактор.
Цей білок з'являється у ембріона на ранніх термінах вагітності і має 85% людей європеоїдної раси, які вважаються резус-позитивними. Якщо Rh0 на еритроцитах відсутній – це резус-негативні пацієнти. Саме собою наявність чи відсутність цього білка не відбивається на здоров'я людини. Однак несумісність резус-факторів при переливанні крові або вагітності може спричинити несприятливі наслідки.
Коли виникає резус конфлікту?
Це можливо тільки в тому випадку, коли у матері немає резус-фактора, а у плода він є.
Наявність Rh-фактора дитині передається з генами від батька. У чоловіка наявність цього білка контролюється генами, які у парі хромосом. Позитивний Rh-фактор контролюється парою генів. Він з'являється у двох випадках:
- Обидва гени у чоловіка домінантні (DD). Це спостерігається у 45% осіб чоловічої статі, які мають позитивний Rh. У цьому випадку дитина завжди народиться резус-позитивною.
- Чоловік гетерозиготний за резус-фактором, тобто в одній хромосомі є домінантний ген D, а в іншій – рецесивний ген d (набір Dd). У такій ситуації батько передасть дитині ген позитивного резусу D у половині випадків. Гетерозиготні чоловіки становлять 55%.
Визначення генів D і d важко, і практично його використовують. Щоб уникнути патології у плода, його за умовчанням вважають резус-позитивним. Хоча ще раз зазначимо, що приблизно у чверті Rh-позитивних чоловіків народжується Rh-негативна дитина, і в такому разі несумісність не з'являється, незважаючи на різні резуси у батьків.
Передбачити ймовірність патології можна, тільки знаючи набір генів у батька (DD або Dd). Його визначають лише за необхідності. Тому заздалегідь обчислити можливість появи світ резус-отрицательного малюка практично неможливо. За різних резусів у батьків вона може становити від 25 до 75%.
Імовірність розвитку несумісності та Rh-конфлікту навіть при різних резусах матері та плода при правильній тактиці ведення вагітності невелика. Так, при першій вагітності патологія розвивається лише у 5% випадків.

Як виникає патологія?
У випадку, коли у матері резуса немає, її організм реагує на нього як на чужорідний білок, виробляючи відповідні антитіла. Ця реакція покликана захистити внутрішнє середовище жінки від проникнення генетично чужого матеріалу. Різноманітні антитіла виробляються у відповідь будь-який чужорідний антиген.
У нормі кров матері та плода протягом вагітності практично не поєднується, тому при першій вагітності несумісність по резусу зазвичай не виникає. Однак така ймовірність все ж таки існує, якщо виношування дитини супроводжується патологією плаценти і підвищенням проникності її судин.
Як Rh-позитивні еритроцити потрапляють у кров Rh-негативної пацієнтки:
- протягом вагітності, особливо якщо вона супроводжується, загрозою переривання або тяжкими захворюваннями жінки; при цьому порушується цілісність плацентарних судин, і кров плода поєднується з кров'ю матері;
- при амніоцентезі, кордоцентезі або біопсії хоріону – діагностичні процедури, що виконуються під час виношування дитини;
- при , її ручному відділенні, а також під час кесаревого розтину;
- внаслідок викидня, штучного аборту, оперативного втручання з приводу позаматкової вагітності;
- у разі переливання Rh-позитивної крові.
У відповідь на перше влучення чужорідного білка в організм жінки синтезуються антитіла класу IgM. Їхня молекула має великий розмір і не проникає в кровотік плода, тому жодних негативних наслідків для дитини при першій вагітності найчастіше немає. Відмічено невелике збільшення частоти.
Друга вагітність при негативному Rh у матері супроводжується повторним контактом її організму з позитивним Rh-фактором плода. При цьому швидко виробляється велика кількість значно дрібніших антитіл класу IgG. Вони легко проникають через судини плаценти і викликають гемолітичну хворобу у дитини.
Антитіла при негативному резусі при вагітності зв'язуються із резус-антигеном на поверхні еритроцитів плода. При цьому клітини крові руйнуються, продукти їхнього розпаду перетворюються на токсичну речовину – непрямий білірубін. Зниження кількості еритроцитів призводить до анемії, а білірубін забарвлює шкіру, сечу і таким чином викликає жовтяницю.
Анемія (недолік еритроцитів, що супроводжується кисневим голодуванням - гіпоксією) викликає пристосувальну реакцію - посилене утворення в організмі дитини гормону еритропоетину, що стимулює кровотворення, тобто утворення червоних тілець крові. Ця речовина діє не тільки на кістковий мозок, який у нормі синтезує еритроцити.
Під його впливом виникають екстрамедулярні (поза кістковим мозком) осередки синтезу еритроцитів у селезінці, нирках, печінці, надниркових залозах, кишечнику плода та в плаценті. Це супроводжується зменшенням просвіту пуповинної та печінкової вен, підвищенням тиску в системі портальної вени, порушенням обміну речовин та порушенням синтезу білка в печінці.
Внаслідок набряку відбувається здавлення найдрібніших судин – капілярів, у яких здійснюється обмін кисню, вуглекислого газу та продуктів обміну речовин між кров'ю та тканинами. Виникає кисневе голодування. Через нестачу кисню накопичуються недоокислені («не згорілі») продукти метаболізму, розвивається закислення внутрішнього середовища організму (ацидоз). У результаті виникають виражені зміни у всіх органах плода, що супроводжуються різким порушенням їх функцій.
Непрямий білірубін добре проникає у тканини мозку та викликає ураження нервових центрів – енцефалопатію та ядерну жовтяницю. В результаті у дитини порушується робота центральної нервової системи: рухи, смоктальний рефлекс, м'язовий тонус.
Що таке резус-конфлікт при вагітності? Це стан несумісності дитини та матері за системою резус, внаслідок якого еритроцити плода руйнуються антитілами, які потрапили з крові матері. Негативні наслідки дитини пов'язані з проявами гемолітичної хвороби.
Як впливає резус фактор на вагітність?
- Для самої жінки безпосередньої загрози немає; небезпека несуть викидні, передчасні пологи та інша патологія, що виникає внаслідок гемолітичної хвороби.
- При резус-негативному плоді перебіг вагітності нормальний, оскільки організм матері не реагує з Rh-фактором і не утворює захисні антитіла IgG.
- Якщо дитина резус-позитивна, на її білок материнський організм виробляє антитіла, і в неї може виявитися гемолітична хвороба.
- Ризик патології збільшується при кожній наступній вагітності, що пов'язане із накопиченням IgG у крові матері.
Самопочуття майбутньої мами не змінюється, при її огляді лікарем також жодних патологічних ознак немає.
У разі несумісності з кров'ю матері за Rh-фактором у дитини можуть виникнути симптоми резус-конфлікту. Вони складають клінічну картину гемолітичної хвороби, що розвивається у плода або немовляти, що народилося. Виразність проявів цієї патології може бути різною – від легкої тимчасової жовтяниці до глибокого порушення роботи внутрішніх органів та мозку.
Гемолітична хвороба може спричинити загибель плода у термін 20-30 тижнів.
Якщо плід продовжує розвиватися, анемія, що наростає, і збільшення вмісту білірубіну в його крові призводять до появи таких ознак:
- зниження кількості еритроцитів;
- збільшення маси плода через набряк внутрішніх органів та підшкірної клітковини;
- скупчення рідини у його порожнинах;
- набряк плаценти;
- порушення роботи серця, що відбиває нестачу кисню.
Після народження дитини через ураження нервової системи отруйним білірубіном (ядерна жовтяниця) з'являються такі симптоми:
- млявість м'язів;
- труднощі під час годування;
- відрижка;
- блювання;
- судомний синдром, зокрема, опистотонус - вигинання дугою зі спазмом м'язів рук та кистей;
- збільшення живота;
- блідість або жовтяничність шкіри, кон'юнктиви очей, облямівки губ;
- занепокоєння та постійний пронизливий плач немовляти.
Друга чи навіть третя вагітність у мами з негативним резусом за дотримання всіх рекомендацій лікаря можуть закінчитися благополучно. Для цього потрібна профілактика резус-конфлікту. Зокрема, слід вчасно вводити особливий лікарський засіб – імуноглобулін.
Якщо у мами резус позитивний, а у дитини вона негативна, то несумісність не з'являється, вагітність протікає нормально.
Діагностика

Для розпізнавання Rh-конфлікту використовують поєднання двох підходів:
- визначення сенсибілізації матері, тобто слідів контакту її Rh-негативної крові та резус-позитивними еритроцитами;
- розпізнавання гемолітичної хвороби
Вагітність з негативним резусом у жінки небезпечна розвитком Rh-конфлікту, якщо в минулому у неї спостерігалися такі ситуації:
- переливання Rh-несумісної крові;
- викидень;
- штучний аборт;
- внутрішньоутробна загибель ембріона;
- гемолітична хвороба дитини
На якому терміні з'являється резус-конфлікт?
Поява цієї патології можлива вже з 6-8 тижнів внутрішньоутробного розвитку, коли на еритроцитах плода з'являється відповідний білок. Тому у Rh-негативної жінки з моменту взяття на облік у консультації (6-12 тижнів) починають регулярно визначати вміст антирезус-антитіл. Аналіз на резус-конфлікт при вагітності повторюють щомісяця.
Абсолютний вміст антитіл не має суттєвого значення, адже плід може бути і Rh-негативним, і тоді будь-яка кількість материнських антитіл не завдасть йому шкоди. Лікарі звертають увагу на збільшення вмісту антитіл у крові – наростання їхнього титру.
Титр антитіл - це найбільше розведення сироватки материнської крові, в якому ще визначається їх кількість, достатня для склеювання (аглютинації) еритроцитів. Він виражається ставленням 1:2, 1:4, 1:8 і таке інше. Чим більше друге число у такому співвідношенні, тим вища концентрація імуноглобулінів IgG.
Титр антитіл при виношуванні дитини може зменшуватися, підвищуватись або не змінюватися. Небезпечно його різке збільшення або стрибкоподібну зміну.
Чи може змінюватись резус-фактор при вагітності?
Ні, оскільки наявність чи відсутність цього білка опосередковується генетично, успадковується і змінюється протягом усього життя.
Для діагностики гемолітичної хвороби використовується ультразвукове дослідження (УЗД) плода та плаценти. Перші ознаки цієї патології видно, починаючи з 18-20 тижнів. Потім УЗД виконують у 24, 30, 36 тижнів і перед пологами. У важких випадках час між дослідженнями зменшують до 1-2 тижнів, інколи ж УЗД необхідно виконувати через кожні 3 дні або навіть частіше.
Негативна дія ультразвуку на плід не доведена, а ось наслідки нерозпізнаної гемолітичної хвороби можуть бути сумними. Тому не варто відмовлятися від повторного обстеження, адже це допоможе зберегти життя та здоров'я дитини, а в деяких випадках і матері.
Чим небезпечний резус-конфлікт при вагітності за даними УЗД:
- потовщення плаценти, що супроводжується порушенням кровотоку в ній та погіршенням харчування плода;
- збільшення печінки та селезінки;
- та аномалії розвитку;
- накопичення рідини в порожнині очеревини плода (асцит), у порожнині плеври (гідроторакс) та навколо серця (перикардіальний випіт);
- збільшення серця (кардіомегалія);
- набряк кишкової стінки та підшкірної клітковини.
Також вивчають вміст білірубіну у навколоплідній рідині, що допомагає оцінити інтенсивність розпаду еритроцитів. Для цього з 24 тижнів застосовується спектрофотометрія, з 34 тижня – фотоелектроколориметрія (ФЕК).
Дослідження навколоплідної рідини (амніоцентез) призначають у таких ситуаціях:
- загибель плода від гемолітичної хвороби за попередньої вагітності;
- тяжка гемолітична хвороба новонародженого в попередніх пологах, що вимагала переливання крові;
- УЗД-ознаки резус-конфлікту у плода;
- титр антитіл 1:16 та вище.
– інвазивна процедура, що включає прокол плодового міхура та забір навколоплідних вод для аналізу. Вона збільшує ризик появи Rh-конфлікту, оскільки може супроводжуватися контактом крові жінки та її дитини. Тому останніми роками її використовують дедалі рідше.
Для звуження показань цього дослідження при УЗД визначають швидкість кровотоку в середній мозковій артерії плода. Доведено, що чим вище цей показник, тим нижчий рівень гемоглобіну у дитини і тим більша ймовірність гемолітичної хвороби. При швидкості кровотоку, близької до нормальної, амніоцентез може проводитися. Однак питання необхідності процедури має вирішуватися з урахуванням решти даних про здоров'я жінки та дитини, що розвивається.
Найточніший метод діагностики резус-конфлікту - дослідження пуповинної крові, або кордоцентез. Він проводиться з 24 тижня і призначається у таких випадках:
- висока щільність білірубіну за даними спектрофотометрії (2С чи 3);
- УЗД-ознаки гемолітичної хвороби;
- титр антитіл 1:32 і більше;
- патологія попередньої вагітності (див. показання до амніоцентезу).
У пуповинній крові визначають групу, резус, вміст гемоглобіну, еритроцитів, білірубіну. Якщо плід резус-негативний, гемолітична хвороба у нього неможлива. Подальше спостереження за жінкою проводять як за здоровою вагітною.
Якщо кров плода Rh-позитивна, але вміст гемоглобіну та гематокриту в межах норми, повторний кордоцентез виконують через місяць. При поганих аналізах розпочинають внутрішньоутробне лікування.
Для діагностики кисневого голодування дитини проводять повторну кардіотокографію – дослідження серцебиття.
Терапія

У легких випадках лікування спрямоване на зміцнення судин плаценти, профілактику кисневого голодування дитини та збереження вагітності. Жінку ставлять на особливий облік, її здоров'я постійно контролює акушер-гінеколог.
Призначаються загальнозміцнюючі засоби, вітаміни, судинні препарати. При необхідності застосовують гормони, що зберігають плід, що розвивається (гестагени).
Якщо діагностовано гемолітичну хворобу, починають лікування резус-конфлікту при вагітності. При загрозі життю дитини виконують внутрішньоутробне переливання крові. Позитивний вплив цієї процедури дуже помітний:
- підвищується рівень гемоглобіну та гематокрит у крові дитини;
- знижується ймовірність найтяжчої форми гемолітичної хвороби - набряклої;
- забезпечується збереження вагітності;
- при переливанні відмитих еритроцитів слабшає імунна реакція материнського організму та вираженість резус-конфлікту.
Перед проведенням внутрішньоутробного переливання виконують кордоцентез та аналізують вміст гемоглобіну. Якщо вдалося визначити групу крові плода, переливають таку саму. Якщо таке визначення не вдалося, використовується 1 група крові резус негативний. Залежно від терміну вагітності та лабораторних показників визначають необхідний обсяг та повільно вводять його в пуповину. Потім роблять контрольний аналіз крові.
Таку процедуру зазвичай проводять у терміні понад 22 тижні. При необхідності переливання в ранні терміни кров може бути введена в черевну порожнину плода, але ефективність такого способу нижче.
Внутрішньоутробне переливання має виконуватися у добре обладнаному стаціонарі. Воно може спричинити різні ускладнення, аж до кровотечі та загибелі плода. Тому процедуру проводять лише тоді, коли ризик патології дитини внаслідок гемолітичної хвороби перевищує ймовірність ускладнень. Усі питання щодо цього слід обговорити з лікарем.
Вважається, що гематокрит при вираженій гемолітичній хворобі знижується на 1% кожної доби. Таким чином, необхідність повторної процедури виникає за 2-3 тижні. Повторні переливання у важких випадках можна проводити кілька разів до терміну 32-34 тижні, після чого виконують розродження.
Також може бути використаний плазмаферез або імуносорбція. Це методи очищення крові матері від антирезус-антитіл за допомогою спеціальних фільтрів, які затримують ці імуноглобуліни. Через війну концентрація IgG проти Rh-фактора у крові жінки знижується, вираженість конфлікту зменшується. Ці способи відносяться до екстракорпоральної детоксикації та вимагають наявності сучасного обладнання та кваліфікованого персоналу.
Тактика пологів:
- у терміні понад 36 тижнів, при підготовлених родових шляхах та нетяжкому перебігу гемолітичної хвороби можливі природні пологи;
- при тяжкій формі хвороби краще провести, щоб уникнути додаткового ризику для дитини.
Наслідки резус-конфлікту при вагітності включають анемію, жовтяницю плода, набряки шкіри та внутрішніх органів. Для лікування використовують переливання крові, плазми, еритроцитів, дезінтоксикацію, світлолікування. Грудне вигодовування починають після покращення стану дитини, зазвичай на 4-5 день після пологів. Антитіла, що містяться в грудному молоці, не потрапляють у кров немовляти і не є небезпечними для нього.
Попередження резус-несумісності

Профілактика резус конфлікту при вагітності включає:
- переливання крові тільки з урахуванням сумісності по групі та резус-фактору;
- збереження першої вагітності у Rh-негативної жінки;
- Rh-профілактика у резус-негативної пацієнтки після будь-якого завершення вагітності (викидень, аборт, пологи);
- Rh-профілактика у Rh-негативних вагітних без ознак сенсибілізації.
Якщо у пацієнтки негативний резус і в неї ще не виникла сенсибілізація, тобто не було контакту з еритроцитами плода, і в крові немає антитіл (наприклад, при першій вагітності), їй потрібне профілактичне введення специфічних антитіл.
Імуноглобулін при негативному резусі під час вагітності – це особливий білок, який при попаданні в кров жінки пов'язує її антитіла, які можуть утворитися при контакті з резус-позитивними еритроцитами, тобто сенсибілізацією. Якщо вона не станеться, введений імуноглобулін не подіє, оскільки організм пацієнтки так і не почне виробляти свої IgM та IgG. Їли ж сенсибілізація все ж таки з'явиться, «вакцина» при негативному резусі інактивує материнські антитіла, небезпечні для плода.
Якщо під час первинного визначення і надалі антитіла у жінки не з'являться, у 28 тижнів при негативному резусі робиться щеплення. Пізніше еритроцити плода можуть проникати в материнську кров і викликати імунну відповідь, тому введення імуноглобуліну в більш віддалені терміни не настільки ефективно.

У 28 тижнів за умови позитивного Rh у батька (тобто коли є можливість резус-конфлікту) вводиться 300 мкг спеціально розробленого препарату – анти-Rh0(D) – імуноглобуліну ГіперРОУ С/Д. Він не проникає через плаценту та не діє на плід. Введення повторюють після будь-якої інвазивної процедури (амніоцентез, кордоцентез, біопсія хоріону), а також у перші 3 доби (найкраще у перші 2 години) після народження Rh-позитивної дитини. Якщо світ з'явився малюк з негативним резусом, загрози сенсибілізації матері немає, й у разі імуноглобулін не вводять.
Якщо в ході пологів проводилося ручне відділення плаценти або було її відшарування, а також після кесаревого дозу ліки збільшують до 600 мкг. Вводиться воно внутрішньом'язово.
За наступної вагітності, якщо антитіла в крові так і не з'явилися, профілактичне введення імуноглобуліну повторюють.
Імуноглобулін не руйнує еритроцити плода, як це іноді можна прочитати. Він спрямований проти білка резуса, а проти білка материнських антирезусних антитіл. З самим резус-фактором, розташованим на поверхні еритроцитів, профілактичний імуноглобулін не реагує.
Профілактичний імуноглобулін – це не антирезус-антитіла. Після його введення антитіла до резуса в крові матері з'явитися не повинні, адже він призначений саме для запобігання їх виробленню. На численних сайтах, присвячених цій темі, безліч суперечливої непрофесійної інформації. Усі питання, що стосуються антитіл та профілактичного імуноглобуліну, потрібно уточнювати у лікаря.
Негативний резус-фактор при вагітності не вирок для жінки. Навіть якщо вона вже має сенсибілізацію, а перші діти народжувалися з тяжкою гемолітичною хворобою, вона може народити здорового малюка. Для цього є одна умова: батько дитини повинен бути гетерозиготним за резус-фактором, тобто мати набір генів не DD, а Dd. І тут половина його сперматозоїдів може дати дитині негативний резус.
Для настання такої вагітності потрібне екстракорпоральне запліднення. Після утворення ембріонів для впровадження в матку використовують лише ті, які успадкували негативний резус і від матері та від батька. У цьому випадку резус-конфлікт не з'являється, вагітність протікає нормально та народжується здорова дитина.
Потрібно пам'ятати про необхідність ретельної діагностики перед гемотрансфузією. Резус-негативній жінці слід переливати лише Rh-негативну кров, бажано тієї ж групи. Якщо це неможливо, використовується таблиця сумісності з груп крові:

Жінкам з першою групою крові дозволяється переливати лише таку саму. Пацієнткам із четвертої – кров будь-якої групи. Якщо є кров ІІ або ІІІ групи – сумісність необхідно уточнювати за таблицею.
У жодному разі не можна поширювати поняття про можливість переливання крові на сумісність подружжя! Люди з будь-якою груповою приналежністю можуть мати здорових дітей, оскільки еритроцити матері та батька ніколи не поєднуються між собою. Конфлікт між групою крові жінки та її дитини також практично неможливий.
Якщо у батька дитини Rh-фактор позитивний, а у матері негативний, необхідно вчасно стати на облік при настанні вагітності і виконувати всі призначення лікаря:
- регулярно робити аналіз визначення антирезус-антитіл;
- вчасно робити УЗД плода;
- якщо антитіла у крові не знайдені, провести профілактичне введення імуноглобуліну;
- при необхідності виконання амніоцентезу чи кордоцентезу погоджуватися на ці процедури.
При дотриманні цих умов протягом першої та наступних вагітностей ймовірність резус-несумісності та гемолітичної хвороби значно знижується.
Під час вагітності вкрай важливою є відсутність різних хвороб. Вони стають причиною народження нездорової дитини з серйозними патологіями. Таким є резус конфлікт матері та плоду.
 Що таке резус конфлікт матері та плоду
Що таке резус конфлікт матері та плоду
Несумісність резуса по групах крові відбувається тоді, коли у матері та плода різні резус-фактори крові.
Це призводить до того, що материнський організм починає активно виробляти антитіла, які згубно впливають на розвиток майбутньої людини.
Коли виникає резус конфлікт
Виявляється в тих випадках, коли крізь плаценту частка еритроцитів дитини потрапляє в організм матері. В результаті деякі хімічні процеси починають завдавати шкоди. плоду, приводити до викиднів, мертвонародженню або до .
При цьому не допустити подібного результату можна лише, якщо вчасно його виявити.
Коли буває резус конфлікт
Якщо є порушення імунної системи. Сам собою Ph+ чи Ph- не надає серйозного впливом геть розвитку. Але є індивідуальною особливістю для кожного.
Причини
У ході медичних досліджень було виявлено, що подібна хвороба виникає через травми в ділянці матки.
До них відносяться:
- аборти;
- переливання у минулому;
- мимовільне дітонародження (викидень);
- уроджена патологія;
- генетичні проблеми;
- механічне ушкодження матки.

Є теорія, згідно з якою недуга може проявитися і без вищеописаних пунктів, проте доведена вона не була. Такі випадки історія медицини траплялися, але були рідкістю.
Додаткова страховка та уважна діагностика ніколи не буде зайвою у такий відповідальний період.
У деяких випадках прогрес починається під час пологів, коли відбувається ручне відділення плаценти, а не природне.
У такій ситуації кров дитини, яка міститься в цьому шкірному прошарку, може потрапити до матері та викликати появу антигенів.
Також однією з причин є те, що під час цієї процедури внутрішні органи постраждають.
Підвищений ризик зараження при перенесенні наступних хвороб:
- (хронічний);
Окремий випадок це якщо при народженні у дівчинки ph(-), а у матері ph(+) і при цьому може виникнути внутрішньоутробний дисбаланс, який лікарі можуть навіть не виявити.
Він не призводить до видимих змін, не стає причиною смерті, проте згодом може призвести до цього захворювання.
Симптоми
Симптоми резус конфлікту практично не виявляються, у жінки не спостерігаються:
Тому виникає постійна необхідність при підозрі проводити медичну практику, щоб виявити наявність або відсутність антитіл. Інакше дізнатися про хворобу практично неможливо. Це означає, що є можливість смерті плода.
Конфлікт групи крові матері та дитини стає причиною серйозних проблем зі здоров'ям. У деяких ситуаціях реєструвалося погіршення функціонування органів у вагітної жінки. Є ймовірність смерті.
Методи діагностики
Насамперед варто звернутися до поліклініки до вагітності, або в першому триместрі разом з батьком.
Якщо в обох батьків негативний резус, то ймовірність появи гемолітичної хвороби дорівнює 0%, причин для занепокоєння немає.
У зворотній ситуації лікарі проводять обстеження. Беруть та за допомогою сучасного обладнання підраховують можливі ризики. При цьому фахівці зобов'язані повідомити тих, хто звернувся до них про результати.
Після цієї процедури проводяться такі:
Нижче представлено таблицю резус конфлікту при вагітності, за допомогою якої можна заздалегідь знати про можливі неприємності. Для цього буде потрібна лише інформація про батьків, яку можна взяти з медичної книжки.
Попередити резус конфлікту по групі крові дуже важливо.
Наслідки
Як правило, основні проблеми зі здоров'ям виникають у майбутньої дитини. Його імунна система практично відсутня і може виробляти спеціальні антигени.
Це призводить до порушення кровообігу, харчування.
Чим небезпечний резус конфлікт для дитини
Практично у всіх випадках з'являються жовтяниця і набряки при народженні, які завдають сильного болю, при цьому позбутися їх можна тільки в результаті тривалої терапії.
Внутрішньоутробні симптоми резус-конфлікту між мамою та плодом:
У більшості випадків медики не мають можливості вилікувати патологію протягом вагітності, але вона успішно піддається коректуванню. Однак відразу після пологів малюкові та його мамі вводиться необхідна доза ліків. На жаль, при несвоєчасній діагностиці резус-конфлікту хвороба встигає завдати непоправної шкоди плоду.
Наслідки резус конфлікту можуть вплинути і на здоров'я жінки, сильно послабивши її організм.
Лікування
Існує єдина можливість вилікуватися - це виконати важку операцію для плода через артерію пуповини.
При цьому такої процедури буде замало. Мамі призначаються спеціальні ліки та плазмоферез. Комплексно вони допомагають зменшити концентрацію антигенів до звичайних безпечних кров'яних тільців.
Після успішних пологів дитині проводять повторне переливання крові. У деяких випадках призначається киснева терапія.
Профілактика резус конфлікту при вагітності є обов'язковою процедурою навіть на ранньому етапі, щоб забезпечити майбутній людині здорове та щасливе майбутнє.
Як протікають пологи
 Основна проблема активоного резус-конфлікту при дітородінні — через які виникає необхідність проводити додаткове хірургічне втручання.
Основна проблема активоного резус-конфлікту при дітородінні — через які виникає необхідність проводити додаткове хірургічне втручання.
Це стає причиною вроджених патологій та серйозних захворювань центральної нервової системи.
У медичній практиці були винятки, коли пологи протікали нормально і малюк народжувався абсолютно здоровим. Але такий результат відбувається з ймовірністю 1-2%.
У деяких випадках фахівці самостійно приймають про кесарів розтин. Якщо подальша вагітність може стати причиною смерті.
Варто зауважити, що цей спосіб є найбезпечнішим. Рівень підготовки хірургів щодо подібної операції досить високий.
Достроковий прогноз
Існують спеціальні технології, за допомогою яких можна заздалегідь визначити можливість розвитку схильності до резус-конфлікту. Для цього не потрібно витрачати додаткові гроші. Так як це звичайні процедури та аналізи здатні вчасно виявити розвиток захворювання.
Як попередити
Профілактичні заходи потрібні навіть у тих випадках, якщо у родичів негативна група крові. Навіть у цьому випадку існують проблеми зі здоров'ям, які мають схожі симптоми.
 Основний захід - це постійний аналіз організму на наявність антитіл. Якщо такі є, це говорить про можливі проблеми надалі. Тобто виникає потреба особливого підходу до вагітної.
Основний захід - це постійний аналіз організму на наявність антитіл. Якщо такі є, це говорить про можливі проблеми надалі. Тобто виникає потреба особливого підходу до вагітної.
За допомогою лікарського засобу, що містить імуноглобулін, можна позбутися від шкідливих еритроцитів. Тим самим звести загрозу до мінімуму.
Цей медикамент вводиться внутрішньом'язово під наглядом лікаря. Курс профілактики становить кілька тижнів із передбаченням його збільшення у разі потреби.
Планування народження наперед допоможе уникнути широку сферу можливих проблем, тому існують спеціальні курси, на яких торкаються такі важливі теми.
Відео: резус конфлікт матері та плоду
Резус-конфлікт – це імунологічна несумісність крові вагітної жінки та майбутньої дитини. Така вагітність вимагає ретельного контролю та додаткових обстежень. Чим такий небезпечний резус конфлікт і що потрібно робити, щоб уникнути ускладнень?
Така вагітність, як правило, протікає з різними ускладненнями, для запобігання яким важливо вчасно провести профілактику імунного конфлікту. Чим це небезпечно?
Які бувають ускладнення при резус-конфлікті
- загроза переривання вагітності;
- гіпоксія плода;
- гестоз;
- інтоксикаційний синдром;
- передчасні пологи;
- гемолітична хвороба;
- внутрішньоутробна загибель плода.
Що таке гемолітична хвороба та чим вона небезпечна? Одним з небезпечних ускладнень несумісності крові матері, і дитини за резус-фактором або групою крові є гемолітична хвороба плода та новонародженого. Гемолітична хвороба трапляється у 3-6% випадках, серед імуноконфліктних вагітностей. При цій хворобі кров матері поєднується з кров'ю плода. Антитіла, що утворюються в організмі жінки, через плаценту потрапляють у кров плода та руйнують еритроцити, що призводить до інтоксикації дитини продуктами розпаду гемоглобіну.
Гемолітична хвороба новонароджених має три форми:
- жовтянична- підвищений білірубін, який з'являється внаслідок руйнування еритроцитів, може стати причиною ураження клітин головного мозку, глухоти, церебрального паралічу та затримки розвитку дитини. Це трапляється, якщо білірубін піднімається до критично високих значень. Виявляється така форма ГБН жовтяничністю шкіри та слизових новонародженого. Це найчастіша форма гемолітичної хвороби.
- анемічна- свідчить про низький рівень гемоглобіну та гематокриту. Виявляється надмірною блідістю шкірних покривів новонародженого. Зустрічається у 10-20% випадків.
- набрякла- Найнебезпечніша форма ГБН, має найвищий відсоток летальних випадків. Про цю форму ГБН свідчить анемія, водянка (скупчення рідини в черевній порожнині), плевральні випоти (скупченням рідини в плевральній порожнині).
Чим небезпечний резус-конфлікт для жінки? Резус-конфлікт не несе для жіночого організму практично ніякої небезпеки, єдине, ускладнення можуть виникнути у разі внутрішньоутробної загибелі плода, це може призвести до запальних процесів.
Лікування та прогноз. Лікування та перебіг захворювання залежить від форми та ступеня тяжкості ГБН. При легких і середньоважких формах, після проведеного лікування, діти ростуть та розвиваються так само, як і їхні однолітки. При рівні білірубіну 257-342 мкмоль/л і більше у 1/3 дітей можуть бути відхилення в нервово-психічному розвитку. Анемія може зберігатися протягом кількох місяців. Діти з порушеннями центральної нервової системи вимагають ретельного медичного спостереження з боку невролога, окуліста та педіатра. Новонародженим із гемолітичною хворобою вакцинація у пологовому будинку не проводиться.
Профілактика.Для профілактики резус-конфлікту під час вагітності обов'язковими є визначення групи крові та резусу при постановці на облік.
При постановці на облік жінки з негативним резусом слід обов'язково з'ясувати:
- чи не проводилося раніше переливання крові;
- чи не було абортів, викиднів;
- чи не народжувалися діти з таким захворюванням.
Жінці у негативному резусі, у разі викидня або аборту, необхідно протягом 72 годин зробити укол антирезусного імуноглобуліну.
Крім того, вагітним регулярно проводиться аналіз крові на резус антитіла. У разі їх стрімкого наростання жінці потрібне лікування з використанням анти-D-глобуліну (антирезусного).
Також обов'язково дізнайтесь про те,
так як я багато зараз читаю з цієї теми, намагаючись зрозуміти що сталося в моєму організмі і що відбувається зараз з моєю дитиною, то поділюся і з вами. Особливо з мамами, у яких з дитиною різний резус-фактор
Резус-фактор – поняття, яке було введено у науковий побут у 1940 році. Воно передбачає наявність чи відсутність антигенів (еритроцитів) лежить на поверхні червоних кров'яних клітин. Саме знак «плюс» чи «мінус» відіграють вирішальну роль прояви резус-конфлікту. Резус-конфлікт виникає, коли антитіла резус-позитивної крові потрапляють у «негативну» кров. Вони сприймаються організмом як чужорідні, тому починають вироблятися антитіла, які виконують функцію захисту. Початок резус-конфлікту можливий у двох випадках. Перший – переливання крові. Важливо знати, що резус-негативним людям можна переливати лише резус-негативну кров, і навпаки, резус-позитивним – лише резус-позитивну. Другий - найпоширеніший -. Небезпека резус-конфлікту у тому випадку, якщо майбутня мама має негативний резус, а тато – позитивний. Всі інші поєднання не є загрозою. Часто жінки та дівчата мають нечітке уявлення про резус-конфлікт та вважають, що відмінність у резусах партнерів ставить хрест на мріях про дітей. Поспішаю заспокоїти: своєчасна і діагностика та постійний медичний контроль допоможуть з'явитися на світ здоровому та сильному малюкові. Пропоную підняти завісу над «проблемною» вагітністю. Для початку вагітну жінку з негативним резус-фактором обов'язково обстежують на предмет сенсибілізованості, тобто на наявність у крові антитіл, що перешкоджають антигену позитивної крові. Рівень сенсибілізованості підвищується у ряді випадків: при переливанні резус-позитивної крові в резус-негативну, при позаматковій вагітності, що становить 7-8 тижнів, аборті, викидні, травми у вагітної, біопсії хоріону (маніпуляції на плодових оболонках). Також сенсибілізованість може виникнути ще до народження, якщо в кров резус-негативної дівчинці, що ще не з'явилася на світ, потраплять еритроцити крові резус-позитивної мами. Найнижчий рівень сенсибілізації відбувається після позаматкової вагітності, далі після викидня, аборту, а найвищий після звичайних пологів (до 10-15%). Все залежить від того, скільки еритроцитів потрапить у кровотік матері. Перша вагітність резус-негативної жінки зазвичай проходить без ускладнень, оскільки антитіла ще не вироблені. Але знати найважливіші моменти проблемної вагітності необхідно кожній із нас. Наявність у крові резус-негативної матері антитіл до еритроцитів ніяк не вплине на її самопочуття, але може нашкодити плоду. Розпад еритроцитів веде до порушення роботи печінки, нирок, головного мозку ще не народженого малюка, а також до розвитку гемолітичної хвороби дитини, що з'явилася на світ. Захворювання стрімко розвивається після народження, що викликається надходженням великої кількості антитіл у кров дитини, якщо цілісність судин плаценти була порушена. Після народження яскраво виражені зовнішні ознаки гемолітичної хвороби: жовтяничність, анемічність. Також є загроза порушення мозкової діяльності, а також роботи нервової системи, затримки у розвитку. Небезпечний резус-конфлікт та можливістю викидня або народженням мертвої дитини.
Тому вжити всіх запобіжних заходів – головне завдання майбутньої мами. На щастя, сучасний рівень розвитку медицини дозволяє значно полегшити перебіг вагітності та знизити ризик ускладнень. У спеціальному перинатальному центрі майбутня мама та її дитина перебувають під постійним наглядом лікарів. Якщо вдається довести вагітність до 38 тижнів, проводять кесарів розтин, якщо ні – роблять внутрішньоутробне переливання крові: плоду переливають 20-50 мл еритроцитарної маси, проникаючи у вену пуповини через передню черевну стінку матері. Це допомагає продовжити вагітність та покращити стан плода. Така процедура здійснюється під контролем УЗД. І ось дитина з'явилася на світ. Це все? Виявляється, ні. У найкоротші терміни – протягом 72 годин – жінці повинні ввести в кров антирезусний імуноглобулін, який попередить розвиток резус-конфлікту у наступну вагітність